Bài viết Viêm phổi hít được dịch bởi bác sĩ hồi sức cấp cứu Nguyễn Thành Luân từ Lionel A. Mandell, M.D. và Michael s. Niederman, M.D. N Engl J Med 2019;380:651-63. DOI: 10.1056/NEJMral714562
Viêm phổi hít tốt nhất được xem xét không phải là một thực thể riêng biệt mà là một phần tiếp nối của viêm phổi mắc phải tại cộng đồng và viêm phổi bệnh viện. Người ta ước tính rằng viêm phổi hít chiếm từ 5 đến 15% các trường hợp viêm phổi mắc phải tại cộng đồng, nhưng hiện không có số liệu về viêm phổi mắc phải tại bệnh viện [!]• Các tiêu chuẩn chẩn đoán mạnh mẽ cho viêm phổi hít còn thiếu, và kết quả là các nghiên cứu về rối loạn này đưa vào những quần thể bệnh nhân không đồng nhất.
Hít một lượng nhỏ dịch tiết ở hầu họng là bình thường ở những người khỏe mạnh trong khi ngủ, nhưng hít lượng dịch nhỏ (Microaspiration) cũng là cơ chế gây bệnh chủ yếu của hầu hết các bệnh lý viêm phổi [2]. Hít phải lượng lớn (Macroaspiration) chất tiết chứa vi khuẩn cư trú ở hầu họng hoặc đường tiêu hóa trên không phải là điều kiện tiên quyết của viêm phổi hít. Các yếu tố ảnh hưởng đến biểu hiện của bệnh nhân và quản lý bệnh cảnh này bao gồm độc lực của vi khuẩn, nguy cơ lặp lại và địa điểm xảy ra việc hít sặc (viện dưỡng lão, bệnh viện hoặc ngoài cộng đồng). Theo phổ này, bệnh nhân được gọi là là viêm phổi hít thường đại diện cho một kiểu hình lâm sàng có các yếu tố nguy cơ hít phải lượng lớn và có các tổn thương phổi ở vị trí giải phẫu đặc trưng. Các hội chứng hít phải có thể liên quan đến đường thở hoặc nhu mô phổi, dẫn đến rất nhiều biểu hiện lâm sàng khác nhau [3].
Tổng quan này tập trung vào việc hít phải liên quan đến nhu mô phổi, chủ yếu là viêm phổi hít và viêm phổi do hóa chất. Hít phải các vật chất không nhiễm khuẩn như máu hoặc dị vật cũng rất quan trọng. Viêm phổi hít là một bệnh nhiễm khuẩn do các vi sinh vật cụ thể gây ra, trong khi viêm phổi hóa chất là một phản ứng viêm được kích thích bởi các chất chứa trong dạ dày. Hiểu biết của chứng tôi về sự tương tác giữa vi khuẩn và phổi đã được cải thiện. Chúng tôi đánh giá những cải thiện này, cùng với mô hình thay đổi vi sinh và bệnh sinh của viêm phổi hít. Chúng tồi cũng đánh giá các đặc điểm lâm sàng, chẩn đoán, điều trị và phòng ngừa cả viêm phổi hít và viêm phổi hóa chất, cũng như các yếu tố nguy cơ.
Thay đổi mô hình vi sinh và bệnh sinh của viêm phổi hít
Sự hiểu biết của chúng tôi về vi sinh vật thường trú bình thường ở đường hô hấp dưới của con người đã phát triển bằng cách sử dụng các xét nghiệm phản ứng chuỗi polymerase (PCR) nhắm mục tiêu, giải trình tự các gen RNA ribosome 16S của vi khuẩn, và đa hệ gen. Một nghiên cứu gần đây về vi sinh vật thường trú trong miệng của bệnh nhân đột quỵ cấp đã xác định 103 loại vi khuẩn khác nhau, 29 trong số này chưa được báo cáo trước đó [4]. Liệu những vi khuẩn mới phát hiện này có phải là mầm bệnh hay không.
Dự án Vi Khuẩn thường trú ở Người đã giúp xác định vai trò của các vi sinh vật đường ruột đối với sự phát triển của miễn dịch niêm mạc và sự tác động qua lại giữa sức khỏe và bệnh tật. Các nghiên cứu về hệ vi sinh vật phổi đã thách thức những giả định của chúng tôi về tính vô trùng của phổi và sự xâm nhập của vi khuẩn vào phổi thông qua việc hít sặc (lượng nhỏ hoặc lượng lớn) và hít phải. Cụ thể, các phương pháp về hệ gen đã xác định toàn cảnh phân loại phức tạp của vi khuẩn trong phổi và tiết lộ sự hiện diện rất đa dạng của những cộng đồng vi sinh vật thường trú. Chúng ta vẫn đang tìm hiểu về vai trò của hệ vi sinh đối với sức khỏe và bệnh tật, cũng như trong sinh bệnh học của viêm phổi [5,6]. Ở trạng thái khỏe mạnh, sức miễn dịch của đường thở và phế nang dường như được hiệu chỉnh bởi vi khuẩn cấu thành hệ vi sinh vật thường trú trong phổi, như được báo cáo trong một quan sát gần đây ở cả người khỏe mạnh và mô hình động vật thực nghiệm [7,8]. Mô hình về độc lực vi khuẩn cũng đã thay đổi; độc lực vi khuẩn được định nghĩa là “khả năng tương đối của vi sinh vật để gây ra tổn thương cho vật chủ” [9], Nhiễm khuẩn không chỉ đơn giản là kết quả từ sự sao chép của vi khuẩn hoặc các sản phẩm gen của vi khuẩn; mà nó cũng là hậu quả từ đáp ứng của vật chủ, gây ra tình trạng viêm và tổn thương mô [9,10].
Các mô hình được đề xuất để giải thích vai trò tiềm năng của hệ vi sinh phổi trong viêm phổi bao gồm mô hình đảo thích nghi của sinh trắc học phổi, ảnh hưởng của những khác biệt về môi trường đối với vi sinh vật thường trú phổi (ví dụ, sự khác nhau của từng vùng trong phổi về ứng suất oxy và chất dinh dưỡng sẵn có), và cuối cùng viêm phổi xảy ra như một hiện tượng nổi bật trong hệ thống thích nghi phức tạp của hệ sinh thái vi khuẩn phổi [11,12]. Tính ổn định của hệ vi sinh phổi có thể được duy trì nhờ sự cân bàng giữa sự xâm nhập và loại bỏ vi khuẩn và bởi các vòng phản hồi. Sự xâm nhập bao gồm việc di chuyển của vi khuẩn từ vòm họng đến phổi chủ yếu qua cách thức hít phải lượng nhỏ, và loại bỏ chủ yếu xảy ra nhờ các vi lông mao và ho. Các vòng phản hồi âm và dương lần lượt có thể làm giảm bớt hoặc phóng đại tín hiệu, chẳng hạn nhu các tín hiệu về sự phát triển của vi khuẩn. Một sự kiện viêm có thể dẫn đến tổn thương biểu mô và nội mô, tạo ra một vòng phản hồi dương có thể thúc đẩy quá trình viêm, phá vỡ cân bàng nội môi vi khuẩn và làm tăng tính nhạy cảm với nhiễm khuẩn. Mô hình hệ thống thích ứng phức tạp gợi ý rằng viêm phổi cấp tính do vi khuẩn là kết quả của việc tăng cường tín hiệu thúc đẩy tăng trưởng bởi một vòng phản hồi dương. Điều này có thể dẫn đến một sự dịch chuyển nhanh chóng từ một hệ vi sinh đa dạng sang sự thống trị của một loài vi sinh duy nhất (ví dụ Streptococcus Pneumoniae hoặc Pseudomonas Aeruginosa) [12]. Các phân tử tín hiệu khác nhau ở người, bao gồm các chất dẫn truyền thần kinh, cytokine và hormone như Glucocorticoid, đã được chứng minh trong phòng thí nghiệm là thúc đẩy sự phát triển của S. Pneumoniae và một số trực khuẩn gram âm [ 13-16].
Một giả thuyết liên quan chặt chẽ đến hệ vi sinh vật đường thở trong viêm phổi hít là bệnh cảnh này có thể dẫn đến thay đổi hệ vi sinh phổi (rối loạn hệ khuẩn đường ruột), ngược lại điều này có thể gây cản trở hoặc làm suy yếu hệ thống phòng vệ của phổi. Một biến cố hít lượng lớn, đặc biệt ở một bệnh nhân có các yếu tố nguy cơ làm giảm khả năng loại bỏ vi khuẩn, như giảm ý thức hoặc phản xạ ho, vì thế có thể lấn át sự đào thải để đảm bảo cân bằng xâm nhập-loại bỏ, phá vỡ sự cân bằng nội môi của vi khuẩn và kích hoạt làm tăng vòng phản hồi dương dẫn đến nhiễm khuẩn cấp.
Vi khuẩn có thể cư trú ở các vị trí khác nhau trong khoang miệng người, chẳng hạn như nướu, mảng bám răng và lưỡi [17,18]. Vi khuẩn gây bệnh, bao gồm các loài gram âm không thấy ở vật chủ bình thường, cũng có thể xuất hiện ở người già cũng như ở những bệnh nhân trong viện dưỡng lão hoặc bệnh viện và những người có ống thông mũi-dạ dày [19-21]. Sự phân tách của fibronectin tế bào bề mặt tiếp xúc với các thụ thể của trực khuẩn gram âm trên các tế bào biểu mô đường thở bên dưới và có mối tương quan chặt chẽ hơn với các yếu tố vật chủ như bệnh cấp tính so với vị trí chăm sóc [22].
Vào những năm 1970, vi khuẩn kỵ khí cùng với hoặc không vi khuẩn hiếu khí là tác nhân gây bệnh chủ yếu trong viêm phổi hít [23-26]. Gần đây, đã có sự thay đổi loài vi khuẩn thường liên quan đến bệnh viêm phổi mắc phải tại cộng đồng và bệnh viện, đồng thời vi khuẩn kỵ khí được bao phủ ít thường xuyên hơn [26]. Một nghiên cứu về viêm phổi hít ở bệnh nhân tại khoa chăm sóc đặc biệt cho thấy trong các trường hợp mắc phải tại cộng đồng, các chủng phân lập chủ yếu là S. Pneumoniae, Staphylococcus aureus, Haemophilus influenzae và Enterobacteriaceae, trong khi trực khuẩn gram âm, bao gồm p. aeruginosa, được tìm thấy mà không có vi khuẩn kỵ khí trong các trường hợp mắc phải tại bệnh viện [27]. Một nghiên cứư khác đánh giá tỷ lệ mắc mới vi khuẩn kỵ khí ở bệnh nhân viêm phổi thở máy và ở những người viêm phổi hít [28]. Viêm phổi do vi khuẩn được chẩn đoán ở 63 bệnh nhân bị viêm phổi thở máy và ở 12 bệnh nhân bị viêm phổi hít. Trong số những bệnh nhân bị viêm phổi hít, vi khuẩn gram âm đường ruột được phân lập ở bệnh nhân có những rối loạn đường tiêu hóa, trong khi s. pneumoniae và H. influenzae chiếm ưu thế ở những người bị các biến cố hít sặc mắc phải tại cộng đồng. Chỉ có một sinh vật kỵ khí được tìm thấy và các tác giả đã đặt câu hỏi về sự cần thiết phải bao phủ vi khuẩn kỵ khí trong cả viêm phổi thở máy và viêm phổi hít [28].
Các nghiên cứu trên người cao tuổi tiếp tục cho thấy xu hướng không nhiễm vi khuẩn kỵ khí. Một nghiên cứu bao gồm 95 bệnh nhân cao tuổi sống trong cơ sở từ thiện bị viêm phổi hít nặng đã báo cáo 67 tác nhân gây bệnh [29]. Vi khuẩn đường ruột gram âm chiếm 49% mầm bệnh, vi khuẩn kỵ khí chiếm 16% và s. aureus chiếm 12%. Vi khuẩn gram âm hiếu khí được tìm thấy cùng với 55% các chủng vi khuẩn kỵ khí. Một nghiên cứu khác, bao gồm 62 bệnh nhân cao tuổi nhập viện vì viêm phổi hít, cho thấy 111 vi khuẩn được xác định, trực khuẩn gram âm và vi khuẩn kỵ khí, mỗi loại chiếm 19.8% vi khuẩn, vi khuẩn kỵ khí và hiếu khí cùng được tìm thấy ở 66.7% bệnh nhân tử vong [30]. Không rõ lý do tại sao các mầm bệnh đã thay đổi, nhưng có thể là do sự thay đổi về đặc điểm nhân khẩu học của bệnh nhân và ngày nay, việc lấy mẫu sớm hơn so với trước đây. Những nghiên cứu trước đây thường thu thập các mẫu nuôi cấy muộn trong quá trình bệnh lý, thường là sau khi phát triển mủ màng phổi hoặc áp xe phổi [ 1 ]. Thảo luận này không áp dụng cho viêm phổi hóa chất, bệnh này không giống viêm phổi hít, là đáp ứng viêm không nhiễm khuẩn của đường hô hấp và nhu mô phổi đối với dịch hít chứa acid dạ dày hoặc acid mật [1,31].
Yếu tố nguy cơ
Hít phải thường là kết quả của suy yếu khả năng nuốt, cho phép các chất trong miệng hoặc dạ dày, hoặc cả hai, đi vào phải, đặc biệt là ở những bệnh nhân cũng có phản xạ ho không hiệu quả (Hình 1). Hít phải lượng lớn xảy ra kèm với chứng khó nuốt; ung thư đầu, cổ và thực quản; hẹp và rối loạn nhu động thực quản; bệnh phổi tắc nghẽn mạn tính; và động kinh [1,3,32-41 ]. Trong một nghiên cứu bệnh chứng, nhóm bệnh là những bệnh nhân cao tuổi bị viêm phổi và nhóm chứng là những người cao tuổi khỏe mạnh, chứng khó nuốt do vấn đề ở hầu họng làm tăng nguy cơ viêm phổi (tỷ số nguy cơ [OR] 11.9) và hiện diện ở gần 92% bệnh nhân bị viêm phổi. Kết quả thăm khám bằng nội soi video cho thấy chỉ 16.7% bệnh nhân viêm phổi trong nhóm bệnh có thể nuốt một cách an toàn, so với 80% trong nhóm chứng [32]. Ở những người sống sót được rút nội khí quản sau suy hô hấp, chứng khó nuốt và hít sặc được phát hiện ở ít nhất 20% bệnh nhân. Tần suất rối loạn chức năng nuốt giảm dần theo thời gian, nhưng có tới 35% bệnh nhân bị rối loạn chức năng nuốt tại thời điểm rút ống tiếp tục có vấn đề này tại thời điểm xuất viện [33].
Sinh bệnh học và các yếu tố nguy cơ cho sự phát triển của viêm phối sau hít phải lượng lớn.
| Yếu tố nguy cơ |
Giảm khả năng nuốt:
Giảm ỷ thức:
Tăng khả năng dịch dạ dày đến phổi:
Giảm phản xạ ho:
|
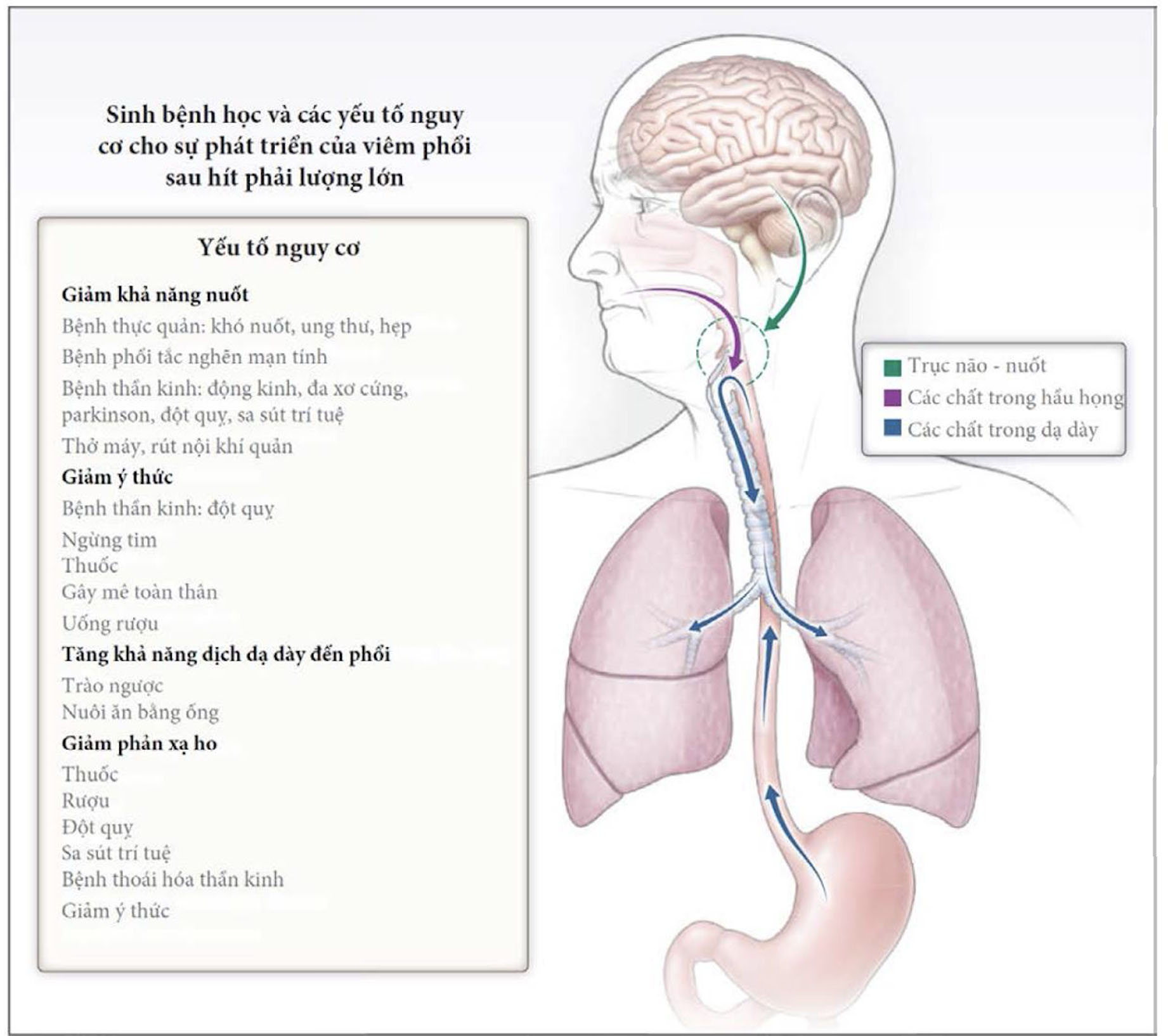
Hít phải lượng lớn có thể xảy ra như là kết quả của sự bất thường về cơ chế nuốt hoặc thay đổi khả năng nuốt do rối loạn chức năng hệ thần kinh trung ương. Ở những bệnh nhân bị các rối loạn này, những chất trong hầu họng hoặc dạ dày có thể xâm nhập vào phổi. Giảm phản xạ ho làm tăng khả năng hít các vật chất vào phổi. Hình này cho thấy các quá trình bệnh lý đóng vai trò là yếu tố nguy cơ gây ra hít phải lượng lớn do suy giảm ý thức, nuốt và ho, và do tăng cơ hội các chất trong dạ dày sẽ đến phổi.
Những nguy cơ khác bao gồm các bệnh thần kinh thoái hóa (đa xơ cứng, Parkinson và mất trí nhớ) và suy giảm ý thức, đặc biệt là do đột quỵ và xuất huyết nội sọ, cũng có thể làm giảm khả năng ho để làm sạch đường thở. Tần suất viêm phổi trong đột quỵ có liên quan đến mức độ nặng của bệnh lý thần kinh và suy giảm miễn dịch hên quan đến mức độ nặng đó, với tỷ lệ cao hơn ở những bệnh nhân cần được chăm sóc đặc biệt so với những người được nhập vào đơn vị đột quỵ [34]. Ý thức bị suy giảm cũng có thể do quá liều ma túy và các loại thuốc khác, bao gồm chất gây nghiện, thuốc gây mê nói chung, một số thuốc chống trầm cảm và rượu (Hình 2A). Sau khi điều chỉnh các yếu tố nguy cơ khác, thuốc chống loạn thần làm tăng nguy cơ viêm phổi hít lên 1.5 lần trong một nghiên cứu gồm 146,552 bệnh nhân nằm viện [35]. Cho ăn đường ruột có thể dẫn đến hít phải lượng lớn, đặc biệt là khi bị rối loạn nhu động dạ dày, ho kém và thay đổi tri giác. Trong ba nghiên cứu về nuôi ăn đường ruột sau đột quỵ trong tổng số hơn 5000 bệnh nhân, nuôi ăn sớm bằng ống đã cải thiện tỷ lệ sống còn, so với không cho ăn bằng ống, và trong 2-3 tuần đầu sau đột quỵ, nuôi ăn bằng ống thông mũi-dạ dày có liên quan đến cải thiện sống còn và các kết cục về mặt chức năng, so với nuôi ăn qua đường ruột qua da [36]. Ống nuôi ăn đường ruột hiện không được khuyến cáo cho bệnh nhân sa sút trí tuệ [37].
Bệnh nhân có nhiều nguy cơ đã bị tăng tỷ lệ viêm phổi do hít, tử vong và các kết cục bất lợi khác. Một phân tích tổng hợp các nghiên cứu về bệnh nhân già yếu cho thấy chứng khó nuốt làm tăng nguy cơ viêm phổi hít với OR 9.4, nhưng khi bệnh mạch máu não cũng hiện diện thi OR tăng lên 12.9 [38]. Trong một nghiên cứu với 1348 bệnh nhân bị viêm phổi cộng đồng, 13.8% bệnh nhân được xem là có nguy cơ bị hít sặc, và phân nhóm bệnh nhân này có tỷ lệ tử vong 1 năm cao hơn (HR 1.73), tăng nguy cơ viêm phổi tái phát (HR 3.13) và tái nhập viện (HR 1.52) so với phần còn lại của dân số nghiên cứu [39], Tương tự, một nghiên cứu trên 322 bệnh nhân bị viêm phổi cộng đồng đã xác định các yếu tố nguy cơ quan trọng của viêm phổi hít là sa sút trí tuệ (OR 5.20), tình trạng năng lực kém (OR 3.31) và sử dụng thuốc ngủ (OR 2.08) [40]. Những người có hai hoặc nhiều yếu tố nguy cơ đã cho thấy bị tăng tỷ lệ mắc viêm phổi tái phát và tăng tỷ lệ tử vong 30 ngày và 6 tháng, đồng thòi tỷ lệ này tăng song song vói số lượng các yếu tố nguy cơ. Mối quan hệ giữa các yếu tố nguy cơ khác nhau cho việc hít phải lượng lớn và tần suất của nó cũng như kết cục của viêm phổi hít nhấn mạnh sự khác biệt giữa viêm phổi do hít và viêm phổi cộng đồng truyền thống: bệnh nhân bị viêm phổi cộng đồng truyền thống không có liên quan đến việc tăng nguy cơ tăng hít sặc.
Một bối cảnh lâm sàng quan trọng cho viêm phổi hít là ngừng tim. Trong một nghiên cứu gồm 641 bệnh nhân bị ngừng tim, viêm phổi đã phát triển trong vòng 3 ngày sau biến cố ở 65% bệnh nhân [41]. Cơ chế giả định là hít phải các chất của dạ dày trong quá trình hồi sức (đuợc thúc đẩy bởi sự thông khí dạ dày và thủ thuật hồi sức) và việc hít phải dịch tiết miệng trong quá trình thông khí bàng bóp bóng qua mặt nạ và trong khi đặt nội khí quản. Khi hạ thân nhiệt trị liệu xuống 33°c được sử dụng sau khi ngừng tim, nguy cơ viêm phổi khởi phát sớm tăng lên với OR 1.9 [41]. Tuy nhiên, nhiệt độ mục tiêu 36°c có thể có liên quan đến nguy cơ viêm phổi thấp hơn [42], Các nghiên cứu cho thấy tỷ lệ mắc viêm phổi khởi phát sớm giảm đi ở những bệnh nhân dùng kháng sinh toàn thân tại thời điểm ngừng tim [43]. Hai nghiên cứu can thiệp trên bệnh nhân hôn mê cho thấy lợi ích của việc sử dụng kháng sinh dự phòng trong 24 giờ sau khi đặt nội khí quản cấp cứu [44,45].
Đặc điểm lâm sàng
Mặc dù hít lượng lớn là một dấu hiệu rất cần thiết của viêm phổi hít và viêm phổi hóa học, nhưng nhiều lần hít phải như vậy không được chứng kiến; do đó, mức độ hít phải thường không được biết.
Đặc điểm lâm sàng bao gồm từ không có triệu chứng đến suy hô hấp nặng, và hậu quả lâm sàng có thể xuất hiện một cách cấp tính, bán cấp, hoặc chậm và tiến triển dần. Hít sặc vào phổi có thể ảnh hưởng đến đường thở (gây co thắt phế quản, hen và ho mạn tính) hoặc nhu mô phổi. Thảo luận này tập trung đến hít phải vào nhu mô phổi, có thể ở dạng hít phải gây ra viêm phổi hóa chất, hít phải các chất khác (máu hoặc những chất nuôi ăn bàng ống) hoặc hít phải dẫn đến viêm phổi vi khuẩn.
Viêm phổi hít thường là cấp tính, với các triệu chứng phát triển trong vòng vài giờ đến vài ngày sau khi xảy ra sự cố, mặc dù hít vi khuẩn kỵ khí có thể bán cấp do vi khuẩn ít độc tính hơn, và các đặc điểm lâm sàng rất khó phân biệt với các bệnh viêm phổi khác do vi khuẩn. Trong một nghiên cứu ở những bệnh nhân viêm phổi đã hơn 80 tuổi, những người bị hít sặc có tỷ lệ tử vong cao hơn, nồng độ natri máu cao hơn và chức năng thận kém hơn so với những bệnh nhân không bị hít sặc [46]. Trong một nhóm 53 bệnh nhân bị viêm phổi và chứng khó nuốt được được xác nhận bằng nội soi huỳnh quang, nhiều bệnh nhân bị viêm phế quản phổi hơn viêm phổi thùy (68% vs. 15%), và 92% bị thâm nhiễm phía sau [47]. Hầu hết bệnh nhân có tình trạng chức năng kém đã bị thâm nhiễm lan tỏa chứ không phải khu trú. Viêm phổi hít có liên quan đến tỷ lệ tử vong cao hơn các dạng viêm phổi khác mắc phải trong cộng đồng (29.4% vs. 11.6%), một phát hiện có thể có ý nghĩa cho các bệnh viện không mã hóa chính xác sự hiện diện của viêm phổi hít [48], Trong một cuộc khảo sát với hon 1 triệu bệnh nhân ở hơn 4200 bệnh viện, hít phải được ghi nhận trong 4 đến 26% các đợt viêm phổi. Tỷ lệ tử vong dự kiến ở bệnh nhân viêm phổi hít cao hơn so với các dạng viêm phổi khác và tỷ lệ tử vong hiệu chỉnh theo nguy cơ (hiện được sử dụng như một thước đo chất lượng) là thấp hơn ở các bệnh viện báo cáo tần suất hít sặc cao so với các bệnh viện báo cáo tần suất hít sặc thấp [48].
Hít lượng lớn dịch dạ dày có thể dẫn đến viêm phổi hóa chất nhưng chỉ khi hít phải khối lượng lớn, độ pH thấp (thường <2.5). Trong mô hình động vật, viêm phổi hóa chất chỉ phát triển sau khi tiếp xúc với ít nhất 120 mL dịch dạ dày có pH = 1. Được mô tả bởi Mendelson vào năm 1946 do hậu quả của gây mê sản khoa, viêm phổi hóa chất là không thường gặp với các phương pháp gây mê hiện đại (1 trường họp trên 3216 lần gây mê), với nguy cơ cao hơn trong phẫu thuật cấp cứu và nguy cơ thấp hơn với phẫu thuật chương trình [49]. Trong lên đến 64% bệnh nhân hít phải khi gây mê, các bất thường về lâm sàng hoặc X-quang không phát triển. Tổn thương phổi do hít acid là do giải phóng các chất trung gian viêm, bao gồm chemokine (ví dụ, interleukin-8), các cytokine tiền viêm (ví dụ, yếu tố hoại tử khối u) và huy động bạch cầu trung tính [50].
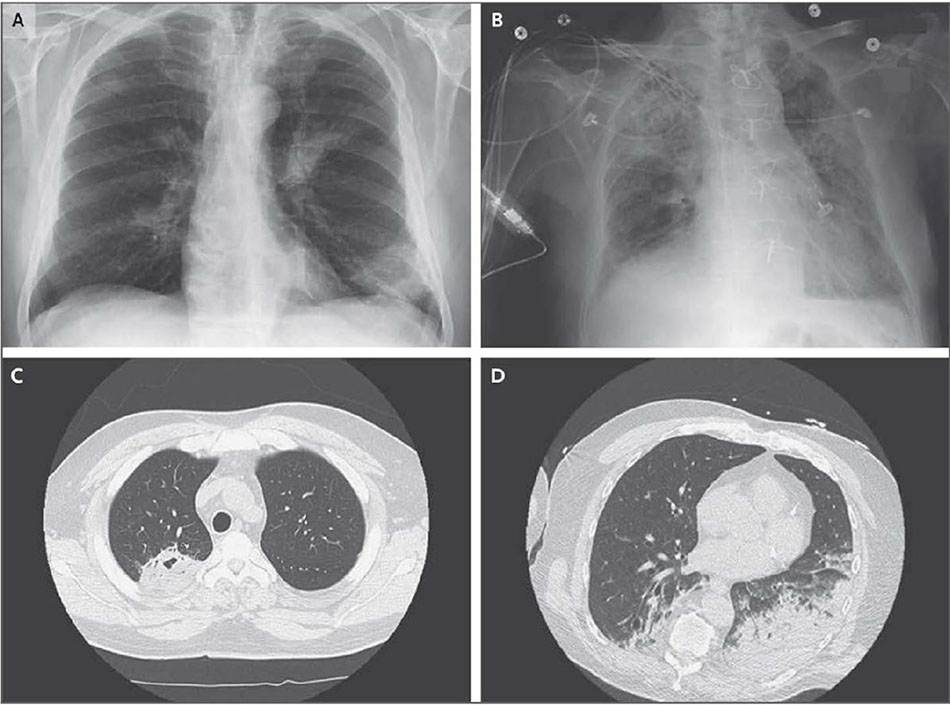
Viêm phổi hóa chất được đặc trung bởi sự xuất hiện đột ngột của khó thở, giảm oxy máu, nhịp tim nhanh và khò khè hoặc ran phổi lan tỏa khi khám. X-quang ngực thường là bất thường, và là một dạng đặc trưng của hội chứng suy hô hấp cấp tính phát triển ở 16.5% bệnh nhân hít phải được chứng kiến, mặc dù tần suất tăng nếu các yếu tố nguy cơ khác (sốc, chấn thương hoặc viêm tụy) cũng xuất hiện [51] (Hình 2B). Hít phải dịch pH thấp thường vồ trùng, và nhiễm khuẩn vi khuẩn ban đầu là bất thường, mặc dù bội nhiễm có thể phát triển sau đó.
Trong hầu hết các trường hợp, viêm phổi hóa chất hay viêm phổi hít không xảy ra khi cho ăn bằng ống hoặc hít phải máu, vì pH dịch hít thường cao và không bị nhiễm vi khuẩn. Mặc dù liệu pháp ức chế acid có liên quan đến tăng nguy cơ viêm phổi cộng đồng hoặc bệnh viện, do làm phát triển quá mức vi khuẩn gram âm trong dạ dày, nhưng việc trung hòa pH dạ dày có thể làm giảm nguy cơ viêm phổi hóa chất [52]. Trong một nghiên cứu đoàn hệ tiến cứu trên 255 bệnh nhân được nội soi dạ dày-ruột, việc sử dụng thuốc ức chế bơm proton hoặc thuốc kháng histamine H2 có liên quan đến giảm đáng kể nguy cơ pH dịch dạ dày <2.5 (OR 0.24) [53]. Ngạt thở có thể xảy ra nếu hít phải thể tích dịch trong lớn, nhưng có thể có ít biểu hiện lâm sàng nếu hít phải thể tích nhỏ. X-quang ngực ban đầu có thể là bất thường, cho đến khi vật chất đã hít được làm sạch bằng cách hút ra hoặc ho. Trong trường hợp hít sặc không được chứng kiến, có thể khó phân biệt giữa viêm phổi hóa học, viêm phổi hít và hít phải dịch trong. Hít phải dị vật cứng có thể gây tắc nghẽn đường thở và dẫn đến viêm phổi sau tắc nghẽn, làm phân biệt với viêm phổi do vi khuẩn thêm phức tạp. Trong một loạt trường họp các bệnh nhân hơn 65 tuổi bị hít phải dị vật, sự cố này chỉ được ghi nhận ở 29% bệnh nhân, dẫn đến chẩn đoán muộn từ 1 đến 3 tháng [54]. Kết quả chụp X-quang ngực cho thấy tổn thương phổi bên phải ở 65% bệnh nhân và thức ăn chiếm hơn 80% trong các đợt viêm phổi hít dị vật.
Chẩn đoán
Chẩn đoán viêm phổi hít phụ thuộc vào bệnh sử lâm sàng điển hình (hít phải lượng lớn được chứng kiến), các yếu tố nguy cơ và kết quả X-quang phổi phù hợp. Những dấu hiệu X-quang này bao gồm thâm nhiễm các phân thùy phổi phụ thuộc trọng lực (phân thùy trên của thùy dưới và phân thùy đỉnh sau của thùy trên, nếu bệnh nhân ở tư thế nằm ngửa khi hít sặc, hoặc các phân thùy đáy của thùy dưới, nếu bệnh nhân đứng thẳng khi hít sặc) (Hình 2C và 2D). Tuy nhiên, X-quang phổi có thể âm tính trong giai đoạn đầu của viêm phổi do hít. Trong một nghiên cứu với 208 bệnh nhân bị viêm phổi (hơn 60% trong số họ bị hít sặc), X-quang phổi âm tính ở 28% bệnh nhân viêm phổi được xác nhận trên chụp cắt lớp vi tính [55], Một trong những thực thể có thể gây nhầm lẫn với viêm phổi hít là phù phải áp lực âm. Điều quan trọng là phải xem xét chẩn đoán này, nó đi kèm với thâm nhiễm phổi đối xứng hai bên và là kết quả của việc hít thở chống lại đường thở kín sau gây mê toàn thân, tắc đường thở hoặc gần chết đuối, tất cả các tình trạng này đều có thể cũng đi kèm với hít sặc.
Mặc dù chẩn đoán thường là lâm sàng, nhưng một số nghiên cứu đã sử dụng phương pháp nuôi cấy dịch rửa phổi định lượng để phân biệt viêm phổi vi khuẩn với không nhiễm khuẩn (hóa học và dịch trong) [56]. Có vài khảo sát về các dấu ấn sinh học và sinh hóa để tiên đoán viêm phổi vi khuẩn sau hít sặc. Một nghiên cứu bao gồm 65 bệnh nhân được đật nội khí quản với các yếu tố nguy cơ hít sặc và một thâm nhiễm phổi mới xuất hiện cho thấy mối tương quan giữa việc cấy định lượng dịch rửa phế quản phế nang với nồng độ Procalcitonin huyết thanh [56]. Đo nồng độ Procalcitonin trong ngày 1 và 3 không phân biệt được 32 bệnh nhân bị viêm phổi hít có kết quả cấy dương tính với 33 bệnh nhân bị viêm phổi hóa chất có kết quả cấy âm tính. Trong các nghiên cứu trên bệnh nhân thở máy, nồng độ alpha-amylase (từ tuyến nước bọt và tuyến tụy) tăng cao trong dịch tiết đường thở, với tần suất phản ánh số lượng các yếu tố nguy cơ hít sặc, nhưng mỗi liên quan giữa những phát hiện này với viêm phổi hít và viêm phổi hóa học là không chắc chắn, và đây không phải là một phương pháp có giá trị để chẩn đoán [57,58].
Điều trị
Điều trị viêm phổi hít
Khi các tác nhân gây bệnh được ghi nhận đã chuyển từ vi khuẩn kỵ khí sang hiếu khí thì phác đồ điều trị cũng đã thay đổi theo. Ngay cả khi vi khuẩn kỵ khí chiếm ưu thế và penicillin là thuốc được lựa chọn, các vi khuẩn kỵ khí sản xuất penicillinase cũng đã được báo cáo [59,60], Các nghiên cứu so sánh về áp xe phổi kỵ khí và viêm phổi hoại tử cho thấy sự vượt trội của clindamycin, cùng với thất bại của penicillin do các loài vi khuẩn kháng thuốc [62]. Metronidazole thất bại ở 5 trong số 11 trường họp áp xe phổi và trong một thử nghiệm ngẫu nhiên cho thấy ít hiệu quả hơn clindamycin để điều trị nhiễm khuẩn phổi kỵ khí [63,64].
Một thử nghiệm ngẫu nhiên, tiến cứu cho thấy không có sự khác biệt đáng kể giữa ampicillin-sulbactam, clindamycin, và carbapenem (panipenem-betamipron [không có sẵn ở Hoa Kỳ]) trong điều trị viêm phổi nghi ngờ do hít ở bệnh nhân cao tuồi Nhật Bản [65]. Một thử nghiệm ngẫu nhiên vói 96 bệnh nhân so sánh moxifloxacin với ampicillin-sulbactam; cả hai phác đồ đều có tỷ lệ đáp ứng lâm sàng là 66.7% [66], Vi khuẩn kỵ khí được phân lập ở 29.6% bệnh nhân chỉ bị áp xe phổi. Ở những người chỉ bị viêm phổi hít, không tìm thấy vi khuẩn kỵ khí và các loại vi khuẩn hiếu khí thường gặp nhất là Escherichia coll, Klebsiella pneumoniae và p. aeruginosa (Hình 2C).
Lựa chọn kháng sinh phụ thuộc vào hoàn cảnh hít sặc (cộng đồng, bệnh viện hoặc cơ sở điều dưỡng dài hạn) và các yếu tố nguy cơ nhiễm khuẩn tác nhân đa kháng thuốc. Các yếu tố nguy cơ này bao gồm dùng kháng sinh phổ rộng và nằm viện ít nhất 5 ngày trong 90 ngày qua. Đối với hầu hết bệnh nhân mắc phải tại cộng đồng, điều trị bằng ampicillin-sulbactam, carbapenem (ertapenem) hoặc fluoroquinolone (levofloxacin hoặc moxifloxacin) là đủ hiệu quả [3]. Ở những bệnh nhân này, chúng tôi đề nghị thêm clindamycin vào một loại thuốc khác chỉ khi có nguy cơ cao nhiễm khuẩn kỵ khí chiếm ưu thế, vì nó dành cho bệnh nhân mắc bệnh nha chu nặng và viêm phổi hoại tử hoặc áp xe phổi (Bảng 3 và Bảng 1). Với nhiễm khuẩn hỗn hợp, việc loại bỏ tác nhân hiếu khí thường làm thay đổi khả năng oxy hóa khử tại chổ, giúp loại bỏ vi khuẩn kỵ khí. Đối với các trường họp mắc phải tại bệnh viện và có nguy cơ thấp nhiễm tác nhân đa kháng thuốc, có thể sử dụng phác đồ tương tự. Nếu kháng thuốc là một vấn đề đáng lo ngại, điều trị phổ rộng hơn với piperacillin- tazobactam, cefepime, levofloxacin, imipenem hoặc meropenem, đơn lẻ hoặc kết hợp, là bắt buộc [67] (Bảng 3 và Bảng 1). Trong trường hợp nhiễm khuẩn đa kháng thuốc, một aminoglycoside hoặc colistin có thể được sử dụng như là một phần của phác đồ phối hợp, với việc bổ sung vancomycin hoặc linezolid nếu bệnh nhân được ghi nhận S. Aureus kháng methicillin cư trú ở mũi hoặc đường hô hấp.
| Bảng 1. Điều trị kháng sinh cho viêm phổi hít.* | |
| Thuốc | Liều dùng, số lần, đường dùng |
| Ampicillin-sulbactam | 1.5-3 g mỗi 6 giờ, tĩnh mạch |
| Amoxicillin-clavulanate | 875 mg hai lần mỗi ngày, tĩnh mạch |
| Piperacillin-tazobactam | 4.5 g mỗi 8 giờ hoặc 3.375 g mỗi 6 giờ, tĩnh mạch |
| Ceftriaxone | 1-2 g một lần mỗi ngày, tĩnh mạch |
| Cefepime | 2 g mỗi 8-12 giờ, tĩnh mạch |
| Ertapenem | 1 g một lần mỗi ngày, tĩnh mạch |
| Imipenem | 500 mg mỗi 6 giờ hoặc 1 g mỗi 8 giờ, tĩnh mạch |
| Meropenem | 1 g mỗi 8 giờ, tĩnh mạch |
| Levofloxacin | 750 mg một lần mỗi ngày, tĩnh mạch hoặc uống |
| Moxifloxacin | 400 mg một lần mỗi ngày, tĩnh mạch hoặc uống |
| Clindamycin | 450 mg ba hoặc bốn lần mỗi ngày, uống; 600 mg mỗi 8 giờ, tĩnh mạch |
| Gentamicin/tobramycin † | 5-7 mg/kg một lần mỗi ngày, tĩnh mạch |
| Amikacin † | 15 mg/kg một lần mỗi ngày, tĩnh mạch |
| Colistinị ‡ | 9 triệu đơn vị mỗi ngày chia hai hoặc ba lần, tĩnh mạch |
| Vancomycin † | 15 mg/kg mỗi 12 giờ, tĩnh mạch |
| Linezolid | 600 mg mỗi 12 giờ, tĩnh mạch hoặc uống |
* Liều dùng cho bệnh nhân có chức năng thận bình thường.
† Liều nên được điều chỉnh để nồng độ đáy dưới 1 mg/L đối với gentamicin và tobramycin, nồng độ đáy dưới 4 mg/L đối với amikacin và nồng độ đáy từ 10 đến 15 g/mL đối với vancomycin, với chức năng thận được xem xét trong tất cả các trường hợp.
‡ Có thể dùng liều tải từ 6 triệu đến 9 triệu đơn vị.
| Biến cố hít phải bao gồm viêm phổi hít và viêm phổi hóa học. | |||||||
| Tại cộng đồng | Tại bệnh viện hoặc cơ sở điều dưỡng lâu dài | ||||||
| X-quang ngực bất thường | X-quang ngực trong | X-quang ngực bất thường | X-quang ngực trong | ||||
| Nếu sức khỏe răng miệng kém, điều trị bằng Ampicillin – Sulbactam, Amoxidllin- Clavulanate, Fluoroquinolone (Moxifloxacin), Carbapenem (Ertapenem) | Nếu sức khỏe răng miệng bình thường,điều trị bằng ampicillin- sulbactam, amoxicillin- clavulanate, fluoroquinolone (levofloxacin, moxifloxacin), carbapenem (ertapenem), ceftriaxone | Nếu bệnh nhẹ đến trung bình, trì hoãn kháng sinh và quan | Nếu bệnh nặng (bệnh nhân được đặt nội khí quản hoặc sock nhiễm khuẩn), điều trị theo các nguy cơ dựa trên nha khoa và MDR và đánh giá lại trong 48-72 giờ; xem xét nội soi phế quản và BAL dế hướng dẫn ra quyết định. | Nếu không có nguy cơ MDR, diêu trị bằng ampicillin- sulbactam, amoxicillin- clavulanate, fluoroquinolone (levofloxadn, moxifloxacin), carbapenem (ertapenem), ceftriaxone | Nếu có nguy cơ MDR, điều trị bằng piperacillin tazobactam, cefepime, levofloxacin, carbapenem (meropenem, imipenem) cộng với aminoglycoside hoặc colistin. | Nếu bệnh nhẹ đến trung binh, trì hoãn kháng sinh và quan sát | Nếu bệnh nặng (bệnh nhân được đặt nội khí quản hoặc sốc nhiễm khuẩn), điều trị theo các nguy cơ dựa trên nha khoa và MDR và đánh giá lại trong 48-72 giờ; xem xét nội soi phế quản và BAL để hướng dẫn ra quyết định |
Bảng 3. Một cách tiếp cận theo sơ đồ đối vói liệu pháp khán2 sinh trong viêm phôi hít. Đối với bệnh nhân nghi ngờ viêm phổi hít, quyết định điều trị kháng sinh được đưa ra dựa vào địa điểm xảy ra biến cố hít sặc: cộng đồng, bệnh viện hoặc cơ sở điều dưỡng dài hạn. Thuốc kháng sinh được dùng cho những bệnh nhân có biến cố hít sặc và X-quang ngực bất thường, mặc dù ngay cả khi X-quang bình thường ban đầu, thì kháng sinh vẫn được dùng cho những người bị bệnh nặng (ví dụ, bệnh cảnh đậc trưng bởi sốc hoặc cần đặt nội khí quản). Nếu nghi ngờ viêm phổi hóa học, kháng sinh ban đầu không được khuyến cáo, ngay cả khi X-quang bất thường, trừ khi bệnh nhân bị bệnh nặng; còn ở những bệnh nhân bị bệnh từ nhẹ đến trung bình và X-quang bất thường, thì khuyến cáo là trì hoãn kháng sinh và đánh giá lại bệnh nhân trong 48 giờ. Kháng sinh nhắm vào các tác nhân có khả năng hiện diện ở bệnh nhân tại thời điểm hít sặc, được xác định dựa trên địa điểm xảy ra biến cố, với các yếu tố nguy cơ đối với tác nhân kháng thuốc được xem xét. Bệnh nhân nặng được điều trị dựa trên các nguy cơ liên quan đến sức khỏe răng miệng và tình trạng kháng đa thuốc (MDR). Điều trị thường quy cho tác nhân kỵ khí là không cần thiết ở những bệnh nhân có sức khỏe răng miệng bỉnh thường nhưng nên được xem xét ở những người có sức khỏe răng miệng kém (ví dụ, clindamycin ở những bệnh nhân có sức khỏe răng miệng kém và viêm phổi hoại tử hoặc áp xe phổi). Nếu địa điểm xảy ra biến cố là cộng đồng, điều trị ngoại trú bằng amoxicillin-clavulanate, moxifloxacin, levoíloxacin, hoặc clindamycin có thể được dùng bằng đường uống. Trong bệnh viện, kháng sinh thường được tiêm mạch, nhưng có sẵn các lựa chọn đường uống cho những bệnh nhân được chọn lọc; nếu s. aureus kháng methicillin cư trú ở mũi hoặc đường hô hấp, thì việc bổ sung vancomvcin hoãc ỉine/olid có thể đirơc xem xét. RAĨ, = rửa nbế nuản nbế nanp. Một cách tiếp cận theo sơ đồ đối vói liệu pháp kháng sinh trong viêm phổi hít. Đối với bệnh nhân nghi ngờ viêm phổi hít, quyết định điều trị kháng sinh được đưa ra dựa vào địa điểm xảy ra biến cố hít sặc: cộng đồng, bệnh viện hoặc cơ sở điều dưỡng dài hạn. Thuốc kháng sinh được dùng cho những bệnh nhân có biến cố hít sặc và X-quang ngực bất thường, mặc dù ngay cả khi X-quang bình thường ban đầu, thì kháng sinh vẫn được dùng cho những người bị bệnh nặng (ví dụ, bệnh cảnh đặc trưng bởi sốc hoặc cần đặt nội khí quản). Nếu nghi ngờ viêm phổi hóa học, kháng sinh ban đầu không được khuyến cáo, ngay cả khi X-quang bất thường, trừ khi bệnh nhân bị bệnh nặng; còn ở những bệnh nhân bị bệnh từ nhẹ đến trung bình và X-quang bất thường, thì khuyến cáo là trì hoãn kháng sinh và đánh giá lại bệnh nhân trong 48 giờ. Kháng sinh nhắm vào các tác nhân có khả năng hiện diện ở bệnh nhân tại thời điểm hít sặc, được xác định dựa trên địa điểm xảy ra biến cố, với các yếu tố nguy cơ đối với tác nhân kháng thuốc được xem xét. Bệnh nhân nặng được điều trị dựa trên các nguy cơ liên quan đến sức khỏe răng miệng và tình trạng kháng đa thuốc (MDR). Điều trị thường quy cho tác nhân kỵ khí là không cần thiết ở những bệnh nhân có sức khỏe răng miệng bỉnh thường nhưng nên được xem xét ở những người có sức khỏe răng miệng kém (ví dụ, Clindamycin ở những bệnh nhân có sức khỏe răng miệng kém và viêm phổi hoại tử hoặc áp xe phổi). Nếu địa điểm xảy ra biến cố là cộng đồng, điều trị ngoại trú bằng amoxicillin-clavulanate, moxifloxacin, Levofloxacin, hoặc clindamycin có thể được dùng bằng đường uống. Trong bệnh viện, kháng sinh thường được tiêm mạch, nhưng có sẵn các lựa chọn đường uống cho những bệnh nhân được chọn lọc; nếu S. Aureus kháng methicillin cư trú ở mũi hoặc đường hô hấp, thì việc bổ sung Vancomycin hoặc Linezolid có thể được xem xét. BAL = rửa phế quản phế nang.
Trong một nghiên cứu gần đây gồm những bệnh nhân thở máy và hôn mê bị hít sặc, 43 trong 92 bệnh nhân (46.7%) bị viêm phổi hít do vi khuẩn theo kết quả nuôi cấy mẫu chải phế quản [68]. Các nghiên cứu viên cho rằng chỉ nên bắt đầu điều trị kháng sinh thường quy nếu nghi ngờ nhiễm vi khuẩn nhưng có thể ngưng nếu nuôi cấy nội soi phế quản âm tính.
Trên cơ sở dữ liệu từ các nghiên cứu về viêm phổi cộng đồng và viêm phổi bệnh viện hoặc viêm phổi thở máy, chứng tôi đề nghị điều trị từ 5 đến 7 ngày cho bệnh nhân có đáp ứng lâm sàng tốt và không có bằng chứng nhiễm khuẩn ngoài phổi, điều trị lâu hơn cho những người bị viêm phổi hoại tử, áp xe phổi hoặc viêm mủ màng phổi. Trong trường hợp áp xe phổi hoặc viêm mủ màng phổi, dẫn lưu cho mục đích chẩn đoán và điều trị có thể là cần thiết. Việc lựa chọn phác đồ nên tính đến các tác dụng phụ có thể xảy ra liên quan đến thuốc, bao gồm viêm đại tràng do Clostridium difficile và chọn lọc đề kháng kháng sinh, cần thêm dữ liệu để xác định các phác đồ kháng sinh tốt nhất cho viêm phổi hít và để xác định thời gian điều trị. Không có thử nghiệm ngẫu nhiên đối chứng nào cho thấy vai trò của glucocorticoid trong điều trị thường quy viêm phổi hít và chứng tôi không khuyến cáo sử dụng chúng.
Điều trị viêm phổi hoá học
Điều trị ban đầu của hít phải dịch dạ dày đòi hỏi phải duy trì đường thở, kiểm soát phù nề đường thở hoặc co thắt phế quản và giảm thiểu tổn thương mô. Tùy thuộc vào độ nặng của viêm phổi hóa học và cường độ chăm sóc cần thiết, điều trị có thể bao gồm hút rửa, nội soi phế quản, đặt nội khí quản, thở máy và chăm sóc tích cực. Điều trị bổ trợ thường quy bằng glucocorticoid không được khuyến cáo và không cần dùng kháng sinh thường quy trừ khi bệnh nhân đang dừng thuốc ức chế acid hoặc bị tắc ruột non. Trong các trường họp từ nhẹ đến trung bình, chúng tồi khuyến cáo trì hoãn kháng sinh ngay cả khi có bằng chứng X-quang về thâm nhiễm, theo dõi các dấu hiệu lâm sàng và X-quang, và đánh giá lại sau 48 giờ. Tuy nhiên, trong những trường họp nặng hơn, nên bắt đầu dùng kháng sinh theo kinh nghiệm và quyết định tiếp tục liệu pháp kháng sinh trong hơn 2 đến 3 ngày nên được hướng dẫn bởi diễn biến lâm sàng.
Phòng ngừa
Viêm phổi hóa học hậu phẫu có thể được giảm thiểu bằng cách đảm bảo rằng bệnh nhân đã nhịn ăn ít nhất 8 giờ và đã không uống nước trong ít nhất 2 giờ trước khi thực hiện phẫu thuật (Bảng 2). Không nên dùng các loại thuốc được biết đến làm tăng nguy cơ hít phải và làm giảm khả năng nuốt, bao gồm cả thuốc an thần, thuốc chống loạn thần, và đối với một số bệnh nhân có nguy cơ, là thuốc kháng histamine [35], Những nỗ lực phòng ngừa hít phải tập trung vào viêm phổi thở máy sẽ không được thảo luận ở đây.
| Bảng 2. Phòng ngừa viêm phổi hít |
Khuyến cáo trong bối cảnh lâm sàng thích hợp:
Nên xem xét trong bối cảnh lâm sàng thích họp Đánh giá khả năng nuốt sau đột quỵ và sau rút ống nội khí quản.
Chưa được khuvến cáo; cần thêm dữ liệu:
|
Đối với những bệnh nhân bị rối loạn nuốt, đặc biệt là sau đột quỵ, việc đánh giá khả năng nuốt và nói đầy đủ là cần thiết, cần nỗ lực để thúc đẩy việc ăn uống bằng miệng thay vì nuôi ăn đường ruột bàng ống, với việc sử dụng thức ăn mềm và dịch đặc hơn là thức ăn xay nhuyễn và dịch loãng. Ngoài ra, việc phục hồi chức năng dinh dưỡng bằng các bài tập nuốt và vận động sớm có thể hữu ích cho bệnh nhân mắc chứng khó nuốt và có thể ngăn ngừa tái phát bệnh viêm phổi hít [69]. Bệnh nhân nên được nuôi ăn đường ruột ở tư thế nửa ngồi thay vì nằm ngửa để giảm thiểu nguy cơ hít phải dịch dạ dày. Đối với những bệnh nhân bị chứng khó nuốt do hầu họng, cần nỗ lực để giữ thấp cằm của bệnh nhân và quay đầu sang một bên trong khi cho ăn và khuyến khích nuốt thể tích nhỏ, nhiều lần và ho sau mỗi lần nuốt [33]. Trong một nghiên cứu trên bệnh nhân hôn mê, nguy cơ viêm phổi hít đã giảm bằng cách giữ bệnh nhân ở tư thế nằm nghiêng hoặc nửa ngồi [70].
Vai trò của ống thông mũi-dạ dày trong việc ngăn ngừa viêm phổi hít là không rõ ràng. Trong một nghiên cứu với 1260 bệnh nhân, 630 bệnh nhân được đặt ống thông mũi-dạ dày không có nhiều hon các biến cố hít phải khi quan sát khả năng nuốt qua nội soi so với 630 bệnh nhân không có ống thông mũi-dạ dày [71]. Nuôi ăn sau môn vị không vượt trội so với nuôi ăn tại dạ dày và việc theo dõi thể tích tồn lưu sau nuôi ăn có thể không giảm thiểu nguy cơ hít phải [3,72]. Đối với bệnh nhân bị đột quỵ, đặc biệt là bệnh nhân châu Á, việc sử dụng thuốc ức chế men chuyển angiotensin (ACE) để kiểm soát huyết áp có thể làm giảm nguy cơ viêm phổi hít, có thể do Tăng nồng độ chất p, là chất tăng cường ho và cải thiện phản xạ nuốt [73,74], Trong phân tích tổng hợp dữ liệu từ 8693 bệnh nhân đột quỵ, những bệnh nhân dùng thuốc ức chế ACE đã giảm nguy cơ hít phải so với bệnh nhân không dùng thuốc thuốc ức chế ACE (OR 0.6) [74]. Cilostazol, một chất chống kết tập tiểu cầu có thể có tác dụng tương tự lên chất p, cũng đã được chứng minh là ngăn ngừa viêm phổi sau đột quỵ [34].
Trong phòng ngừa viêm phổi do hít, việc tập trung vào vệ sinh răng miệng đã mang lại lợi ích không nhất quán, có thể là do các vấn đề về thiết kế nghiên cứu [75]. Một phân tích tổng hợp của năm thử nghiệm ngẫu nhiên đối chứng trên bệnh nhân khồng thở máy có nguy cơ viêm phổi hít cho thấy chăm sóc răng miệng bằng chlorhexidine hoặc làm sạch răng miệng bằng cơ học đều có hiệu quả trong việc ngăn ngừa viêm phổi (OR 0.4 đến 0.6) [76]. Tuy nhiên, việc sử dụng chlorhexidine vẫn còn gây tranh cãi và có thể có liên quan đến tăng tỷ lệ tử vong ở bệnh nhân thở máy, có thể là kết quả của tác dụng độc tính nếu chlorhexidine bị hít vào phổi [77]. Trong một nghiên cứu ngẫu nhiên trên 252 bệnh nhân, dinh dưỡng bổ sung cộng với việc vệ sinh răng miệng hàng ngày đã làm giảm tần suất viêm phổi (7.8% vs. 17.7% của chăm sóc thông thường; p = 0.06) [78], Trong một nghiên cứu bệnh chứng với 539 bệnh nhân được phẫu thuật ung thư thực quản, viêm phổi hậu phẫu đã phát triển ở 19.1% bệnh nhân. Việc chăm sóc răng miệng tiền phẫu kém, bao gồm đánh răng, làm sạch cơ học và nhổ răng nếu cần thiết, là một yếu tố nguy cơ quan trọng [79]. Mặc dù những phát hiện này là đầy hứa hẹn, nhưng một nghiên cứu ngẫu nhiên dạng chùm trên 834 bệnh nhân được chăm sóc tại nhà, với thời gian quan sát trung bình là gần hơn 1 năm, đã cho thấy không có lợi ích nào của chương trình chăm sóc răng miệng toàn diện, bao gồm đánh răng và nướu bằng tay, súc miệng bằng chlorhexidine và tư thế thẳng đứng khi cho ăn, với bằng chứng X-quang về sự xuất hiện của viêm phổi ở 25% bệnh nhân [80].
Sử dụng kháng sinh trong tối đa 24 giờ ở bệnh nhân hôn mê được đặt nội khí quản cấp cứu đã cho thấy lợi ích trong hai thử nghiệm. Một nghiên cứu ngẫu nhiên đối chứng nhãn mở với 100 bệnh nhân hôn mê được đặt nội khí quản, bị đột quỵ hoặc chấn thương đầu cho thấy tiêm 1.5 g cefuroxim mỗi 12 giờ X 2 liều làm giảm sự xuất hiện của viêm phổi, đặc biệt là viêm phổi khởi phát sớm [44]. Nhóm bệnh nhân đối chứng dùng kháng sinh tại thời điểm đặt nội khí quản có tỷ lệ viêm phổi thấp hơn so với nhóm không dùng kháng sinh. Một nghiên cứu đoàn hệ sau đó cho thấy một liều kháng sinh duy nhất (ceftriaxone hoặc ertapenem) được dùng trong vòng 4 giờ sau khi đật nội khí quản có hiệu quả trong việc ngăn ngừa viêm phổi khởi phát sớm nhưng không ngăn ngừa viêm phổi khởi phát muộn ở bệnh nhân hôn mê [45], bao gồm 25% bệnh nhân được đật nội khí quản cấp cứu sau ngừng tim.
Kết luận
Viêm phổi hít là một bệnh lý quan trọng, khó chẩn đoán chính xác, khó phân biệt giữa các hội chứng hít phải khác và giữa viêm phổi cộng đồng và bệnh viện. Chẩn đoán nên được xem xét trong các bối cảnh lâm sàng thích hợp ở những bệnh nhân có các yếu tố nguy cơ đã biết đối với hít sặc và các dấu hiệu lâm sàng và X-quang đặc trưng. Viêm phổi hít được điều trị bằng kháng sinh là cần thiết nhưng không phải bằng Glucocorticoid. Các biện pháp phòng ngừa nên được sử dụng cho những bệnh nhân có nguy cơ hít phải.





