Tác giả: Lê Hữu Thiện Biên
Rối loạn huyết động là một bệnh lý thường gặp và có tỷ lệ tử vong khá cao trong hồi sức cấp cứu. Bên cạnh việc xây dựng các phác đồ ổn định huyết động một cách hiệu quả, một số nghiên cứu nhằm tìm hiểu sâu hơn cơ chế rối loạn huyết động từ lâm sàng đến sinh học phân tử cũng như đáp ứng khác nhau giữa các bệnh nhân với các biện pháp ổn định huyết động nhằm tiến tới cá thể hóa điều trị. Một số nghiên cứu nổi bật trong năm vừa qua được tóm tắt trong tổng quan này bao bồm các nghiên cứu về dịch tễ học, các chỉ số huyết động và các biện pháp ổn định huyết động.
Nguyên nhân và biểu hiện lâm sàng của sốc
Một nghiên cứu kinh điển trước đây cho thấy tỷ lệ của các loại sốc trong khoa hồi sức tích cực (HSTC) lần lượt là: sốc nhiễm trùng 62%, sốc tim 16%, sốc giảm thể tích, các loại sốc dãn mạch khác 4% và sốc tắc nghẽn 2%. Tuy nhiên nghiên cứu này thực hiện tại các bệnh viện tuyến cuối thuộc trường đại học do đó có thể không phản ánh tỷ lệ các loại sốc tại các bệnh viện tuyến cơ sở. Ngoài ra tỷ lệ các nguyên nhân sốc tại khoa cấp cứu cũng có thể không giống tỷ lệ các nguyên nhân sốc tại khoa HSTC. Nhằm đánh giá các nguyên nhân sốc tại khoa cấp cứu và sự thay đổi của tỷ lệ các nguyên nhân này theo thời gian, một nghiên cứu đoàn hệ quần thể (population- based cohort study) kéo dài trong 12 năm tại bệnh viện Odense, Đan mạch [1]. Trong nghiên cứu này, bệnh nhân được chẩn sốc khi có huyết áp tâm thu < 100 mmHg kèm theo suy ít nhất một tạng (theo thang điểm SOFA). Đồng thời nguyên nhân sốc được chia thành 6 loại dựa theo hồi cứu hồ sơ xuất viện: sốc nhiễm trùng (SS: septic shock), sốc dãn mạch không phải nhiễm trùng (NS: non-septic shock) bao gồm các loại sốc dãn do có đáp ứng viêm, dãn mạch nhưng không phải do nhiễm trùng huyết (ví dụ: ngộ độc cấp), sốc tim (CS: cardiogenic shock), sốc giảm thể tích (HS: hypovolemic shock) bao gồm các nguyên nhân sốc mất máu hay chấn thương, sốc tắc nghẽn (OS: obstructive shock) bao gồm các bệnh lý sốc do tăng hậu tải và sốc do các nguyên nhân khác (OS: other condition). Bên cạnh đó tỷ suất mắc (incidence rate) được tính theo công thức là số ca mắc bệnh hằng năm 100.000 dân số nguy cơ. Từ 01/2000 đến 12/2011, có 1553 bệnh nhân được chẩn đoán sốc trong 438.191 bệnh nhân vào cấp cứu, chiếm tỷ lệ 0.4%. Không như các nguyên nhân sốc trong HSTC, nguyên nhân thường gặp nhất là sốc giảm thể tích 30.8%, trong khi đó sốc nhiễm trùng chỉ đứng hàng thứ hai 27.2%. Tỷ lệ các loại sốc khác theo thứ tự giảm dần là: sốc dãn mạch (NS) 23.4%, sốc tim 14.0%, sốc do nguyên nhân khác 3.7% và sốc tắc nghẽn 0.9%. Trong khi tỷ suất mắc các loại sốc khác tương đối ổn định thì tỷ suất mắc sốc nhiễm trùng tăng dần từ 8.4 lên 28.5/100.000 người/năm (tăng mỗi măm 8.5%).
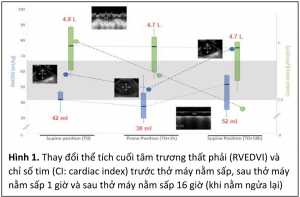
Mặc dù là một biện pháp cải thiện oxy máu hiệu quả và được khuyến cáo trong hướng dẫn điều trị hội chứng suy hô hấp cấp (ARDS: acute respiratory distress syndrome) trong Covid-19 nhưng thở máy nằm sấp thường hay bị e ngại có thể gây ra rối loạn huyết động. Nghiên cứu gần đây sử dụng siêu âm 3D qua thực quản nhằm đánh giá thay đổi huyết động khi thở máy nằm sấp trên 9 bệnh nhân ARDS nặng do Covid-19 [2]. Đúng như dự đoán, thở máy nằm sấp cải thiện đáng kể tình trạng oxy hóa máu với chỉ số PaO2/FiO2 tăng từ 77 (67–94) lên 127 (94–141) (p = 0.012). Về mặt huyết động, tại thời điểm 1 giờ sau thở máy nằm sấp thể tích cuối tâm trương thất phải (RVEDVI: right ventricle end-diastolic volume index) giảm từ 42 ml [41-45] (trước thở máy nằm sấp) xuống 38 ml [34-44], chứng tỏ có giảm hậu tải thất phải (hình 1). Tuy nhiên tình trạng giảm hậu tải thất phải này không đi kèm tăng chỉ số tim (cardiac index) 4794 ml [3956-5454] (trước thở máy nằm sấp) và 4757 ml [4093-5086] (sau thở máy nằm sấp 1 giờ). Tình trạng cung lượng tim không tăng dù hậu tải thất phải giảm gợi ý các bệnh nhân này đã được bù đủ dịch và không còn đáp ứng tiền tải. Đáng lưu ý hơn là khi nằm ngửa lại sau thì RVEDVI tăng lại lên 52 ml [45-56] (p 0.05) kèm chỉ số tim giảm 4719 ml [4196-4860]. Nghiên cứu sơ bộ này cho thấy thở máy nằm sấp không gây rối loạn huyết động nếu bệnh nhân đã được bù đủ dịch và thời điểm có thể bị rối loạn huyết động là khi bệnh nhân nằm ngửa lại.
Huyết áp động mạch trong sốc
Huyết áp động mạch là một chỉ số huyết động quan trọng hàng đầu không những trong chẩn đoán mà còn sử dụng để hướng dẫn điều trị. Tuy nhiên phương pháp đo huyết áp, một yếu tố quyết định độ chính xác của số đo huyết áp, trong hồi sức cấp cứu thì vẫn còn nhiều điểm chưa thống nhất. Một số nghiên cứu quan sát có sự sai biệt giữa huyết áp không xâm lấn, tuy nhiên các nghiên cứu này chưa đánh giá độ chính xác của huyết áp không xâm lấn theo chuẩn của Hiệp hội thiết bị y khoa cao cấp (AAMI: Association for the Advancement of Medical Instrumentation) hoặc chưa đánh giá ảnh hưởng của sai số đo lên quyết định điều trị. Trên 736 bệnh nhân có số đo huyết áp của hai phương pháp không xâm lấn và xâm lấn cùng thời điểm, độ chính xác của phương pháp không xâm lấn được đánh giá theo chuẩn AAMI: độ sai lệch ≤ 5 mmHg, độ tin cậy ≤ 8 mmHg. Bên cạnh đó độ chính xác của phương pháp không xâm lấn còn được so sánh giữa bệnh nhân có dùng vận mạch và không dùng vận mạch đồng thời đánh giá ảnh hưởng của sai lệch lên quyết định điều trị bằng phân tích sai số với biểu đồ lưới (error grid analysis). Trong đó vùng A: không có sai số, không dẫn đến quyết định điều trị sai; vùng B: sai số không đáng kể, không dẫn đến quyết định điều trị sai hoặc không gây ảnh hưởng bất lợi; vùng C: sai số dẫn đến quyết định điều trị ảnh hưởng bất lợi vừa phải; vùng D: sai số dẫn đến quyết định điều trị ảnh hưởng đáng kể; vùng E: sai số dẫn đến quyết định điều trị gây nguy hiểm tính mạng. Với huyết áp trung bình thì sai số giữa huyết áp xâm lấn và huyết áp không xâm lấn là −1.0 mmHg (± 10.2 mmHg, giới hạn tương đồng −21.0 đến 18.9 mmHg); không có sự khác nhau về sai số này giữa các bệnh nhân không dùng vận mạch −1.1 mmHg ± 10.4 mmHg và có dùng vận mạch −1.0 mmHg ± 9.9 mmHg. Với huyết áp tâm thu sai số giữa huyết áp xâm lấn và huyết áp không xâm lấn là −2.9 mmHg (±11.0 mmHg, giới hạn tương đồng−24.5 đến 18.6 mmHg); không có vận mạch −3.9 mmHg ± 11.8 mmHg và có vận mạch −1.9 mmHg ± 10.0 mmHg. Biểu đồ lưới sai số đối với huyết áp trung bình cho thấy sai số của huyết áp không xâm lấn chủ yếu rới vào: vùng A 81.5%, vùng B 18%, vùng C 0.3%, vùng D 0%, vùng E 0.3%. Kết quả nghiên cứu này một lần nữa khẳng định phương pháp không xâm lấn không đạt chuẩn AAMI về độ chính xác vì dù có sai lệch thấp nhưng độ tin cậy kém. Tuy nhiên hạn chế này có thể khắc phục bằng cách đo nhiều lần nếu nghi ngờ độ chính xác và đồng thời các sai số này cũng ít dẫn đến can thiệp điều trị sai quan trọng. Huyết áp trung bình có sai số thấp hơn huyết áp tâm thu, trong khi đó thuốc vận mạch không làm tăng thêm sự kém chính xác của huyết áp không xâm lấn.
Bên cạnh phương pháp đo thì số lần đo huyết áp cũng là vấn đề chưa có hướng dẫn rõ ràng ngoại trừ khuyến cáo của Hội gây mê Hoa kỳ yêu cầu đo huyết áp ít nhất mỗi 5 phút. Trong giai đoạn sau mổ việc bỏ sót dao động của huyết áp cả giảm và tăng có thể dẫn đến những kết cục bất lợi. Nhằm đánh giá dao động huyết áp sau mổ và tỷ lệ bỏ sót các dao động này khi theo dõi huyết áp bằng phương pháp truyền thống (đo huyết áp mỗi 4 giờ), phương pháp đo huyết áp không xâm lấn liên tục nguyên lý tính thời điểm đến của sóng mạch (pulse arrival time) thực hiện trên 312 bệnh nhân phẫu thuật theo dõi trong 48 giờ sau mổ [4]. Đối với tình trạng tụt huyết áp có 12% bệnh nhân huyết áp trung bình < 65 mmHg ít nhất 5 phút/giờ và 14% bệnh nhân có một đợt tụt huyết áp kéo dài ≥ 30 phút. Trong khi đó có 20% bệnh nhân có huyết áp trung bình > 110 mmHg ít nhất 15 phút/giờ và 20% bệnh nhân có một cơn tăng huyết áp > 110 mmHg kéo dài ít nhất 2 giờ. So với phương pháp đo huyết truyền thống được thực hiện trung bình 13 lần (10-16) thì trên 57 đợt tụt huyết áp kéo dài 30 phút phương pháp này chỉ phát hiện được 27 đợt (bỏ sót 53%). Kết quả nghiên cứu này cho thấy dao động huyết áp sau mổ không những rất thường mà còn khá nghiêm trọng và thường hay bị bỏ sót và điều này có thể dẫn đến những kết cục xấu như tai biến mạch máu não, tổn thương thận cấp, nhồi máu cơ tim.
Chỉ số huyết động trong hồi sức
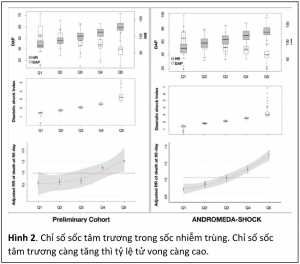
Chỉ số sốc tâm thu hoặc chỉ số sốc trung bình là những chỉ số huyết động đơn giản được ứng dụng nhằm phát hiện sốc sớm và đã được xác nhận có giá trị nhất định. Tuy nhiên khác với đa số các loại sốc khác với cơ chế chính là giảm thể tích nhát bóp/cung lượng tim, cơ chế chính gây tụt huyết áp trong sốc nhiễm trùng là mất trương lực mạch máu ngoại biên do đó các chỉ số sốc tâm thu và chỉ số sốc trung bình có thể không chính xác. Trong khi đó, huyết áp tâm trương là một chỉ số phụ thuộc nhiều vào trương lực mạch máu do đó có thể có giá trị tiên lượng, đồng thời đánh giá tình trạng dãn mạch để hướng dẫn việc dùng thuốc vận mạch. Trong 2 đoàn hệ gồm 761 bệnh nhân sốc nhiễm trùng, được chẩn đoán theo tiêu chuẩn Sepsis-3 gồm tụt huyết áp phải dùng thuốc vận mạch và lactate > 2 mmol/L, với chỉ số sốc tâm trương (DSI: diastolic shock index) là tỷ lệ giữa tần số tim và huyết áp tâm trương [5]. DSI được đánh giá trước khi dùng thuốc vận mạch và chia thành 5 ngũ phân vị và so sánh tương quan giữa DSI với tử vong (trong ngũ phân vị thứ ba được dùng làm giá trị tham chiếu với nguy cơ tương đối = 1). 5 ngũ phân vị của DSI trong đoàn hệ sơ khởi gồm Q1: 1.53 (1.46 – 1.63); Q2: 1.92 (1.83 – 2.00); Q3: 2.28 (2.19 – 2.37); Q4: 2.63 (2.51 – 2.74); Q5: 3.37 (3.13 – 3.65). Trong khi đó 5 ngũ phân vị của DSI trong đoàn hệ ANDROMEDA gồm Q1: 1.29 (1.10 – 1.40); Q2: 1.67 (1.57 – 1.74); Q3: 1.97 (1.7 – 2.03); Q4: 2.35 (2.22 – 2.48); Q5: 2.98 (2.77 – 3.23). Tử vong tăng dần khi DSI tăng, tuy nhiên DAP hoặc HR riêng rẽ không có giá trị tiên lượng (nếu DAP giảm nhưng HR cũng giảm và DSI không thay đổi thì không tăng tử vong) (hình 2). Khi dùng diện tích dưới đường cong (AUC) để đánh giá khả năng tiên lượng thì DSI có giá trị tiên lượng tương đương lactate và SOFA với AUC 0.681 (0.622-0.740) trong đoàn hệ sơ khởi và 0.690 (0.633-0.748) trong đoàn hệ ANDROMEDA, trong khi đó chỉ số sốc tâm thu và chỉ số sốc trung bình không có giá trị tiên lượng. Ngoài ra, nếu dùng thuốc vận mạch sớm (trong vòng giờ đầu sau khi bù dịch) ở ngũ phân vị thứ năm thì giảm được tử vong từ 76.5% xuống 43.8% (p = 0.028) so với dùng thuốc vận mạch muộn. Cơ chế bù trừ của sốc là tăng tần số tim để duy trì cung lượng tim, đồng thời rút ngắn thời gian tâm trương do đó tăng huyết áp âm trương. Nếu tần số tim tăng mà huyết áp tâm trương không tăng (chỉ số sốc tâm trương tăng) chứng tỏ đáp ứng bù trừ không bù trừ được tình trạng dãn mạch. Như vậy chỉ số sốc tâm trương là một chỉ số rất đơn giản có thể đánh giá được tiên lượng ban đầu cũng như hướng dẫn dùng thuốc vận mạch khi có dãn mạch nặng.
Bên cạnh dãn mạch thì tình trạng tăng tính thấm thành mạch gây thoát huyết tương vào mô kẽ cũng là một cơ chế quan trọng gây rối loạn huyết động trong sốc nhiễm trùng. Tuy nhiên các phương pháp chuẩn để đánh giá thể tích huyết tương ít có giá trị ứng dụng trong hồi sức cấp cứu. Công thức đơn giản của Strass dựa vào tỷ lệ giữa hematocrit và hemoglobin có thể giúp ước tính thể tích huyết tương và tiên lượng bệnh nhân cấp cứu.
ePVS: estimated plasma volume status) = [100 – Hct (%)]Hb (g/dL) 1502 bệnh nhân
vào cấp cứu vì sốt được tính thể tích huyết tương theo công thức Strauss, sau đó đánh giá tương quan giữa thể tích huyết tương và tử vong và nhiễm trùng huyết bằng hồi quy logistic [6]. Trong số này có 51 bệnh nhân tử vong trong 30 ngày (3.4%), 80 bệnh nhân nhiễm trùng huyết (5.3%), trung vị của thể tích huyết tương 4.52 g/dL. Thể tích huyết tương cao có liên quan với tử vong OR 2.71 (1.10-6.69) và với nhiễm trùng huyết OR 1.82 (1.05-3.15). Giá trị tiên đoán tử vong của thể tích huyết tương với tử vong và nhiễm trùng huyết lần lượt với AUC 0.79 và AUC 0.71. Nói chung công thức Strauss cho phép tính thể tích ước đoán huyết tương một cách khá đơn giản và có giá trị tiên đoán vừa phải tử vong và nhiễm trùng huyết. Tuy nhiên cơ sở của việc dùng chỉ số này trên bệnh nhân nhiễm trùng huyết hơi khó giải thích vì khác với suy tim trong đó tình trạng sung huyết có ý nghĩa tiên lượng trong khi đó nhiễm trùng huyết là bệnh lý có tăng thoát mạch mô kẽ.
Mục tiêu hồi sức
Các biện pháp ổn định huyết động trong nhiễm trùng huyết hay sốc nói chung đều đòi hỏi phải rất khẩn trương tích cực, tuy nhiên mục tiêu cụ thể của ổn định huyết động thì đôi khi chưa có chứng cứ thuyết phục, nhất là trên các đối tượng có bệnh nền khác nhau. Hướng dẫn điều trị hiện nay khuyến cáo lựa chọn huyết áp mục tiêu theo một mức chung nhất (huyết áp trung bình ≥ 65 mmHg) mà không tính đến huyết áp nền của bệnh nhân trong khi đó một số nghiên cứu cho thấy bệnh nhân có tiền sử tăng huyết áp có thể cần mức huyết áp mục tiêu cao hơn. Nghiên cứu của Gershengorn trên các bệnh nhân sốc có dùng thuốc vận mạch và có ghi nhận huyết áp trong vòng 3 năm trước lần nhập viện này [7]. Dựa vào huyết áp nền, bệnh nhân được chia thành 3 nhóm huyết áp thấp (huyết áp tâm thu < 100 mmHg), huyết áp bình (huyết áp tâm thu 100 – 139 mmHg và huyết áp tâm trương < 90 mmHg) và huyết áp cao (huyết áp tâm thu ≥ 140 mmHg và huyết áp tâm trương ≥ 90 mmHg). Tương quan giữa huyết áp nền và thời gian dùng vận mạch cũng như khả năng ngưng vận mạch được đánh giá bằng mô hình biến cố cạnh tranh (competing risks regression model). Trên 3.542 bệnh nhân gồm nhóm HA bình chiếm đại đa số 81.5%, sau đó là nhóm HA cao 13.5% và nhóm HA thấp 5.0%. Các bệnh nhân nhóm HA cao có thời gian dùng vận mạch ngắn hơn, khả năng ngưng vận mạch cao hơn trong khi không ảnh hưởng đến tỷ lệ tử vong. Trong khi đó, nhóm huyết áp thấp có thời gian dùng vận mạch lâu hơn, khả năng ngưng vận mạch thấp hơn và tỷ lệ tử vong cũng cao hơn [bảng 1]. Mặc dù nhóm huyết áp thấp cũng là nhóm có nhiều bệnh nền nghiêm trọng như suy tim, suy thận mạn nhưng tỷ lệ tử vong liên quan đến thuốc vận mạch vẫn cao sau khi đã hiệu chỉnh cho bệnh nền chứng tỏ việc nâng huyết áp lên cao hơn mức cần thiết (bằng cách dùng thuốc vận mạch) đã góp phần làm tăng tỷ lệ tử vong.
| Bảng 1. Đặc điểm huyết động, sử dụng vận mạch và kết cục bệnh nhân sốc | |||
| HA thấp | HA bình | HA cao | |
| MAP trung bình với vận mạch | 63.0 – 71.0 | 68.0 – 72.0 | 64.0 – 73.3 |
| Sai biệt so với MAP nền | -5.7 – 2.2 | -15.3 – -13.3 | -37.7 – -28.1 |
| Thời gian dùng vận mạch (ngày) | 1.4 [0.5-3.2] | 1.0 [0.3-2.1] | 0.7 [0.2-1.7] |
| Tỷ số rủi ro (HR) ngưng vận mạch | 0.78 [0.73–0.85] | Ref | 1.22 [1.12–1.33] |
| Tử vong (OR) | 1.71 [1.18–2.48] | Ref | 1.11 [0.87–1.42] |
Bên cạnh huyết áp thì ổn định huyết động còn có thể dựa theo các chỉ số đánh giá tưới máu mô trong đó hướng dẫn điều trị SSC 2016 khuyến cáo sử dụng lactate để hướng dẫn điều trị mặc dù đây chỉ là khuyến cáo yếu với chứng cứ thấp. Tuy nhiên tăng lactate trong sốc nhiễm trùng thì bên cạnh cơ chế chính là giảm tưới máu tạng còn có thể do những cơ chế khác: tăng tốc độ chuyển hóa, giảm tanh thải lactate. Vì vậy việc cố gắng giảm lactate bằng tăng tưới máu tạng có thể gây ra hậu quả bất lợi. Sử dụng kết quả từ một tiền cứu ngẫu nhiên trên bệnh nhân sốc nhiễm trùng, một số bệnh nhân được đưa vào phân tích hậu định để so sánh kết quả giữa điều trị theo hướng dẫn của lactate vo với điều trị theo hướng dẫn của chỉ số tưới máu ngoại biên [8]. Chỉ số đánh giá tưới máu ngoại biên trong nghiên cứu này là thời gian làm đầy mao mạch (CRT: capillary refill time) với mục tiêu điều trị < 3 giây. Trong khi đó mục tiêu điều trị bằng lactate mà lactate < 2 mmol/L hoặc giảm 20% trong 2 giờ tương tự như khuyến cáo của SSC. Từ hơn 400 bệnh nhân, 184 bệnh nhân có CRT < 3 giây sau 2 giờ hồi sức, chứng tỏ tưới máu ngoại biên đã hồi phục, bao gồm 102 bệnh nhân điều trị theo hướng dẫn CRT và 82 bệnh nhân điều trị theo hướng dẫn lactate. Ngoại trừ huyết áp trung bình ở nhóm CRT 70 mmHg (65-83) cao hơn nhóm lactate 67 mmHg (62-75), các chỉ số về lactate máu, lượng dịch truyền, liều vận mạch tương tự nhau giữa 2 nhóm tại thời điểm này. Tính từ thời điểm này (sau hồi sức 2 giờ), nhóm lactate được điều trị tích cực hơn với cân bằng dịch 8 giờ 1000 ml [500–2000 so với 500 ml [0–1500] (p 0.004), tăng liều vận mạch 34 ± 43 lần so với 19 ± 19 lần (p 0.001). Mặc dù được điều trị tích cực hơn nhưng nhóm điều trị theo hướng dẫn lactate có tử vong 40% so với 23% của nhóm điều trị theo hướng dẫn CRT (p 0.009). Hồi quy logistic đa biến cho thấy điều trị theo hướng dẫn bằng lactate tăng nguy cơ tử vong 3.3 lần (1.5 – 7.1). Như vậy trong sốc nhiễm trùng có tăng lactate, cần phân biệt cơ chế tăng lactate do giảm tưới máu và các cơ chế không liên quan tưới máu bằng các chỉ số đánh giá tưới máu ngoại biên (CRT), cung cấp oxy (ScvO2) để có biện pháp điều trị thích hợp thay vì đồng loạt sử dụng các biện pháp tăng cung lượng tim.
Hồi sức dịch
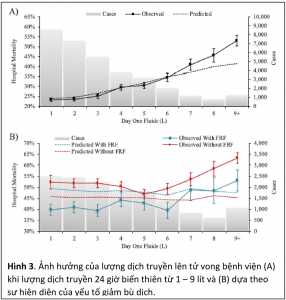
Dịch truyền luôn được xem như một biện pháp đầu tay trong ổn định huyết động, tuy nhiên chỉ định và hiệu quả của bù dịch luôn là một vấn đề gây tranh cãi. Một số nghiên cứu quan sát cho thấy bù dịch quá mức có thể gây ra nhiều kết cục xấu và tăng tử vong. Hạn chế của các nghiên cứu này là chưa đánh giá tương quan giữa lượng dịch bù và sự hợp lý của bù dịch (bệnh nhân nên bù dịch và không nên bù dịch) đồng thời chưa đánh giá ảnh hưởng của việc bù dịch ít hay nhiều hơn so với lượng dịch cần bù đến kết cục. Để tính toán lượng dịch cần bù trong 24 giờ đầu sau nhập viện, Manssori dùng phương trình hồi quy tuyến tính để tính lượng dịch truyền dự đoán theo tuổi, giới, bệnh nền, biểu hiện lâm sàng và chẩn đoán nhập viện theo ICD-9 [9]. Dựa theo lượng dịch truyền dự đoán này, một bệnh nhân được xem như bù đủ dịch nếu lượng dịch truyền thực tế = dịch truyền dự đoán ± 1.5 lít, hoặc bù thiếu dịch nếu dịch truyền thực tế < dịch truyền dự đoán – 1.5 lít và bù dư dịch nếu dịch thực tế > dịch truyền dự đoán + 1.5 lít. Đồng thời, tử vong dự đoán cũng được tính theo hàm logistic khái quát (generalized logistic link function). Trên hơn 30.000 bệnh nhân thở máy và sốc do nhiều nguyên nhân khác nhau, khác biệt giữa tử vong thực tế và tử vong dự đoán được đánh giá theo biến thiên của dịch truyền 24 giờ từ 1 lít đến 9 lít. Nói chung, lượng dịch truyền dự đoán của các bệnh nhân này là 2.42 lít (2.34 – 2.50), trong đó đa số bệnh nhân được bù đủ dịch 54.3%, còn lại 25.2% bệnh nhân được bù thiếu dịch và 20.5% bệnh nhân được bù dư dịch. Có 8 yếu tố làm giảm bù dịch (fluid reductive factor): bệnh thận giai đoạn cuối, sung huyết phổi, suy tim, bệnh thận tăng huyết áp, xơ phổi sau viêm. Trong đó suy tim là yếu tố thường gặp nhất (28.5%) và trong khi đó sung huyết phổi là yếu tố làm lượng dịch truyền 24 giờ nhiều nhất (- 0.43 lít). Trong khi đó 5 yếu tố liên quan bù dư dịch: viêm tắc huyết khối động tĩnh mạch, suy thận cấp, rối loạn điện giải, bệnh thần kinh trung ương cấp, suy gan cấp. Tử vong thực tế của các bệnh nhân trong nghiên cứu là 28.2%, khi so sánh tử vong thực tế và tử vong dự đoán thì không có sự khác biệt khi lượng dịch truyền 24 giờ thay đổi từ 1 lít đến 6 lít. Tuy nhiên từ lít dịch thứ bảy thì tỷ lệ tử vong thực tế cao hơn tử vong dự đoán (40.9% so với 37.2%, p = 0.008) (hình 3A). Mặt khác, khi không có yếu tố giảm bù dịch thì tử vong thực tế cao hơn tử vong dự đoán khi dịch truyền 24 giờ quá ít (< 4 lít) và quá cao (> 6 lít). Trong khi đó, nếu bệnh nhân có yếu tố giảm bù dịch thì tử vong thực tế thấp hơn tử vong dự đoán ở tất cả mức dịch truyền < 9 lít (hình 3B). Để giải thích nghịch lý này, các tác giả không đánh giá tương quan giữa sự khác biệt giữa tử vong thực tế và tử vong dự đoán theo lượng dịch truyền thực tế mà theo tình trạng bù thiếu-thừa dịch. Khi không có yếu tố giảm bù dịch thì tương tự như kết quả trong hình 3B, tử vong thực tế cao hơn tử vong dự đoán ở cả nhóm bù thiếu dịch lẫn nhóm bù dư dịch. Trong khi ở bệnh nhân có yếu tố giảm bù dịch thì tử vong thực tế thấp hơn tử vong dự đóan khi lượng dịch bù thấp hơn hoặc bằng lượng dịch truyền thực tế và tử vong thực tế chỉ cao hơn tử vong dự đoán khi lượng dịch truyền thực tế cao hơn dịch truyền dự đoán. Như vậy có thể thấy rằng sở dĩ nhóm có yếu tố giảm bù dịch tử vong thấp ở tất cả các mức dịch truyền vì lượng dịch này đã thấp hơn dịch truyền dự đoán. Kết quả nghiên cứu cho thấy mặc dù chỉ có khoảng 50% bệnh nhân sốc có đáp ứng bù dịch, tuy nhiên hiệu quả của bù dịch khác nhau giữa các bệnh nhân có yếu tố giảm bù dịch hay không. Ở các bệnh nhân không có yếu tố này thì bù thiếu dịch hay bù thừa dịch đều làm tăng nguy cơ tử vong. Trong khi ở những bệnh nhân có yếu tố giảm bù dịch thì chỉ có bù dư dịch làm tăng nguy cơ tử vong còn bù thiếu dịch hoặc đủ dịch đều cải thiện tử vong. Nhóm không có yếu tố giảm bù dịch bao gồm có tuổi trung bình thấp, ít bệnh nền là những bệnh nhân trước nay được cho là có thể dung nạp tốt với tình trạng giảm thể tích, tuy nhiên kết quả nghiên cứu cho thấy ở những bệnh này bù thiếu dịch vẫn có thể gây ra kết cục bất lợi.
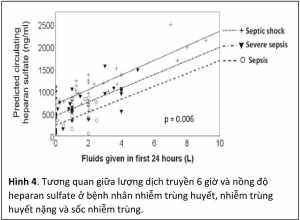
Mặc dù ảnh hưởng bất lợi của bù dịch đã được xác nhận qua nhiều nghiên cứu quan sát, tuy nhiên cơ chế sinh bệnh của bù dịch được giả định là do tổn thương nội mạc mạch máu và lớp glycocalyx làm tăng tính thấm thành mạch vẫn còn chưa được biết rõ. Nhằm làm rõ cơ chế sinh bệnh của bù dịch, dấu ấn sinh học đặc hiệu của tổn thương lớp glycocalyx là heparan sulfate được đo trên các bệnh nhân sốc sau khi hoàn tất gói điều trị 6 giờ. Nồng độ heparan sulfate được so sánh giữa những bệnh nhân nhiễm trùng huyết và bệnh nhân cấp cứu không phải nhiễm trùng huyết và so sánh giữa bệnh nhân tử vong do nhiễm trùng huyết và nhiễm trùng huyết sống còn. Ngoài ra còn đánh giá tương quan giữa heraran sulfate với các dấu ấn sinh học của đáp ứng viêm (TNF, IL-6), tổn thương nội mạc mạch máu (VEGF-1: vascular endothelial growth hormon receptor 1, angiopoietin 2), rối loạn đông máu (thrombomodulin), quá tải dịch (ANP: atrial natriuretic peptide). Sau cùng là đánh giá tương quan giữa biến đổi heparan sulfate với lượng dịch truyền bằng hồi quy tuyến tính đa biến có hiệu chỉnh cho tuổi, điểm SOFA. Nghiên cứu bao gồm 56 bệnh nhân trong đoàn hệ PROCESS và 130 bệnh nhân trong đoàn hệ tiến cứu tại 3 bệnh viện của Đại học Havard (Beth Israel Deaconess, Massachusetts general hospital và Brigham & Women hospital) bị nhiễm trùng huyết nhiều mức độ khác nhau, SOFA nền 3.1 – 7.0 với lượng dịch truyền 6 giờ 1681 – 2578 ml [10]. Kết quả nghiên cứu cho thấy heparan sulfate tăng cao ở bệnh nhân nhiễm trùng huyết so với không nhiễm trùng huyết, trong các bệnh nhân nhiễm trùng huyết thì heparan sulfate ở nhóm tử vong cao hơn nhóm sống còn. Bên cạnh đó thì heparan sulfate có tương quan với VEGF-1 (r 0.40), tương quan yếu với angiopoietin 2 (r 0.23), IL-6 (r 0.35), thrombodulin (r 0.50) trong khi không tương quan với TNF (r 0.23) và ANP (không có giá trị r). Quan trọng hơn cả là heparan sulfate tương quan với lượng dịch truyền 24 giờ trong cả 2 đoàn hệ PROCESS và Havard với hệ số hồi quy 0.08, p 0.02 (hình 4). Nghiên cứu này cho thấy bệnh nhân nhiễm trùng huyết có tổn thương nội mạc mạch máu nặng hơn bệnh nhân không nhiễm trùng huyết, đồng thời trên bệnh nhân nhiễm trùng huyết thì tổn thương nội mạc mạch máu có liên quan với mức độ nặng của bệnh. Tuy nhiên cơ chế tổn thương nội mạc mạch máu có vẻ không phải do quá tải dịch mà bản thân việc truyền dịch, nhất là truyền dịch với tốc độ nhanh cũng có thể gây thương tổn và tróc lớp glycocalyx.
Tóm lại, một số nghiên cứu nổi bật về huyết động học lâm sàng gần đây cung cấp thêm một số hiểu biết quan trọng về lâm sàng và sinh học phân tử của rối loạn huyết động cũng như ảnh hưởng của các biện pháp điều trị. Quan trọng hơn là các nghiên cứu này phần nào làm sáng tỏ hiệu quả cũng như hạn chế của các biện pháp ổn định huyết động mặc dù vẫn còn cần nhiều thử nghiệm lâm sàng khác trước khi có thể cá nhân hóa điều trị.
Thuốc vận mạch trong hồi sức tích cực
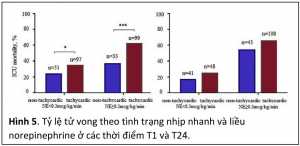
Tương tự bù dịch, thuốc vận mạch bên cạnh hiệu quả rõ rệt trong việc cải thiện huyết động thì chỉ định, liều lượng cũng như ảnh hưởng đến kết cục sau cùng vẫn còn nhiều điểm chưa hoàn toàn sáng tỏ nhất là trên bệnh nhân sốc vốn dĩ đã có tình trạng tăng tiết catecholamine nội sinh. Khá nhiều nghiên cứu cho thấy thuốc vận mạch có thể gây ra hiệu quả bất lợi về huyết động và chuyển hóa, nhất là khi dùng liều cao. Bên cạnh đó, tình trạng nhịp nhanh do đáp ứng bù trừ hoặc do catecholamine ngoại sinh cũng là một dấu hiệu tiên lượng xấu, tuy nhiên chưa có nghiên cứu nào đánh giá về tương quan giữa nhịp tim và liều vận mạch trong tiên lượng bệnh nhân sốc. Một nghiên cứu gần đây trên hơn 700 bệnh nhân sốc nhiễm trùng tại 8 khoa HSTC ở châu Âu đánh giá tình trạng nhịp nhanh (tần số tim ≥ 95 lần/phút) tại 3 thời điểm T1, Tpeak và T24 tương đương các thời điểm sau khi dùng norepinephrine 1 giờ, thời điểm dùng norepinephrine với liều cao nhất và 24 giờ sau khi dùng norepinephrine [11]. Nói chung tại bất cứ thời điểm nào, nhóm tử vong cũng có nhịp tim cao hơn nhóm sống còn tuy nhiên ảnh hưởng của nhịp nhanh chỉ thể hiện rõ khi xem xét trong tương quan với liều norepinephrine. Tại thời điểm T1, thì ở cả liều norepinephrine thấp (< 0.3 mcg/kg/ph) và liều norepinephrine cao (≥ 0.3 mcg/kg/ph), nhóm nhịp nhanh đều có tỷ lệ tử vong cao hơn nhóm không bị nhịp nhanh (hình 5). Nhưng hồi quy logistic chỉ ghi nhận nhịp nhanh ở liều cao norepinephrine mới có liên quan với tử vong (OR 2.13; 1.14 – 3.99). Tương tự ở liều đỉnh norepinephrine thì cũng chỉ có nhịp nhanh khi ở liều cao norepinephrine có liên quan với tử vong (OR 2.70; 1.70- 4.30). Trong khi đó tại thời điểm 24 giờ thì tình trạng nhịp nhanh ở cả liều norepinephrine thấp và cao đều có liên quan với tử vong. OR lần lượt là 2.86 và 1.02. Nói chung norepinephrine thường gây ra nhịp chậm do phản xạ áp cảm thụ quan, mặt khác norepinephrine cũng có thể gây ra nhịp nhanh do quá liều catecholamine. Như vậy tình trạng nhịp nhanh khi dùng norepinephrine liều cao có thể gợi ý liều norepinephrine quá cao hoặc cơ chế bù trừ kiệt quệ. Cả hai cơ chế này đều có ý nghĩa tiên lượng xấu, do đó nếu có thể thì cần giảm liều norepinephrine để tránh gây ra nhịp nhanh.
Để giảm liều norepinephrine thì cần chọn mức huyết áp mục tiêu thấp hơn hoặc điều chỉnh liều vận mạch thường xuyên hơn để tránh huyết áp tăng quá cao so với huyết áp mục tiêu. Một tiền cứu can thiệp có đối chứng gần đây được thực hiện tại 65 khoa HSTC của Vương quốc Anh trên các bệnh nhân sốc dãn mạch đã được bù đủ dịch gồm 2463 bệnh nhân [12]. Nhóm can thiệp được điều chỉnh liều vận mạch để đạt mức huyết áp mục tiêu thấp 60 – 65 mmHg. Bác sĩ điều trị của các bệnh nhân này thường xuyên được nhắc nhở điều chỉnh liều vận mạch để hạn chế việc dùng vận mạch liều cao làm huyết áp vượt ngưỡng huyết áp mục tiêu đồng thời với cài đặt báo động trên của huyết áp ở mức huyết áp trung bình 65 mmHg. Trong khi đó các bệnh nhân trong nhóm chứng được điều chỉnh huyết áp theo chỉ định của bác sĩ điều trị. Loại thuốc vận mạch sử dụng trên từng bệnh nhân tuân theo chỉ định của bác sĩ điều trị với liều thuốc vận mạch được quy đổi ra liều tương đương NE = epinephrine μg/kg/min (× 1), dopamine μg/kg/min (/150), phenylephrine μg/kg/min (× 0.1) và vasopressin U min –1 ( × 2.5). Nhóm can thiệp gồm 1221 bệnh nhân có 500 bệnh nhân tử vong (41%), trong khi đó nhóm chứng gồm 1242 bệnh nhân có 544 bệnh nhân tử vong (43.8%). Như vậy việc chọn mức huyết áp mục tiêu thấp và điều chỉnh liều thuốc vận mạch thường xuyên làm giảm tử vong 2.9% với tỷ số nguy cơ hiệu chỉnh (aHR) 0.94 (0.84 – 1.05). Mặc dù nghiên cứu này không đạt mục tiêu chính nhưng cho thấy có thể giảm đáng kể thời gian và tổng liều vận mạch mà không làm tăng nguy cơ điều trị thay thế thận (bảng 2).
| Bảng 2. So sánh giữa nhóm can thiệp và nhóm chứng về thời gian, liều vận mạch, huyết áp trung bình và điều trị thay thế thận | |||
| Nhóm can thiệp | Nhóm chứng | Khác biệt | |
| Thời gian dùng vận mạch | 33.0 (15.0 dến 56.0) | 38.0 (19.0 đến 67.0) | –5.0 (–7.8 đến –2.2) |
| Tổng liều vận mạch (tương đượng norepinephrine) | 17.7 (5.8 đến 47.2) | 26.4 (8.9 đến 65.6) | −8.7 (−12.8 đến −4.6) |
| Huyết áp trung bình trong thời gian dùng vận mạch | 66.7 (64.5 đến 69.8) | 72.6 (69.4 đến 76.5) | −5.9 (−6.4 đến −5.5) |
| Điều trị thay thế thận | 24,8% | 24,7% | |
Xuống thang hồi sức dịch
Khái niệm hồi sức theo 4 giai đoạn đã được đề xuất khá lâu, trong đó giai đoạn 4 đặt mục tiêu xuống thang hồi sức dịch (tháo dịch) nhằm đạt cân bằng dịch âm, tuy nhiên hiện nay còn quá ít chứng cứ y khoa thuyết phục về hiệu quả và cách thực hiện chiến lược bù dịch này. Để khảo sát ý nghĩa của cân bằng dịch âm trong giai đoạn xuống thang các tác giả ở Mayo clinic tiến hành hồi cứu trên 633 bệnh nhân nhiễm trùng huyết nặng và sốc nhiễm trùng đã được bù đủ dịch theo hướng dẫn SSC 2016 (> 30 ml/kg) trong ngày đầu tiên nhập viện [13]. Có 387 bệnh nhân đạt cân bằng dịch âm ít nhất một ngày (61%) với ngày đạt cân bằng dịch âm đầu tiên là ngày thứ hai với cân bằng dịch -0.28 lít (-0.78 đến -0.01 lít). Mặc dù các bệnh nhân có cân bằng dịch âm có vẻ nặng hơn nhóm không có cân bằng dịch âm với điểm APACHE và SOFA cao hơn, đồng thời cũng có tỷ lệ dùng lợi tiểu cao hơn 50.1 % so với 15.0% và tỷ lệ điều trị thay thế thận nhiều hơn 17.2% so với 9.2% tuy nhiên tỷ lệ tử vong lại thấp hơn 11.1% so với 14.2%. Hồi quy Cox cho thấy mỗi lít dịch âm giảm được tử vong HSTC (HR 0.39 [95% CI, 0.28–0.57]), tử vong bệnh viện (HR, 0.76 [95% CI, 0.63–0.94]), tử vong 90 ngày (HR, 0.69 [95% CI, 0.59–0.81]), và tử vong 1 năm (HR, 0.67 [95% CI, 0.58–0.78]. Nghiên cứu này cho thấy khá nhiều bệnh nhân có thể đạt cân bằng dịch âm từ ngày thứ hai và chỉ cần một lượng dịch nhỏ giảm đi cũng có ý nghĩa lâm sàng rất quan trọng và lâu dài.
Để đạt cân bằng dịch âm thì bên cạnh việc giảm dịch nhập, có 2 biện pháp thải dịch, trong đó thải dịch bằng thuốc lợi tiểu an toàn và ít tốn kém hơn lọc máu. Tuy nhiên hiệu quả và tính an toàn chưa rõ nhất là trên bệnh nhân có huyết động không ổn định (dùng thuốc vận mạch). Sử dụng cơ sở dự liệu MIMIC III trong đó sàng lọc ra các bệnh nhân có dùng vận mạch trong vòng 48 giờ sau nhập viện (bất cứ loại nào dobutamine, dopamine, norepinephrine, epinephrine, vasopressin, và phenylephrine). Đồng thời có dùng thuốc lợi tiểu trong cùng khoảng thời gian, gồm bất cứ loại lợi tiểu quai nào furosemide, torasemide, and bumetanide. 7828 bệnh nhân trong đó 1469 bệnh nhân (19%) có dùng lợi tiểu và 6359 bệnh nhân (81%) không dùng lợi tiểu. Lượng nước tiểu ở nhóm dùng lợi tiểu thấp hơn nhóm không dùng lợi tiểu có ý nghĩa thống kê nhưng không có ý nghĩa lâm sàng 51.2 ± 28.4 ml/kg/48 giờ và 48.5 ± 38.2 ml/kg/48 giờ. Trong khi đó dịch nhập nhóm không dùng lợi tiểu cao hơn đáng kể 113.8 ± 77.1 ml/kg/48 giờ so với không dùng lợi tiểu 95.5 ± 55.6 ml/kg/48 giờ dẫn đến cân bằng dịch nhóm không dùng lợi tiểu cao hơn 49.9 ± 79.7 ml/kg/48 giờ so với nhóm không dùng lợi tiểu 24.2 ± 57.9 ml/kg/48 giờ.Tử vong chung 17.1%, trong đó nhóm dùng lợi tiểu có tử vong 11.3% thấp hơn không dùng lợi tiểu 18.4%. Hồi quy logistic đa biến cho thấy dùng lợi tiểu giảm nguy cơ tử vong trong cả 6 mô hình với OR 0.56 – 0.75 ngay cả ở nhóm bệnh nhân tụt huyết áp (MAP < 70 mmHg). Tuy nhiên khi đánh giá tương tác giữa dùng lợi tiểu và cân bằng dịch thì lợi tiểu chỉ có hiệu quả trên nhóm có cân bằng dịch âm (OR 0.64, 95% CI 0.51–0.78, p < 0.001) nhưng không có hiệu quả trên nhóm có cân bằng dịch dương (OR 0.73, 95% CI 0.47–1.14, p = 0.170). Nghiên cứu này cho thấy thuốc lợi tiểu có thể dùng an toàn và có hiệu quả ngay cả khi huyết áp thấp. Tuy nhiên hiệu quả của thuốc lợi tiểu chủ yếu thể hiện qua cân bằng dịch âm, trong khi lượng nước tiểu giữa hai nhóm khác nhau không đáng kể do đó cần có thêm nghiên cứu về hiệu quả của thuốc lợi tiểu trong việc tăng thể tích nước tiểu trên bệnh nhân có cân bằng dịch dương.
Tóm lại, một số nghiên cứu đáng lưu ý về huyết động học lâm sàng gần đây cung cấp thêm một số hiểu biết quan trọng về lâm sàng và sinh học phân tử của rối loạn huyết động cũng như ảnh hưởng của các biện pháp điều trị. Quan trọng hơn là các nghiên cứu này phần nào làm sáng tỏ hiệu quả cũng như hạn chế của các biện pháp ổn định huyết động mặc dù vẫn còn cần nhiều thử nghiệm lâm sàng khác trước khi có thể cá nhân hóa điều trị.





