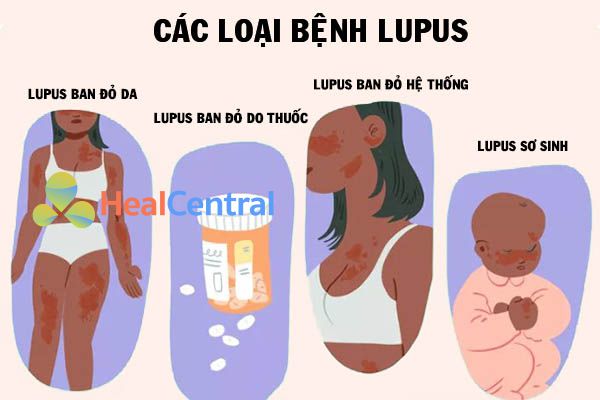
Lupus trong tiếng La-tinh có nghĩa là ‘Sói’, tuy nhiên nó lại được sử dụng trong y học với thuật ngữ chỉ các bệnh về da. Có 4 loại bệnh Lupus khác nhau: Lupus ban đỏ hệ thống (Systemic lupus erythematosus – SLE), Lupus ban đỏ da (Cutaneous lupus erythematosus), Lupus ban đỏ do thuốc và Lupus sơ sinh.
Lupus ban đỏ da (Cutaneous Lupus): Là bệnh chỉ gây ra ban đỏ ở da, phát ban giới hạn trên da. Mặc dù lupus ở da có thể gây ra nhiều loại phát ban và tổn thương (vết loét), nhưng loại phổ biến nhất được gọi là phát ban discoid rash phát triển, có vảy và đỏ, nhưng không ngứa. Phát ban thường có hình như hình đĩa hoặc vòng tròn. Triệu chứng điển hình của bệnh lupus da là phát ban ở má đối xứng qua sống mũi, được gọi là phát ban bướm. Các phát ban hoặc vết loét khác có thể xuất hiện trên mặt, cổ hoặc da đầu (các khu vực của da tiếp xúc với ánh sáng mặt trời hoặc ánh sáng huỳnh quang), hoặc trong miệng, mũi hoặc âm đạo. Rụng tóc và thay đổi sắc tố, hoặc màu sắc của da cũng là triệu chứng của bệnh lupus da. Khoảng 10% những người bị lupus da sẽ phát triển lupus toàn thân. Tuy nhiên, kể cả khi phát triển toàn thân, triệu chứng trên da cũng là triệu chứng chủ yếu.
Lupus ban đỏ do thuốc (Drug-Induced Lupus): Là tình trạng bệnh nhân có các triệu chứng giống như lupus toàn thân nhưng không ảnh hưởng đến nội tạng, do một loại thuốc nhất định gây ra. Một số thuốc hay gây ra bệnh Lupus do thuốc như Hydralazine (thuốc giãn mạch), Isoniazid (thuốc lao). Các triệu chứng giống như lupus thường tự mất trong vòng 6 tháng sau khi ngừng thuốc nghi ngờ.
Lupus sơ sinh (Neonatal lupus): Không phải là một bệnh lupus thực sự. Khi sinh ra, trẻ sơ sinh có thể bị phát ban da, các vấn đề về gan hoặc số lượng tế bào máu thấp nhưng những triệu chứng này biến mất hoàn toàn sau vài tháng mà không có tác dụng kéo dài. Một tỷ lệ nhỏ trẻ sơ sinh có khuyết tật ở tim. Tình trạng này có thể do những kháng thể của bà mẹ có bệnh Lupus truyền lại cho con. Tuy nhiên, hầu hết trẻ sơ sinh của các bà mẹ bị lupus hoàn toàn khỏe mạnh.
Lupus ban đỏ hệ thống còn được gọi tắt là Lupus (Systemic Lupus Erythematosus): Đây là một bệnh lý ảnh hưởng đến rất nhiều cơ quan với triệu chứng nổi bật nhất là đỏ da. Nhưng làm như thế nào mà một người có thể mắc Lupus, bệnh ảnh hưởng đến các bộ phận của cơ thể. Bài viết dưới đây Heal Central sẽ giải đáp phần nào những câu hỏi trên.
Bệnh Lupus ban đỏ là gì?
Bệnh Lupus ban đỏ hệ thống (SYSTEMIC LUPUS ERYTHEMATOSUS – SLE) là một bệnh tự miễn do đó có thể ảnh hưởng lên tất cả các cơ quan trong cơ thể mang tính hệ thống. Bệnh còn có một số tên gọi khác như Hội chứng Lupus ban đỏ hay Bệnh Libman-Sacks. Theo những thống kê gần đây, bệnh Lupus có tỷ lệ mắc là 0,6 đến 0,9% dân số và đang được ghi nhận ngày càng tăng. Nguyên nhân gây tỉ lệ mắc bệnh lupus ngày càng gia tăng được cho là do việc nạo hút thai ngày càng gia tăng, việc sử dụng thuốc và hóa chất bừa bãi. Bên cạnh đó, nhịp sống căng thẳng nhiều stress cũng là tác nhân làm tăng tỷ lệ này.
Bệnh chủ yếu gặp ở phụ nữ trẻ và trung niên, với tỉ lệ nữ giới mắc lupus trong độ tuổi sinh sản nhiều gấp 10 lần so với nam giới cùng độ tuổi. Cũng giống như các bệnh tự miễn khác, bệnh gây ra do những nguyên nhân từ di truyền và cả môi trường.
Phân loại Lupus ban đỏ
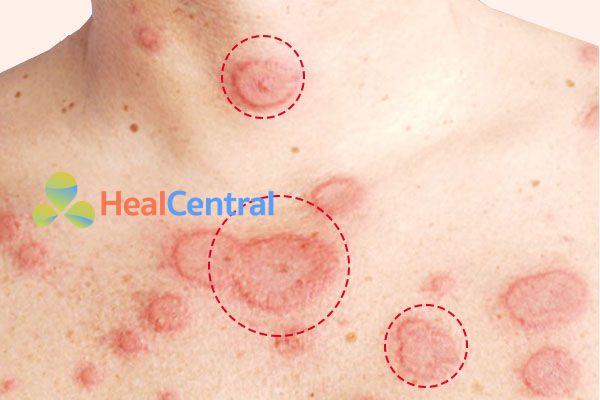
Lupus ban đỏ hệ thống được chia thành 4 thể bệnh, đặc trưng bởi các mức độ tổn thương.
- Thể cấp: Bệnh gây tổn thương không chỉ ngoài da mà còn ở các tạng lớn, với những tổn thương khá nặng. Thể này rất nguy hiểm, bệnh nhân có khả năng tử vong cao và các biến chứng nặng nề.
- Thể bán cấp: Là thể trung gian giữa thể cấp và thể man. Bệnh nhân thường chỉ có tổn thương trên da, tuy nhiên có thể có các cơn cấp gây tổn thương sâu trong nội tạng. Các đợt cấp sẽ nặng dần lên theo thời gian.
- Thể mạn: Bệnh thường chỉ tổn thương ngoài da, ít tổn thương nội tạng.
- Thể hỗn hợp: Hay còn được gọi là Hội chứng Sharp. Hội chứng là sự phối hợp các đặc điểm của lupus và xơ cứng bì. Bệnh nhân có hiện tượng viêm nhiều khớp, ngón tay hình khúc dồi, có thể có hiện tượng hẹp thực quản, viêm da thường xảy ra ở mức độ nặng, hội chứng Raynaud.
Bệnh Lupus có nguy hiểm không?
Trước đây, bệnh Lupus ban đỏ hệ thống là một bệnh có nguy cơ tử vong sớm là khá cao, chủ yếu là do biến chứng suy thận. Tuy nhiên, với sự phát triển của y học, căn bệnh này hiện này đã được điều trị khá tốt. Bệnh nhân kéo dài được thời gian sống và đảm bảo được mức độ chất lượng cuộc sống cao hơn rất nhiều so với 2 thập kỉ trước đây. Trong một khảo sát gần đây, có đến trên 80% bệnh nhân tuân thủ điều trị cho thấy họ vẫn có một cuộc sống như bình thường. Do đó, bệnh Lupus ban đỏ hệ thống sẽ không quá nguy hiểm nếu như bạn tuân thủ các điều trị và hướng dẫn của các bác sĩ và chuyên gia y tế.
Nguyên nhân gây bệnh Lupus ban đỏ hệ thống
Thực chất, nguyên nhân gây ra bệnh Lupus ban đỏ hệ thống là chưa rõ ràng. Tuy nhiên, di truyền và môi trường là 2 yếu tố tiên quyết gây ra những bất thường miễn dịch dẫn đến căn bệnh này.
Về yếu tố di truyền, giả thuyết được đưa ra liên quan đến gen HLA DR2, HLA DR3 và HLA DR8 do những người có gen này có tỷ lệ mắc lupus cao hơn. Một số nghiên cứu đã cho thấy nguy cơ mắc Lupus ban đỏ hệ thống tăng gấp 10 lần ở các cặp song sinh cùng trứng so với các cặp song sinh khác trứng. Bằng chứng này cho thấy vai trò của gen di trong cơ chế bệnh sinh của SLE.
Các yếu tố khởi phát kích hoạt hệ thống miễn dịch thuộc về môi trường. Một số nguyên nhân có thể kể như:
- Tia UV: Tác hại của bức xạ tia cực tím B (UV-B) đối với axit deoxyribonucleic (DNA) đã được chứng minh trong các nghiên cứu thực nghiệm. Ngoài ra, việc tạo ra các loại oxy phản ứng (ROS) kích hoạt việc sản xuất các tế bào T tự kháng và tự trị, với tác dụng điều hòa miễn dịch cuối cùng trên các tế bào T và cytokine, tất cả đều có khả năng liên quan đến cơ chế bệnh sinh SLE. Tương tự như vậy, thiếu vitamin D, giống như phơi nhiễm bức xạ cực tím, đóng một vai trò gây tranh cãi trong cơ chế bệnh sinh của SLE.
- Nhiễm khuẩn, nhiễm virus dẫn đến kích hoạt hệ miễn dịch, hoạt hóa IFN. Một nghiên cứu được thực hiện trong 10 năm (2008 đến 2018) đã cho thấy vai trò đáng quan tâm của IFN trong cơ chế bệnh sinh của SLE, do hệ thống IFN này được liên kết với hơn 50% gen nhạy cảm với Lupus.
- Hóa chất: Hút thuốc lá, dư lượng chất kích thích, thuốc trừ sâu. Tiếp xúc với bụi silica và hút thuốc được xác định là yếu tố rủi ro đã được xác định đối với SLE. Liên quan đến vai trò của phơi nhiễm silica trong SLE, vai trò điều biến miễn dịch của nó làm tăng các cytokine tiền viêm, stress oxy hóa và gây ra chết tế bào theo chu trình (apoptosis) và giải phóng kháng nguyên nội bào. Ngoài ra, thuốc uống cũng là một yếu tố chính, trong đó các loại thuốc được chứng minh là có liên quan chặt chẽ đến sinh bệnh Lupus là Hydralazine, D-penicillamine, Minocycline, lithium, và gần đây nhất là các chất ngăn chặn yếu tố hoại tử khối u (TNF-ɑ)
- Hormone giới tính: Estrogen. Hơn nữa, nhiều nghiên cứu dịch tễ học đã chỉ ra rằng sử dụng hormone ngoại sinh (thuốc tránh thai đường uống (OCP) và liệu pháp thay thế hormone (HRT)) có liên quan đến nguy cơ mắc Lupus ban đỏ hệ thống cao. Nguyên nhân này cũng hợp lí với tỉ lệ mắc cao hơn rất nhiều ở nữ giới so với nam giới trong độ tuổi 20 đến 30 (nữ : nam = 9:1), trong khi ở ngoài độ tuổi này, tỉ lệ chênh lệch là không nhiều.
Cơ chế bệnh sinh của bệnh Lupus ban đỏ hệ thống
Phản ứng miễn dịch bẩm sinh đóng vai trò quan trọng trong cơ chế bệnh sinh của SLE. Một khi được kích hoạt, sự bất thường trong hệ thống miễn dịch khiến nó chống lại và tiêu hủy những phần đáng lẽ nó cần bảo vệ. Gây tổn thương mô thông qua việc giải phóng các cytokine gây viêm cũng như kích hoạt quá mức và bất thường hoạt động của các tế bào lympho T và lympho B, sau đó làm cơ thể sản xuất tự kháng thể gây bệnh và cuối cùng gây bệnh trên các cơ quan.
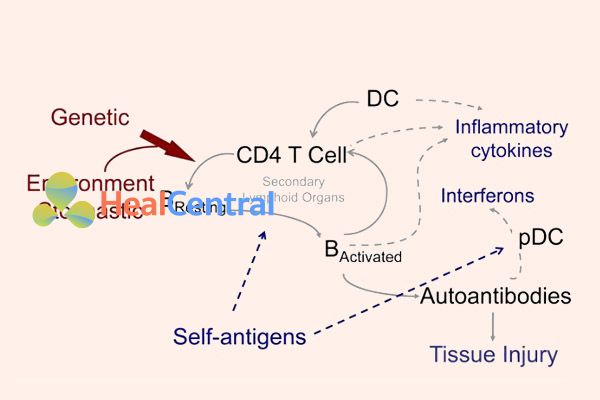
Tự kháng thể được kích hoạt phụ thuộc vào kháng nguyên của các tế bào Lympho B nghỉ và tế bào T CD4 trong các cơ quan bạch huyết thứ cấp, dẫn đến việc sản xuất các tự kháng thể gây bệnh, cùng với các cytokine gây viêm, thúc đẩy quá trình tổn thương mô ở bệnh lupus. Các tế bào đuôi gai trình diện kháng nguyên là kích hoạt tế bào miễn dịch, và góp phần vào việc sản xuất cytokine gây viêm. Tự kháng thể trong phức hợp với kháng nguyên góp phần kích hoạt tế bào miễn dịch bẩm sinh và sản xuất cytokine.
Bệnh nhân có các yếu tố gen di truyền, sau đó tiếp xúc với các yếu tố bệnh sinh khác (chẳng hạn như phơi nhiễm đủ với tia UV) gây phá hủy DNA nghiêm trọng dẫn đến quá trình apoptosis (quá trình chết tế bào có chu trình). Sau khi tế bào chết đi, nó sẽ giải phóng các yếu tố nội bào như DNA, protein, nhuyễn thể, …Các yếu tố này có thể được nhận dạng là yếu tố lạ, từ đó kích thích hệ miễn dịch.
Kháng thể sau khi được cơ thể sản xuất gắn với các kháng nguyên, tạo nên phức hợp miễn dịch. Những phức hợp này có thể đi vào vòng tuần hoàn chung và có thể lắng đọng ở bất cứ đâu rồi gây viêm ở đó. Cơ chế gây viêm thông qua kích hoạt bổ thể (chủ yếu theo con đường cổ điển). Chính vì thận là cơ quan lắng đọng nhiều phức hợp kháng nguyên kháng thể do đó, ở những bệnh nhân SLE, tổn thương sớm nhất và nghiêm trọng nhất là tổn thương trên thận. Cơ chế này chính là cơ chế phản ứng quá mẫn typ 3 (quá mẫn thông qua phức hợp miễn dịch).
Ngoài ra, việc có các gen HLA DR2, HLA DR3, HLA DR8 dường như cũng làm giảm khả năng thải trừ các kháng nguyên nhân (kháng nguyên từ bên trong tế bào bị tấn công) do đó, càng làm nồng độ kháng nguyên trong máu tăng cao.
Tiêu chuẩn chẩn đoán Lupus ban đỏ hệ thống
Tiêu chuẩn chẩn đoán Lupus hiện còn được sử dụng lâu đời nhất là bộ tiêu chí chẩn đoán của ACR (American College of Rheumatology) từ năm 1982, bổ sung và điều chỉnh năm 1997. Chẩn đoán xác định SLE khi có ≥ 4 tiêu chuẩn trong những tiêu chuẩn dưới đây:
- Ban đỏ hình cánh bướm ở mặt.
- Ban đỏ dạng đĩa ở mặt và thân (ban đỏ không ngứa, phân biệt với nấm).
- Da tăng nhạy cảm với ánh sáng.
- Loét miệng và mũi họng (Loét trắng không đau, phản ứng tốt với Glucocorticoid).
- Viêm đa khớp không có hình bào mòn (phân biệt với viêm khớp dạng thấp).
- Viêm màng tim hoặc màng phổi (loại trừ nguyên nhân ngoại sinh).
- Tổn thương thận đặc trưng bởi Protein niệu >0.5g/24h, Trụ tế bào dương tính (+).
- Tổn thương thần kinh – tâm thần không do các nguyên nhân khác.
- Các biến đổi về huyết học: Hoặc 1 hoặc kết hợp các khác thường sau:
-
-
- Thiếu máu tan máu có tăng hồng cầu lưới
- Giảm bạch cầu < 4000/mm3
- Giảm lympho < 1500/mm3
- Giảm tiểu cầu < 100000/mm3
-
- Phát hiện có kháng thể kháng DNA (+) hoặc Kháng thể kháng Sm (+) hoặc Kháng thể kháng phospholipid.
- Kháng thể kháng nhân: ANA (+).
Với bộ tiêu chí chẩn đoán này, tỷ lệ chẩn đoán chính xác là khá cao. Tuy nhiên, có nhiều tiêu chuẩn xuất hiện khá muộn khi bệnh nhân có SLE, điều này làm giảm đi tính nhạy của tiêu chuẩn chẩn đoán.
Trong những năm gần đây, Systemic International Collaborating Clinics – SLICC hệ thống những tổ chức công tác quốc thế về Lupus hệ thống đã đưa ra bộ chẩn đoán SLE: SLICC 2012 với 2 nhóm tiêu chuẩn: Tiêu chuẩn lâm sàng và Tiêu chuẩn miễn dịch. Bệnh nhân được chẩn đoán xác định là Lupus ban đỏ hệ thống khi có ≥ 4 tiêu chuẩn (trong đó có ít nhất một tiêu chuẩn trong mỗi nhóm) hoặc bệnh thận lupus (có bằng chứng sinh thiết) và có ANA hoặc anti-DNA dương tính.
Tiêu chuẩn lâm sàng
- Lupus da cấp: Ban đỏ hình bướm ở mặt;
- Lupus da mạn: Ban đỏ hình đĩa ở mặt và thân;
- Có loét miệng hoặc mũi hoặc cả 2;
- Rụng tóc không sẹo;
- Viêm khớp (Chú ý phân biệt);
- Viêm thanh mạc;
- Thận (Bất thường về thận mà không cần ngưỡng như theo ACR);
- Thần kinh (Có sự bất thường về thần kinh);
- Thiếu máu tan huyết;
- Giảm bạch cầu;
- Giảm tiểu cầu (<100.000/mm3).
Tiêu chuẩn miễn dịch
- Xét nghiệm ANA dương tính;
- Xét nghiệm Anti-DNA dương tính;
- Xét nghiệm Anti-Sm dương tính;
- Kháng thể Antiphospholipid dương tính;
- Giảm bổ thể (C3, C4);
- Test Coombs trực tiếp (Không được tính khi có sự tồn tại của thiếu máu tan huyết).
Cả 2 tiêu chuẩn chẩn đoán trên đều đang được sử dụng theo như Hướng dẫn chẩn đoán và điều trị các bệnh cơ xương khớp của Bộ Y tế (2016).
Triệu chứng của bệnh Lupus ban đỏ hệ thống
Với cơ chế lắng đọng các phức hợp miễn dịch và gây viêm, phức hợp lắng đọng ở đâu sẽ gây viêm ở đó, từ đó, gây ra các tổn thương thực thể ở các cơ quan đó. Các vị trí tổn thương thường là các mô liên quan của các cơ quan như da, khớp, thận, phổi, hệ thần kinh trung ương và hệ thống tạo máu.
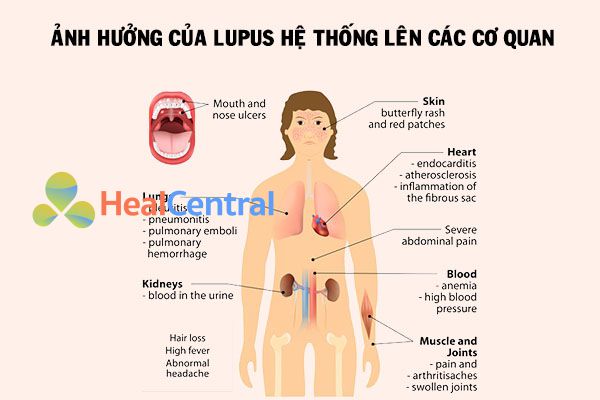
Biểu hiện của Lupus ban đỏ hệ thống trên toàn cơ thể
Do sự tăng tổng hợp và giảm thải trừ, nồng độ interleukin 1 trong máu tăng, gây tăng quá trình tiêu protein, chán ăn từ đó gây gầy sút, mệt mỏi, chán ăn. Mệt mỏi được miêu tả là mệt mỏi cực độ, kết hợp với cảm giác khó chịu, mơ hồ về bệnh tật. Sốt kéo dài không rõ nguyên nhân cũng được coi như một đặc điểm để nghi ngờ suy nghĩ đến lupus.
Biểu hiện trên các cơ quan
Biểu hiện dễ dàng nhận thấy nhất là trên da và niêm mạc:
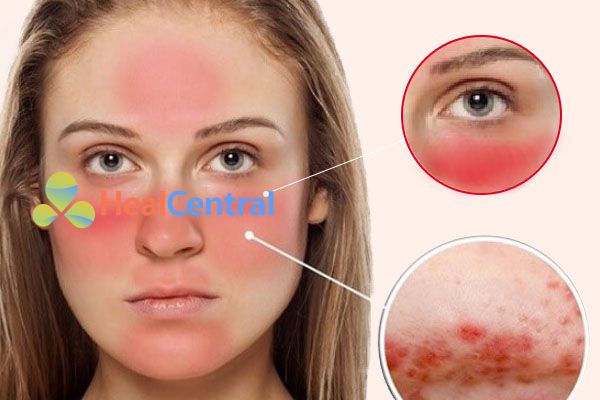
- Ban đỏ hình cánh bướm đối xứng qua mũi được cho là triệu chứng lâm sàng nổi bật nhất của SLE. Ban này không đau và ngứa, rất nhạy cảm với ánh sáng, sẽ trở nên rõ rệt hơn khi tiếp xúc với ánh sáng mặt trời. Triệu chứng này không ảnh hưởng đến sức khỏe của bệnh nhân nhưng lại tạo ra những mặc cảm về thẩm mĩ.
- Ở bệnh nhân ở thể Lupus mạn tính, ban có thể rải rác khắp cơ thể, hình đĩa.
- Các vấn đề về da khác có thể xảy ra trong Lupus ban đỏ hệ thống bao gồm lắng đọng canxi dưới da (vôi hóa), các mạch máu bị tổn thương (viêm mạch máu) trên da và các đốm đỏ xuất huyết (petechiae). Petechiae được gây ra bởi sự thiếu hụt các tế bào liên quan đến yếu tố đông máu (tiểu cầu), dẫn đến chảy máu dưới da.
- Bệnh nhân Lupus ban đỏ hệ thống có thể bị rụng tóc (rụng tóc) và có các vết loét trong niêm mạc của miệng, mũi, hoặc bộ phận sinh dục (ít phổ biến hơn). Những vết loét này không đau, đáp ứng tốt với Corticoid (khác với loét do virus).
- Da nhạy cảm hơn với ánh sáng: Dễ bị cháy, bỏng, sạm da sau khi tiếp xúc với ánh nắng.
Trên cơ xương khớp: Sự lắng đọng các cytokine và các chất hóa học gây viêm ở khớp và xương gây ra những triệu chứng trên xương rất thường gặp ở bệnh nhân lupus ban đỏ hệ thống.
- Đau cơ, đau khớp.
- Viêm khớp, ít có biến dạng, không có bào mòn xương khớp trên phim X quang (phân biệt với viêm khớp dạng thấp). Nếu có biến dạng hoặc bào mòn xương, chứng tỏ bệnh nhân mắc kết hợp 2 bệnh: Lupus ban đỏ hệ thống và Viêm khớp dạng thấp.
- Hoại tử đầu xương, loãng xương. Thường là ở xương lớn (như cổ xương đùi).
Trên máu và hệ tạo máu:
- Thiếu máu do viêm, thiếu máu tan máu (Do sự sản xuất quá mức các gốc oxy hóa, tăng cường các chất đối kháng hồng cầu). Đây là triệu chứng khá phổ biến.
- Giảm tiểu cầu dẫn đến xuất huyết dưới da.
- Lách to, hạch to.
Trên thận: Khoảng 30% -50% bệnh nhân SLE có bệnh về thận. Những tổn thương ở thận thường được báo cáo ngay trong giai đoạn đầu của bệnh. Các triệu chứng trên thận tiến triển khá nhanh: Từ protein niệu, tế bào trụ niệu, hội chứng thận hư thứ phát, viêm cầu thận, … và cuối cùng là suy thận.
Trên hệ tiêu hóa: Các triệu chứng trên tiêu hóa (GI) và rối loạn ở gan có ở 39% đến 67% bệnh nhân SLE. Những rối loạn trên gan thường hiếm gặp hơn.
- Rối loạn tiêu hóa, rối loạn chức năng gan.
- Xuất huyết tiêu hóa
- Cổ chướng.
Trên thần kinh – tâm thần: Những rối loạn trên thần kinh và tâm thần có thể xuất hiện dưới nhiều hình thức. Có thể là tổn thương thần kinh trung ương, thần kinh ngoại vi. Tổn thương khu trú hoặc lan tỏa. Những tổn thương này có thể dẫn đến những căn bệnh như:
- Rối loạn tâm thần.
- Hội chứng thần kinh ngoại biên: Rối loạn về vận động (rối loạn trương lực cơ); Rối loạn cảm giác thậm chí mất cảm giác; Rối loạn dinh dưỡng và thần kinh thực vật (Rối loạn co bóp dạ dày, loạn nhịp tim, vã mồ hôi mất kiểm soát).
- Hội chứng thần kinh trung ương: Tăng phản xạ gân cơ, Bệnh lý ngoại tháp, Phân ly vận động (vận động chủ động và phản xạ bị ảnh hưởng).
- Động kinh.
Trên tuần hoàn, hô hấp: Những ảnh hưởng của phức hợp miễn dịch trên hệ cơ quan này là những tổn thương không thường gặp nhưng lại gây ra những biến chứng nặng nề và nguy hiểm.
- Tràn dịch màng tim, viêm cơ tim, viêm nội tâm mạc, viêm van tim.
- Tràn dịch màng phổi, xơ phổi, tăng áp lực tiểu tuần hoàn.
- Viêm tắc động mạch gây ra cảm giác rất đau. Viêm tắc tĩnh mạch gây biểu hiện phù, tím, đau. Biến chứng đặc biệt hay gặp hơn ở những bệnh nhân Lupus ban đỏ hệ thống có kháng thể anti Phospholipid (aPL).
- Hội chứng Raynaud: 3 giai đoạn tiến triển dẫn đến hoại tử đầu chi.
Trên mắt: Khi các phức hợp gây viêm lắng đọng ở mắt gây ra viêm võng mạc, viêm kết mạc. Ngoài ra, có trường hợp bệnh nhân gặp biến chứng teo tuyến lệ dẫn đến bệnh nhân mất hoàn toàn nước mắt, từ đí gây khô mắt, dễ tạo điều kiện cho viêm và có thể dẫn đến mù lòa.
Xét nghiệm cận lâm sàng Lupus ban đỏ
Lupus ban đỏ hệ thống là một quá trình viêm dị ứng có kháng nguyên kháng thể, do đó, ở bệnh nhân Lupus có các biến đổi khi thực hiện một số xét nghiệm cận lâm sàng.
Đầu tiên là các xét nghiệm liên quan đến phản ứng viêm. Cụm xét nghiệm chẩn đoán hội chứng viêm:
- Tốc độ máu lắng: Tốc độ máu lắng sẽ tăng cao trong các đợt bệnh tiến triển.
- Sợi huyết tăng: Do phản ứng của cơ thể tăng chuyển từ fibrinogen thành fibrin để khu trú viêm.
- Gamma globulin tăng: Một chất chỉ điểm cho khả năng miễn dịch của cơ thể chống lại các phản ứng viêm của cơ thể.
- Protein C phản ứng (CRP) dương tính (+): Tuy đây là một chỉ điểm đặc hiệu cho tình trạng viêm nhưng CRP lại không tăng nhiều trong đợt tiến triển. Lý do chính đáng của tình trạng này vẫn còn là một bí ẩn. Giả thuyết được đưa ra là chỉ có những phản ứng viêm “thực sự lớn” như nhiễm trùng là đủ để kích thích tăng CRP.
Xét nghiệm công thức máu cũng là một xét nghiệm thường quy, thường thay đổi theo hướng giảm từng dòng. Kết quả này là do những biến chứng của phức hợp miễn dịch ảnh hưởng lên máu và hệ tạo máu. Giảm dòng hồng cầu là trường hợp hay gặp nhất.
Các xét nghiệm đặc hiệu hơn là các xét nghiệm cận lâm sàng tìm kháng thể:
- Kháng thể kháng nhân (ANA): Có thể coi là xét nghiệm đặc hiệu nhất: 98% tất cả những người bị lupus toàn thân có xét nghiệm ANA dương tính. Trong xét nghiệm này, huyết thanh từ mẫu máu của bệnh nhân được cho lên mặt kính hiển vi với điều kiện cụ thể (thường là các phần của dòng tế bào nuôi cấy gan / thận hoặc mô người) trên bề mặt trượt (slide). Nếu bệnh nhân có kháng thể kháng nhân, mẫu huyết thanh sẽ liên kết với các tế bào trên slide. Sau đó, một kháng thể thứ hai được gắn huỳnh quang được thêm vào để gắn vào các kháng thể trong huyết thanh và các tế bào đã liên kết với nhau. Cuối cùng, slide được xem bằng kính hiển vi huỳnh quang, cường độ nhuộm màu và kiểu liên kết được ghi ở các độ pha loãng khác nhau. Kết quả dương tính nếu các tế bào huỳnh quang được quan sát. Tuy nhiên ANA dương tính không có nghĩa là bạn chắc chắn bị SLE. Cần có thêm các điều kiện khác để xác định một người có mắc Lupus ban đỏ hệ thống hay không.
- Kháng thể kháng các thành phần của nhân và bào tương.
- Kháng thể kháng hồng cầu, tiểu cầu, lympho.
Biến chứng của Lupus ban đỏ
Lupus ban đỏ hệ thống – SLE có thể có cả tác động ngắn hạn và dài hạn đến cuộc sống của người bệnh. Chẩn đoán sớm và điều trị hiệu quả có thể giúp giảm tác hại của SLE và cải thiện chất lượng cuộc sống cho bệnh nhân. Tiếp cận chăm sóc kém, chẩn đoán muộn, điều trị kém hiệu quả và tuân thủ kém với chế độ trị liệu có thể làm tăng tác dụng gây hại của SLE, gây ra nhiều biến chứng và tăng nguy cơ tử vong. Đã có nhiều nghiên cứu được thiết kế để quan sát và đánh giá những ảnh hưởng của bệnh Lupus lên người bệnh về cả sức khỏe sinh lý và tâm lý.
Đầu tiên, ngay từ những triệu chứng ban đầu như mệt mỏi, SLE đã gây ra những hạn chế nhất định trong hoạt động thể chất, tinh thần và xã hội của bệnh nhân. Mệt mỏi là triệu chứng phổ biến nhất ảnh hưởng tiêu cực đến chất lượng cuộc sống của những người bị Lupus ban đỏ hệ thống.

Đã có nhiều nghiên cứu sử dụng công việc như một thước đo để xác định chất lượng cuộc sống của những người mắc Lupus ban đỏ hệ thống. Một số nghiên cứu đã chỉ ra rằng một người đã bị SLE càng lâu thì họ càng ít có khả năng có việc làm. Trung bình, chỉ có 46% người mắc Lupus ban đỏ hệ thống trong độ tuổi lao động được tuyển dụng.
Lupus ban đỏ hệ thống là một bệnh tự miễn được điều trị chủ yếu bằng các thuốc ức chế, điều biến miễn dịch. Những tác dụng không mong muốn của thuốc gây ra những khó khăn đáng kể trong việc tuân thủ điều trị, đặc biệt là ở phụ nữ trẻ trong độ tuổi sinh đẻ (15 đến 44 tuổi).
Ảnh hưởng lên tâm lý cũng là một biến chứng đáng quan tâm của Lupus ban đỏ. Với triệu chứng điển hình là ban đỏ cánh bướm, hoặc ban đĩa toàn thân và mặt khiến bệnh nhân, đặc biệt là bệnh nhân nữ cảm thấy tự ti và mặc cảm về ngoại hình.
Điều trị Lupus ban đỏ
Sau khi chẩn đoán bệnh nhân mắc Lupus ban đỏ hệ thống, bước tiếp theo chính là điều trị bệnh cho bệnh nhân. Đứng trước điều trị một bệnh, nguyên tắc điều trị chung là tiền hành lần lượt qua các bước:
- Đánh giá tình trạng, mức độ nặng của bệnh để đưa ra phác đồ điều trị hợp lý.
- Điều trị theo đúng và đủ các giai đoạn: Tấn công, củng cố và duy trì.
- Đánh giá đáp ứng của bệnh nhân và quản lí các tác dụng không mong muốn gây ra do thuốc.
Đánh giá mức độ nặng của bệnh
Các thăm khám lâm sàng kết hợp với các xét nghiệm cận lâm sàng cần thực hiện để xác định thể bệnh và giai đoạn của bệnh nhân: Thể cấp, bán cấp, mạn hay hỗn hợp. Nếu bệnh nhân đang ở cơn cấp, việc đưa ra quyết định điều trị nhanh chóng và chính xác là vô cùng cần thiết vì bệnh có thể tiến triển nhanh và gây tử cong trong vòng vài tháng.
Điều trị
Lupus ban đỏ hệ thống là một bệnh tự miễn phức tạp với các biểu hiện lâm sàng trên mỗi cá thể là rất khác biệt. Mỗi giai đoạn diễn biến bệnh lại có những tình trạng khác nhau. Cơ chế bệnh sinh của SLE đã khá rõ ràng tuy nhiên nguyên nhân gây ra bệnh vẫn còn là một dấu hỏi lớn. Do đó, các phương pháp điều trị hiện tại mới chỉ là điều trị triệu chứng chứ chưa điều trị tận gốc được nguyên nhân. SLE vẫn đang là căn bệnh tự miễn mạn tính với y học.
Điều trị bằng thuốc trị Lupus ban đỏ hệ thống
Đây được coi như phương pháp chính và phổ biến nhất trong điều trị Lupus không chỉ ở Việt Nam mà còn trên toàn thế giới trong thời điểm hiện tại. Phương pháp điều trị dược lý hiện tại bao gồm: Thuốc chống viêm không steroid (NSAID), thuốc chống sốt rét (Hydroxychloroquine), thuốc chống viêm steroid (Glucocorticoid) và thuốc ức chế miễn dịch.
Thuốc chống viêm không steroid (NSAID): Đây là nhóm thuốc có tác dụng chống viêm nhẹ, do đó, chỉ được chỉ định sử dụng kết hợp trong các trường hợp Lupus kèm viêm đau khớp, sốt và viêm nhẹ các màng tự nhiên nhưng không có tổn thương các tạng.
Hydroxychloroquine: Hydroxychloroquine có hiệu quả trong điều trị SLE thể nhẹ cũng như ngăn ngừa sự xuất hiện của các biểu hiện SLE nhẹ mới, nhưng không hiệu quả trong việc ngăn chặn sự xuất hiện của các triệu chứng Lupus ban đỏ hệ thống nghiêm trọng. Thuốc chống sốt rét Hydroxychloroquine là điều trị đầu tiên cho bệnh nhân bị SLE nhẹ cùng với thuốc chống viêm không steroid. Cơ chế hoạt động được đưa ra là: Thuốc ức chế chức năng phagosome. dẫn đến giảm quy định IFN-α và giảm quá trình xử lý kháng nguyên cần thiết cho việc trình bày tự kháng nguyên. Thuốc này đã được chứng minh có đặc tính điều hòa miễn dịch được sử dụng để điều trị viêm khớp và phát ban da, bảo vệ da khỏi tia cực tím (UV). Hơn nữa, thuốc có thể được chỉ định trong khi mang thai hoặc cho con bú. Tuy nhiên, tác dụng không mong muốn của thuốc là một vấn đề khá lớn. Đã có những báo cáo về nhiễm độc tim, nhiễm độc võng mạc hiếm gặp. Liều thường dùng của Hydroxychloroquine là 200mg/ngày.
Corticosteroids: Glucocorticoids là thuốc điều trị chính trong bệnh Lupus ban đỏ hệ thống, đặc biệt là trong các đợt cấp và các đợt tiến triển. Đây là nhóm thuốc có tác dụng chống viêm mạnh mẽ trên cả con đường miễn dịch mắc phải và miễn dịch bẩm sinh (genomic và non-genomic). Thuốc ức chế phản ứng của tế bào B và T và chức năng tác động của bạch cầu đơn nhân và bạch cầu trung tính thông qua ức chế hoạt động của NF-κB. Trong Lupus, glucocorticoids thường được dùng đường toàn thân uống hàng ngày. Nhóm thuốc này không có liều trần nên liều sẽ được điều chỉnh để phù hợp với đáp ứng của bệnh nhân và cân nhắc lợi ích nguy cơ. Tuy nhiên Glucocorticoid là nhóm thuốc có hiện tượng bị kháng do giảm biểu hiện gen. Do đó, liều của GCs cần được hiệu chỉnh định kì.
Thuốc ức chế miễn dịch: Nhóm được chỉ định trong trường hợp bệnh Lupus thể năng có thể đe dọa đến tính mạng hoặc trường hợp SLE không đáp ứng với Corticoid hoặc bệnh nhân xuất hiện những tác dụng phụ nặng của Corticoid. Các thuốc trong nhóm này có thể sử dụng đơn độc, phối hợp với nhau hoặc phối hợp với Glucocorticoid.
-
- Cyclophosphamide: Cyclophosphamide (CTX) thường được sử dụng cho bệnh viêm có biểu hiện thận lupus mạn và thường được sử dụng kết hợp với corticosteroid. Một số tác dụng không mong muốn của thuốc là vô sinh, viêm bàng quang, xuất huyết và nhiễm trùng. Do đó, cần sử dụng phối hợp với mesna (mercapto – ethanesulphonic acid) để hạn chế biến cố bất lợi viêm bàng quang của thuốc Cyclophosphamide.
- Azathioprine (AZA) là tác nhân gây độc tế bào được sử dụng phổ biến nhất trong bệnh Lupus ban đỏ hệ thống hiện nay. Thuốc thường được bắt đầu chỉ định khi bệnh tiến triển đến mức độ trung bình, phòng ngừa phát ban, điều trị duy trì và trong quá trình giảm liều steroid. Ngoài ra, thuốc có thể chỉ định cho phụ nữ mang thai và cho con bú. Liều được Bộ Y tế khuyến cáo là 2-2,5mg/kg/ngày. Độc tính phổ biến của AZA là rối loạn tiêu hóa, loét miệng, buồn nôn, nôn, tiêu chảy, đau vùng thượng vị. Mặc dù AZA có hiệu quả vượt trội so với corticosteroid trong điều trị viêm thận lupus tăng sinh lan tỏa, nhưng nó kém hiệu quả hơn CTX.
- Mycophenolate mofetil (MMF): Đây là thuốc ức chế miễn dịch đã được sử dụng trong nhiều năm với chỉ định chống thải ghép trong các phẫu thuật ghép tạng người. Mycophenolate mofetil là tiền chất của axit mycophenolic, một chất ức chế Inosine monophosphate dehydrogenase (Enzyme kiểm soát sự tổng hợp de novo của nucleotide guanosine, một bước cần thiết để tổng hợp DNA trong tế bào lympho). Từ đó ức chế tổng hợp purine và ngăn chặn sự tăng sinh của các tế bào lympho T và B hoạt hóa. Trong một số nghiên cứu trên điều trị viêm thận lupus, MMF được chứng minh hiệu quả hơn CTX. Bên cạnh đó, các tác dụng phụ chính của MMF cũng có vẻ nhẹ hơn, chủ yếu là các rối loạn tiêu hóa như tiêu chảy, buồn nôn và nôn.
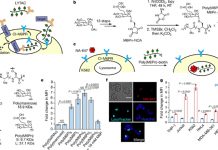
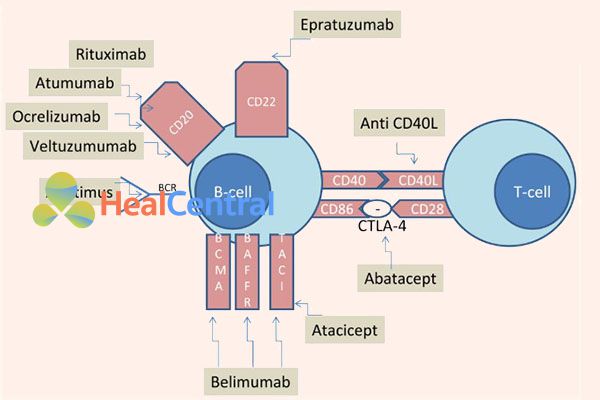
- Kháng thể đơn dòng: Đây là giải pháp sinh học với mục tiêu chính là tiêu diệt tế bào lympho B trực tiếp hoặc ức chế các tác nhân bảo vệ lympho B dẫn đến sự suy giảm tế bào B. Do lympho B là trung tâm của cơ chế bệnh sinh SLE nên việc làm suy giảm B là một biện pháp hiệu quả đang được sử dụng rộng rãi. Các tác nhân nhắm vào các tế bào B là các kháng thể đơn dòng Rituximab, Ofatumumab, Ocrelizumab và Veltuzumumab (chống CD20), Epratuzumab (chống CD22), Belimumab (chống BAFF) và Atacicept (chống BAFF). Cơ chế tác dụng của các thuốc có thể được biểu thị rõ ở hình mô tả dưới đây:
Điều trị cụ thể
- Đối với thể lành tính không có các tổn thương nặng ở các tạng lớn, không đe dọa đến tính mạng: NSAIDs, Hydroxychloroquine là các thuốc được chỉ định để điều trị triệu chứng. Trong đợt tiến triển, có thể bổ sung chỉ định Corticoid liều nhỏ (10 – 20mg prednisolone / ngày)
- Đối với thể nặng: Bệnh nhân có những tổn thương quan trọng trong tạng như suy thận, xuất huyết nặng, tổn thương thần kinh, chỉ định Corticoid liều cao (1 – 3 mg Prednisolone / kg/ ngày) kết hợp Hydroxychloroquine. Nếu bệnh nhân đáp ứng tốt, xem xét giảm liều Corticoid từ từ. Nếu bệnh nhân không giảm triệu chứng, kết hợp thêm với các thuốc gây độc tế bào.
Đặc biệt, với các trường hợp tổn thương nội tạng đe dọa tính mạng với tỷ lệ tử vong cao, chỉ định Prednisolone truyền tĩnh mạch nhanh kết hợp Hydroxychloroquine hoặc kết hợp truyền tĩnh mạch Cyclophosphamide.
Các thuốc điều trị triệu chứng: Với SLE, ngoài những biến chứng ở các cơ quan, bệnh và việc sử dụng thuốc còn gây ra các tác dụng phụ và các biến chứng khác. Do đó, cần phải sử dụng thêm các thuốc điều trị triệu chứng khác để nâng cao chất lượng cuộc sống cho bệnh nhân. Một số các thuốc như thuốc bôi da, thuốc kháng sinh trong trường hợp nhiễm khuẩn, các thuốc hỗ trợ giảm đau, …
Điều trị bằng liệu pháp ghép tế bào gốc
Với sự phức tạp của diễn biến bệnh và sự các thể hóa trong từng giai đoạn, việc điều trị Lupus ban đỏ hệ thống chưa bao giờ là dễ dàng. Liệu pháp sử dụng tế bào gốc đã được đưa vào điều trị thử trong gần 2 thập kỉ vừa qua tuy nhiên vẫn chưa được công nhận là một phương pháp chính thống trong phác đồ điều trị SLE. Có nhiều loại tế bào gốc đã được thử nghiệm để cấy, các kết quả nhận được là khá khả quan.
-
- Tế bào gốc trung mô (Mesenchymal stem cells – MSC): Là các tế bào gốc đa năng có khả năng miễn dịch thấp, có thể biệt hóa thành nhiều loại tế bào khác nhau, như xương, sụn, mỡ và mô da. MSC có đặc tính điều hòa miễn dịch và phục hồi thông qua tương tác với các tế bào miễn dịch. MSC đã được sử dụng trong điều trị SLE mạn và bệnh nhân viêm thận lupus trong hơn mười năm. Với các thử nghiệm đã thực hiện, bằng chứng hiện tại cho thấy, MSC có thể cải thiện hoạt động của bệnh, làm giảm protein niệu và hạ canxi máu ở bệnh nhân SLE. Tuy nhiên, vẫn cần các thử nghiệm ngẫu nhiên có đối chứng quy mô lớn và chất lượng cao được yêu cầu để xác nhận tính hiệu quả và an toàn của điều trị MSC ở bệnh nhân SLE.
- Tế bào gốc tạo máu (Haemopoietic stem cell transplant – HSCT): Một bài đánh giá tổng quan thông qua các thử nghiệm về HSCT được thực hiện trong 20 năm qua cho thấy lợi ích của HSCT ở một số bệnh nhân SLE trong làm giảm các triệu chứng của SLE. Các biến chứng quan trọng nhất của HSCT bao gồm nhiễm trùng và các bệnh tự miễn thứ phát. Tử vong sau ghép hầu hết liên quan đến nhiễm trùng và tái phát bệnh. Một tỷ lệ đáng kể bệnh nhân đã thuyên giảm hoàn toàn hoặc một phần; tuy nhiên một số tái phát trong thời gian quan sát nghiên cứu. Mặc dù hầu hết các nghiên cứu không theo dõi bệnh nhân trong một thời gian dài, nhưng các tác dụng dài hạn quan trọng được quan sát thấy trong một số nghiên cứu bao gồm sự phát triển của các bệnh tự miễn thứ phát và ung thư bao gồm cả rối loạn tế bào lympho. Mặc dù có xu hướng về kết quả lợi ích rủi ro tích cực đối với HSCT trong SLE, các bằng chứng mạnh vẫn còn thiếu. Tuy nhiên, đây vẫn sẽ vẫn là một lựa chọn khả thi ở một số bệnh nhân mắc Lupus ban đỏ hệ thống.
- Tế bào gốc tự thân (Autologous stem cell transplantation – ASCT): ASCT sau hóa trị liệu miễn dịch là một liệu pháp mới cho bệnh tự miễn cụ thể là trong trường hợp SLE nặng. Một cuộc khảo sát hồi cứu đã được thực hiện bởi Cơ quan cấy ghép máu và tủy châu Âu và Liên minh châu Âu chống lại bệnh thấp khớp (EBMT / EULAR). Kết quả của cuộc nghiên cứu cho thấy ASCT đối có hiệu quả trong làm giảm các triệu chứng SLE thiếu máu tan máu, mặc dù tỷ lệ tử vong khá cao. Do đó, trước khi chọn liệu pháp ASCT, cần cân nhắc kĩ lợi ích nguy cơ.
Các liệu pháp này có thể cho hiệu quả rất đáng khích lệ, cao hơn hẳn so với các liệu pháp dùng thuốc. Tuy nhiên, mức độ an toàn của phương pháp này còn thấp, và chi phí điều trị là khá cao.
Điều trị Lupus ban đỏ hệ thống bằng phương pháp đông y
Phương pháp đông y là một lựa chọn thay thế cho trị liệu thông thường và đang trở nên phổ biến hơn do sự an toàn và nguy cơ gặp tác dụng phụ bất lợi thấp hơn so với y học hiện đại.
-
- Tam thất: Y học cổ truyền Trung Quốc đã tiếp cận SLE bằng cách sử dụng các phương thuốc thảo dược như một lựa chọn điều trị chính. Tam thất wilfordii Hook F (TwHF), là một trong những loại thảo được được nghiên cứu để điều trị SLE. TwHF đã cho thấy tác dụng ức chế IL-2, interferon-1 và Prostaglandin E. Quan trọng hơn, các triệu chứng mệt mỏi, đau khớp, sốt và các chỉ số bất thường cũng được thuyên giảm. Các tác dụng phụ thường gặp cũng khá nhẹ và ít bao gồm khó chịu ở dạ dày, tiêu chảy, phát ban da và thay đổi sắc tố da. Những hiệu ứng này có thể kiểm soát được với hiệu chỉnh liều hoặc có thể tự hết. Tuy nhiên, các tác dụng phụ khác của loại thảo dược này nghiêm trọng và khó kiểm soát hơn, như vô sinh ở nam giới hoặc mất kinh ở phụ nữ.
- Tác dụng của các loại thảo dược khác đã được thử nghiệm trên chuột. Chen et al đã thử nghiệm tác dụng của một số loại thảo mộc phổ biến như Thương truật (Atractylodes ovata), Đương quy (Angelica sinensis), Đông trùng hạ thảo (Cordyceps sinensis), Nữ trinh tử (Ligustrum lucidum) và Đảng sâm (Codonopsis pilosula). Trong số các loại thảo mộc được thử nghiệm, Đương quy cho thấy là một trong những vị thuốc hiệu quả nhất trong việc ức chế kháng thể kháng anti DNA và kéo dài tuổi thọ của những động vật thí nghiệm. Mặc dù các hiệu ứng đã rõ ràng, cơ chế thực sự gây ra những tác dụng trên vẫn chưa được xác định. Thử nghiệm này đã củng cố thêm cho những kinh nghiệm điều trị Lupus của ông cha ta từ xưa đến nay. Tuy nhiên, cũng như các phương pháp sử dụng thảo dược khác, hiệu quả điều trị sẽ đến khá chậm và hiệu quả cần được quan sát theo dõi trong thời gian dìa. Tuy nhiên, những phương pháp này chỉ nên được áp dụng khi bệnh đã được điều trị ổn định.
Một số phương pháp điều trị khác
DHEA: Một liệu pháp thay thế được chấp nhận là sử dụng dehydroepiandrosterone (DHEA). DHEA là một phân tử steroid được sản xuất theo con đường cholesterol-mergenolone, và là một chất chuyển hóa trung gian giữa androstenediol và androstenedione, có khả năng trở thành estrone hoặc testosterone. DHEA được phát hiện cho thấy vai trò trong điều trị SLE. Như đã phân tích trong phần cơ chế bệnh sinh, việc nồng độ các chất chuyển hóa estrogen cao bất thường có mối liên hệ mật thiết với bệnh sinh Lupus. Điều này cho thấy androgen có thể có tác dụng kiểm soát các hormone này. Các xét nghiệm cũng cho thấy DHEA có nồng độ thấp trong huyết thanh của bệnh nhân SLE. DHEA đã cho thấy có nhiều tác dụng điều hòa miễn dịch, như tăng cường sản xuất IL-2 và sự tăng sinh các tế bào T-helper 1 dẫn đến giảm cytokine tiền viêm và giảm kháng thể kháng DNA trong các thí nghiệm trên động vật.
Vaccin: Tiêm vắc-xin DNA đang được đánh giá là một giải pháp mới nhằm tạo ra sự dung nạp miễn dịch trong bệnh tự miễn. Nguyên lí của phương pháp này là việc tiêm mã hóa gen cho protein đích để kích thích phản ứng miễn dịch nhẹ mà cơ thể có thể dung nạp. Tiêm vắc-xin DNA đã thành công trong những thử nghiệm trên động vật. Khó khăn lớn nhất của phương pháp này chính là sự khác nhau giữa các cá thể về đáp ứng miễn dịch và biểu hiện mã gen, do đó, với mỗi cá thể, vector vaccin là khác nhau và cần tính toán kĩ lưỡng.
Đánh giá và quản lý các tác dụng có hại của thuốc
Đây là một bước rất quan trọng không thể bỏ qua trong điều trị một bệnh lý mạn tính. Việc đánh giá lại bệnh nhân sau một thời gian điều trị sẽ quyết định hướng điều trị tiếp theo có hiệu quả cho bệnh nhân đó. Các biện pháp không dùng thuốc như thay đổi lối sống sinh hoạt cũng đóng một vai trò quan trọng trong hiệu quả điều trị ở bệnh nhân Lupus.
Các biện pháp không dùng thuốc
Để tránh các ảnh hưởng của bệnh lí SLE lên xương khớp, tập luyện các bài thể dục nhẹ, hướng dẫn vận động giãn cơ xương khớp là cần thiết. Việc tập luyện thường xuyên đã được chứng minh là có hiệu quả trong việc làm giảm tỷ lệ các biến chứng như co rút gân, dính khớp, teo cơ. Việc tập luyện nên được duy trì khi bệnh được kiểm soát ổn định. Trong đợt viêm cấp việc luyện tập không đem lại được lợi ích mà còn có thể gây ra các biến cố bất lợi. Trong giai đoạn viêm cấp, bệnh nhân nên để khớp nghỉ ngơi.
Một số các biện pháp sau khi bệnh nhân gặp phải các biến cố về cơ xương khớp như: Phục hồi chức năng, vật lý trị liệu, phẫu thuật chỉnh hình
Quản lí và kiểm soát các tác dụng bất lợi của thuốc điều trị
Ở bệnh nhận SLE, Glucocorticoid là thuốc chủ chốt trong điều trị. Thuốc này đã được chứng minh là không gây ra loét dạ dày tá tràng. Tuy nhiên, trong trường hợp bệnh nhân sử dụng kèm các thuốc NSAID, hoặc thuốc độc tế bào Methotrexat, nguy cơ gặp biến cố trên tiêu hóa là rất cao. Kết hợp với biến chứng của bệnh Lupus trên đường tiêu hóa, cần phải có biện pháp dự phòng trên bệnh nhân SLE có nguy cơ cao: Thuốc ức chế bơm proton (PPI) hoặc Misoprostol là các thuốc đã được chứng minh là có hiệu quả trong dự phòng loét dạ dày tá tràng.
Khi sử dụng cortisteroid bất cứ liều nào trên 03 tháng, nguy cơ loãng xương là không thể tránh khỏi. Do vậy, cần bổ xung calci, vitamin D để phòng ngừa loãng xương cho bệnh nhân. Trong trường hợp bệnh nhân có nguy cơ loãng xương hoặc gãy xương cao, các thuốc dự phòng loãng xương là cần thiết. Chỉ định đầu tay là Bisphosphonate. Trong trường hợp bệnh nhân là các đối tượng mãn kinh, tiền mãn kinh hoặc nam giới trên 50 tuổi có sự suy giảm hormone sinh dục, bổ sung hormone sinh dục là một biện pháp hiệu quả.
Dự phòng và điều trị thiếu máu cho bệnh nhân bằng việc bổ sung acid folic và vitamin B12.
Bệnh Lupus ban đỏ nên ăn gì?
Chế độ ăn đóng một vai trò quan trọng trong tiến triển của nhiều bệnh, bao gồm cả Lupus ban đỏ hệ thống. Với SLE, một chế độ ăn phù hợp kết hợp với việc sinh hoạt điều độ hợp lý quyết định một tỷ lệ cao trong việc điều trị và kiểm soát bệnh hiệu quả. Một số loại thực phẩm được xem như là những “thực phẩm vàng” cho bệnh nhân SLE.

Vai trò của axit béo thiết yếu được nghiên cứu trong một nghiên cứu đã xem xét tác động của chế độ ăn của chuột với lượng calo khác nhau và việc bổ sung dầu cá (axit béo omega-3) và dầu ngô (axit béo omega-6) và tác dụng của chúng đối với phản ứng kháng thể gây ra. Chuột được cho ăn chế độ ăn có chứa dầu cá có hàm lượng protein niệu thấp hơn, giảm hoạt động bất thường của cytokine và interleukin, và tỷ lệ sống cao hơn so với nhóm chuột được cho ăn chế độ ăn dầu ngô. Những phát hiện này có thể được liên kết với omega-3 dầu cá có khả năng ức chế hoạt động tự miễn bất thường của tế bào lympho B- và T và biểu hiện interleukin bất thường. Bên cạnh đó, dầu hạt lanh đã được chứng minh là có hiệu quả ở bệnh nhân lupus bị viêm thận. Nồng độ creatinine trong huyết thanh giảm và độ thanh thải Creatinin tăng.
Bổ sung vitamin A với liều 100.000 IU mỗi ngày trong hai tuần cho thấy một số đáp ứng miễn dịch có lợi ở 10 phụ nữ tham gia vào nghiên cứu được thực hiện bởi Vien et al. Liều vitamin A cao này đã được chứng minh không có tác dụng phụ đáng kể. Tuy nhiên tác dụng lâu dài của liệu pháp vitamin A và tác động của nó đối với bệnh nhân Lupus ban đỏ hệ thống vẫn chưa được xác định.
Bổ sung vitamin D có thể được chỉ định cho bệnh nhân mắc SLE. Một nghiên cứu đã chỉ ra sự giảm nồng độ vitamin D trong huyết thanh ở bệnh nhân Lupus. Nguyên nhân của sự suy giảm này được cho là do sự tăng nhạy cảm với ánh sáng ở bệnh nhân SLE. Nồng độ vitamin D trong huyết thanh đạt tối ưu được chứng minh là đóng vai trò chính trong cân bằng nội môi canxi và điều hòa miễn dịch bằng cách ức chế hoạt động tế bào lympho và giải phóng cytokine.
Các thực phẩm chứa chất chống oxy hóa
Các gốc tự do đóng một vai trò đáng kể trong cơ chế bệnh sinh của SLE. Một số nghiên cứu cho thấy việc bổ sung chất chống oxy hóa có thể cải thiện tình trạng bệnh của bệnh nhân Lupus. Comstock nhận thấy rằng các chất chống oxy hóa alpha tocopherol (vitamin E), beta carotene và retinol ở bệnh nhân SLE thấp hơn so với người bình thường. Việc bổ sung các chất chống oxy hóa, chẳng hạn như vitamin A và E, và beta carotene sẽ cho những hiệu quả trong kiểm soát bệnh SLE.

Như vậy, bổ sung các chất chống oxy hóa và omega-3 đã được chứng minh là có hiệu quả trong hạn chế các tổn thương do gốc tự do và phản ứng viêm gây ra, cải thiện điều hòa miễn dịch, giảm nguy cơ bệnh tim mạch và bệnh thận trên bệnh nhân Lupus ban đỏ hệ thống. Ngoài ra, hạn chế đến mức tối đa nguy cơ dị ứng với thực phẩm cho bệnh nhân cũng là một biện pháp dự phòng các cơn cấp cần được thực hiện.
Bệnh Lupus ban đỏ có chữa được không?
Bệnh Lupus ban đỏ hệ thống là một bệnh lý tự miễn. Bệnh lý này là do hệ miễn dịch của cơ thể nhận dạng các yếu tố của cơ thể như một đối tượng ngoại lai, từ đó kích thích các cơ chế để tiêu diệt chính những tế bào mà đáng ra hệ miễn dịch phải bảo vệ. Sự sai sót này hiện vẫn chưa được tìm hiểu rõ ràng ở bệnh lý SLE. Do đó, tất cả các phương pháp điều trị hiện tại đều là điều trị tạm thời để kiểm soát và ổn định bệnh. Kể cả các phương pháp đông y, sự “điều trị tận gốc Lupus ban đỏ” có thể chỉ là sự ổn định bệnh trong một thời gian. Đây là bệnh lý mạn tính và không thể chữa khỏi hoàn toàn với những phương tiện y học đến thời điểm hiện tại.
Bệnh Lupus ban đỏ sống được bao lâu?
Tuy không thể chữa khỏi tận gốc, việc kiểm soát bệnh Lupus ban đỏ hệ thống đã được thực hiện khá tốt và hiệu quả, bệnh nhân hoàn toàn có thể kéo dài được thời gian sống rất lâu với chất lượng cuộc sống chấp nhận được. Điều kiện đặt ra đó là bệnh nhân cần tuân thủ điều trị và sinh hoạt với chế độ hợp lý.
Trong một nghiên cứu tiến cứu được thực hiện trong 10 năm, bệnh nhân bị lupus được theo dõi từ thời điểm chẩn đoán đến cuối giai đoạn nghiên cứu, các nhà nghiên cứu đã có thể kết luận rằng 80-90% số người đăng ký vẫn còn sống. Sau đó, có các ghi nhận thêm về thời gian sống của các bệnh nhân tham gia nghiên cứu (không chính thống) cho thấy có nhiều bệnh nhân mắc lupus tiếp tục sống thọ thêm 15, 25, 30 và thậm chí 40 năm.
Như vậy, kiểm soát bệnh càng tốt thì thời gian sống càng dài và chất lượng cuộc sống càng được đảm bảo.
Bệnh Lupus ban đỏ có lây hay không?
Do các triệu chứng nổi bật của Lupus khá giống các bệnh ngoài da như nấm, hắc lào dẫn đến những hiểu lầm về khả năng lây truyền từ người này sang người khác của bệnh Lupus ban đỏ hệ thống. Lupus ban đỏ hệ thống (SLE) là một bệnh miễn dịch, do đó, không thể lây truyền từ người này sang người khác được. Các phát ban trên cơ thể bệnh nhân SLE là do các phản ứng nội sinh, hoàn toàn không phải do các tác nhân ngoại sinh nên không có khả năng truyền nhiễm khi có tiếp xúc.
Bệnh Lupus ban đỏ có ngứa không?

Các vết phát ban trên da ở bệnh nhân Lupus là do sự tổn thương mô, phá hủy mô của phức hợp miễn dịch kháng nguyên – kháng thể, do sự nhạy cảm với ánh sáng. Khác với các vết loét do virus hay các vết ban do nấm, ban ở Lupus không hề gây ngứa và không đáp ứng với các thuốc trị ngứa thông thường.
Tuy nhiên, trong một số trường hợp, khi bệnh nhân Lupus đã bị biến chứng vào tạng như gan, thận, sự suy giảm chức năng các tạng này có thể gây ngứa ở bệnh nhân. Sự ngứa này hoàn toàn độc lập với các vết phát ban.
Bệnh Lupus ban đỏ có di truyền không?
Gen và môi trường là 2 yếu tố quan trọng nhất trong cơ chế bệnh sinh của bệnh Lupus (SLE). Do vậy, di truyền có thể là một yếu tố làm tăng tần suất mắc bệnh này. Có nhiều bằng chứng đã gián tiếp hỗ trợ cho giả thuyết về mối liên hệ giữa di truyền và SLE. Các nghiên cứu sinh đôi ước tính rằng tỷ lệ cùng mắc SLE ở các cặp song sinh cùng trứng là 24% đến 35%, so với 2% đến 5% ở các cặp sinh đôi khác trứng. Các nghiên cứu tổng hợp gia đình cho thấy 10% -12% bệnh nhân mắc SLE có thành viên gia đình ở đời thứ 1 hoặc đời thứ 2 mắc bệnh, so với <1% ở gia đình không có tiền sử mắc SLE.
Gần đây, nhiều bằng chứng trực tiếp hơn cho vai trò của biến thể di truyền trong sinh bệnh học SLE đã xuất hiện. Những nỗ lực trong khoa học đã mở ra những khám phá về di truyền học của SLE. Vai trò của các dạng đột biến di truyền đã được chứng minh là quan trọng đối với SLE Sự thay đổi như vậy có thể là kết quả của phơi nhiễm môi trường và có thể có tác động sâu sắc đến sự biểu hiện gen.
Mặc dù còn nhiều điều cần khám phá những vai trò về di truyền trong cơ chế bệnh sinh Lupus ban đỏ hệ thống là không thể phủ nhận.
Phụ nữ mắc Lupus ban đỏ có thể mang thai không?
Phụ nữ bị Lupus ban đỏ hệ thống hoàn toàn có thể mang thai một cách an toàn và hầu hết thai nhi bình thường và em bé khỏe mạnh. Tuy nhiên, phụ nữ có SLE sẽ có nguy cơ gặp một số biến cố trong thai kì cao hơn phụ nữ bình thường khác.

Nguy cơ tiến triển đợt cấp khi mang thai. Đợt cấp có thể xảy ra trong những tháng đầu của thai kì. Việc điều trị là cần thiết do đã có những nghiên cứu cho thấy, ngưng điều trị SLE ở phụ nữ mang thai gây tăng tỷ lệ sinh non.
Khoảng 20% phụ nữ mang thai mắc Lupus bị tiền sản giật. Nguy cơ tiền sản giật cao hơn ở những phụ nữ bị lupus có tiền sử bệnh thận. Nguy cơ này cần được dự phòng.
Trong khi mang thai, điều trị Lupus vẫn phải được tiến hành. Tuy nhiên, bạn cần có một lộ trình chuẩn bị trước để thay đổi phác đồ sử dụng thuốc (nếu cần) do có một số thuốc điều trị chống chỉ định trong giai đoạn thai kì.
Hầu hết trẻ em sinh ra từ những bà mẹ bị lupus đều khỏe mạnh. Hiếm khi, trẻ sơ sinh được sinh ra với một tình trạng gọi là lupus sơ sinh như đã đề cập ở phần đầu. Một số kháng thể được tìm thấy ở người mẹ có thể gây ra bệnh lupus sơ sinh. Sau sinh, một số trẻ sơ sinh có thể bị phát ban da, một số vấn đề về gan hoặc huyết học. Tuy nhiên, những triệu chứng này sẽ tự hết sau vài tháng. Một tỷ lệ rất hiếm trẻ sơ sinh bị lupus sơ sinh có thể bị khuyết tật tim nghiêm trọng (gọi là khối tim bẩm sinh). Đây là tình trạng nghiêm trọng có nguy cơ tử vong cao.
Bà mẹ mắc Lupus có thể cho con bú khi đã trao đổi với bác sĩ về các thuốc có thể bài tiết qua sữa và cách cho bú thích hợp.
Bệnh Lupus ban đỏ biến chứng thận có nguy hiểm không?
Lupus ban đỏ hệ thống (SLE) là một bệnh viêm mạn tính được đặc trưng bởi sự mất khả năng nhận dạng tự kháng nguyên và sản xuất các chất kháng thể. Viêm thận trong Lupus (hay còn gọi là viêm thận lupus) được thống kê là có ảnh hưởng lên 74% bệnh nhân mắc SLE. Đây cũng là nguyên nhân chính gây tử vong ở người mắc Lupus.
Tuy nhiên, cũng chính vì tỷ lệ tổn thương trên thận cao, một khi bệnh nhân được chẩn đoán Lupus, các bác sĩ sẽ có những dự phòng và điều trị nhất định cho các biến chứng trên thận. Khi tuân thủ các điều trị này, bệnh nhân có thể kiểm soát được tốt tình trạng bệnh và hạn chế được các biến chứng nguy hiểm trên thận.
Bệnh Lupus ban đỏ chữa ở đâu tốt nhất?
Bệnh Lupus là một bệnh tự miễn mạn tính, đòi hỏi thời gian điều trị kéo dài và sự tuân thủ điều trị của người bệnh. Các thuốc sử dụng chính trong bệnh lý này (Glucocorticoid, hoặc các thuốc độc tế bào) đều là những thuốc có khá nhiều tác dụng không mong muốn và cần đánh giá kĩ lưỡng trong suốt quá trình điều trị. Thêm nữa, đây là một căn bệnh mạn tính không thể chữa khỏi dứt điểm hoàn toàn. Do vậy, bạn không nên tin theo những lời quảng cáo của những địa điểm khám chữa bệnh không uy tín. Bạn nên tìm đến những bệnh viện lớn hoặc các phòng khám uy tín để điều trị. Sau khi đã nhận được chỉ định và hướng dẫn điều trị, bạn nên tuân thủ và duy trì thăm khám thường xuyên.
Một số các bệnh viện có chuyên khoa chuyên môn cho bệnh Lupus ban đỏ hệ thống như: Bệnh viện Da liễu trung ương, Bệnh viện Nhiệt đới trung ương, Bệnh viện Bạch Mai, Bệnh viện Chợ Rẫy, …
Tài liệu tham khảo
- Hướng dẫn chẩn đoán và điều trị các bệnh cơ xương khớp của Bộ Y tế (2016)
- EULAR 2019: Recommendations for the management of systemic lupus erythematosus.
- NICE: Hướng dẫn của Hiệp hội Thấp khớp Anh về quản lý bệnh lupus ban đỏ hệ thống ở người trưởng thành (2019).
- https://www.ncbi.nlm.nih.gov/pmc/articles/PMC2847514/
- https://www.lupus.org/resources/types-of-lupus
- https://aacijournal.biomedcentral.com/articles/10.1186/s13223-019-0373-y
- Natural Medicine and Nutritional Therapy as an Alternative Treatment in Systemic Lupus Erythematosus