Hiện nay căn bệnh viêm loét dạ dày tá tràng rất phổ biến ở người dân Việt Nam. Nguyên nhân gây ra viêm loét dạ dày là stress, căng thẳng, ngủ không đủ giấc, ăn thực phẩm bẩn hoặc lạm dụng thuốc giảm đau. Bài viết này Tạp chí sức khỏe Heal Central (Health Education Assets Library) xin chia sẻ tới các bạn thông tin liên quan đến bệnh viêm loét dạ dày – Tá tràng.
Loét dạ dày – tá tràng là gì?
Loét dạ dày – tá tràng là các tổn thương ở dạ dày và tá tràng, đặc trưng bởi lớp niêm mạc bị bong tróc, với tổn thương kéo dài đến lớp dưới niêm mạc (lớp hạ niêm) hoặc lớp cơ trơn dạ dày. Các tổn thương này là sự tấn công phối hợp giữa acid và pepsin trong dịch dạ dày.
Khi các tổn thương không đạt đến những độ sâu trên, chúng sẽ được gọi là bào mòn (Hình 1).
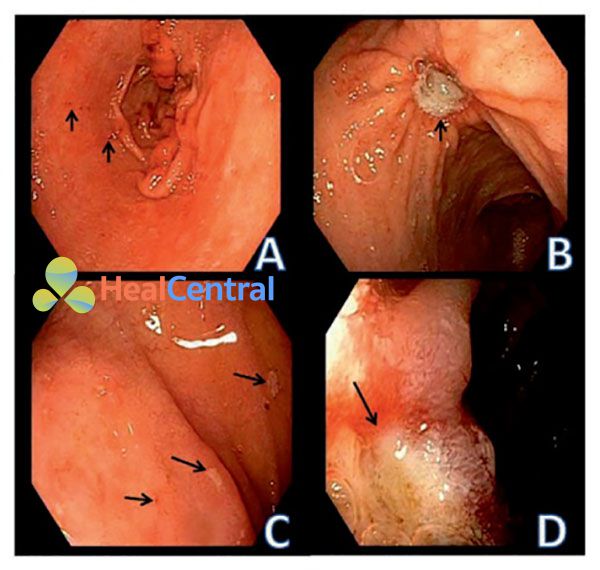
(A) Bào mòn hang vị dạ dày (nhỏ). Các mũi tên chỉ vào các chấm xuất huyết. (B) Loét dạ dày lành tính ở vùng thân dạ dày (vị trí mũi tên chỉ vào). (C) Bào mòn tá tràng. Mũi tên chỉ vào các điểm dịch tiết bám dính. (D) Loét tá tràng. Các vị trí mũi tên chỉ vào là các tổn thương niêm mạc, xung quanh niêm mạc có phù nề.
Dịch tễ học
Năm 1990, tỷ lệ hiện mắc loét dạ dày – tá tràng tại Hoa Kỳ là khá cao, lên tới 10%, và tỷ suất mới mắc bệnh là 500,000 case mới mỗi năm. Đây là một con số không hề nhỏ, cho thấy sự phổ biến của bệnh. Tỷ lệ hiện mắc loét dạ dày – tá tràng trên toàn thế giới hiện nay cũng đang ổn định ở ngưỡng 5-10%. Nhưng điều may mắn là, dường như tỷ lệ hiện mắc bệnh đang giảm dần trên toàn thế giới, điều này được cho là do điều kiện vệ sinh càng ngày được cải thiện và chúng ta cũng có những phác đồ điều trị chống loét hiệu quả, dẫn đến giảm nguy cơ nhiễm trùng Helicobacter pylori (H.pylori).
Người dân hiện nay cũng có xu hướng hay tự ý sử dụng thuốc mà không có đơn của bác sĩ. Những thuốc ức chế bài tiết acid dạ dày, thuốc kháng acid dạ dày (kể cả các thuốc kê đơn cũng như các thuốc không cần kê đơn) bị lạm dụng hơn cũng có thể là câu trả lời cho xu hướng giảm dần của tỷ lệ hiện mắc bệnh. Một lý do khác nữa, đó là người tiêu dùng có lẽ đang dần cảm thấy ngại dùng những thuốc giảm đau nhóm NSAIDs (thuốc chống viêm không steroid) do lo ngại những tác dụng phụ của nó trên đường tiêu hóa. NSAIDs là nguyên nhân phổ biến thứ hai của loét dạ dày – tá tràng, chỉ sau H.pylori.
Loét tá tràng phổ biến hơn gấp 4 lần so với loét dạ dày và phổ biến ở nam giới hơn so với nữ giới. Lý do giải thích cho sự phân bố không đều này là chưa rõ ràng.
Sinh lý bệnh viêm loét dạ dày tá tràng
Sinh lý bệnh của loét dạ dày – tá tràng cho rằng loét hình thành khi có sự mất cân bằng giữa yếu tố tấn công và yếu tố bảo vệ niêm mạc dạ dày. Vì bất kể lý do gì, dù là yếu tố tấn công được tăng cường, hay yếu tố bảo vệ yếu đi, hoặc cả hai, thì đều dẫn đến một kết quả, đó là niêm mạc dạ dày bị tổn thương hoặc hình thành loét. Sau đây chúng ta sẽ bàn đến hai yếu tố tấn công chính trong loét dạ dày – tá tràng, đóng vai trò quan trọng nhất trong sinh lý bệnh, đó là H.pylori và NSAIDs.
Nguyên nhân gây ra bệnh viêm loét dạ dày
Viêm loét dạ dày do H.pylori
Một trong những nguyên nhân chính của loét dạ dày – tá tràng là nhiễm trùng H.pylori và lạm dụng NSAIDs. Tuy nhiên không phải bất cứ ai bị nhiễm trùng H.pylori hoặc dùng NSAIDs đều mắc bệnh. Về mặt dịch tễ, có đến gần ½ dân số thế giới người bị nhiễm H.pylori, và không phải cứ ai nhiễm trùng H.pylori thì sẽ phải điều trị. Nhiều người mang vi khuẩn này từ khi còn nhỏ và không cần điều trị cho đến hết cuộc đời, nhưng một số khác thì không được may mắn như vậy. Các yếu tố nguy cơ của nhiễm trùng H.pylori bao gồm: tình trạng kinh tế – xã hội thấp, điều kiện vệ sinh kém hoặc những nơi đông dân. Tỷ lệ nhiễm H.pylori cao hơn ở các nước đang phát triển (trong đó có Việt Nam) và phổ biến hơn ở một số nhóm dân tộc nhất định. Tỷ lệ nhiễm trùng H.pylori đang dần giảm đi khi điều kiện vệ sinh ngày càng được cải thiện trong những năm qua.
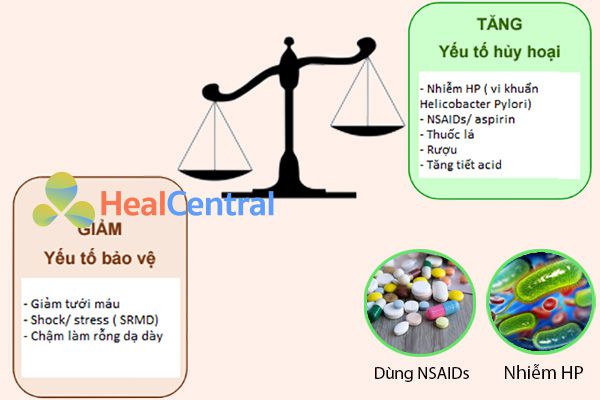
H.pylori gây ra phản ứng viêm, thu hút bạch cầu trung tính, bạch cầu lympho, tương bào và đại thực bào (còn gọi là gây hóa ứng động bạch cầu) tập trung tại lớp niêm mạc và gây ra tổn thương tế bào biểu mô. Nếu viêm dạ dày xảy ra ở vị trí hang vị thì thường sẽ nặng hơn các vị trí khác.
Tất cả các bệnh nhân được phát hiện có loét dạ dày – tá tràng đều được khuyến cáo xét nghiệm tìm H.pylori. Các phương pháp xét nghiệm xâm lấn cũng như không xâm lấn cùng các ưu điểm và nhược điểm của chúng được tóm tắt trong Bảng 1.
Trong tất cả các phương pháp không xâm lấn, test hơi thở urea và xét nghiệm kháng nguyên phân là khả thi nhất và chính xác hơn so với xét nghiệm huyết thanh học. Nội soi là một phương pháp xâm lấn, tuy rằng có thể gây khó chịu cho bệnh nhân và đòi hỏi những kĩ thuật nhất định ở bác sĩ thực hiện, nhưng nó lại tỏ ra rất hiệu quả, đồng thời nhờ có nội soi mà bác sĩ có thể thực hiện các xét nghiệm khác như nuôi cấy vi khuẩn hoặc test urease nhanh (urease là một enzyme do chính H.pylori tiết ra, chịu trách nhiệm thủy phân urea thành amoniac, có tác dụng trung hòa acid dịch vị và tạo thành vi môi trường hơi kiềm xung quanh vi khuẩn, thuận lợi cho sự phát triển của vi khuẩn và chống lại sự tấn công của acid dạ dày). Tất cả các phương pháp khác ngoài phương pháp huyết thanh học đều bị ảnh hưởng và cho kết quả không đúng khi bệnh nhân sử dụng các loại thuốc ức chế bài tiết acid như thuốc ức chế bơm proton (PPIs), có thể gây ra âm tính giả.
| Test |
Độ nhạy (%) |
Độ đặc hiệu (%) | Ưu điểm | Nhược điểm |
| Huyết thanh học | 85-92 | 79-83 | Không bị ảnh hưởng bởi sử dụng PPIs hoặc kháng sinh |
Không thể xác nhận chữakhỏi |
| Hơi thở urea | 95 | 96 | Có thể xác nhận chữa khỏi | Độ chính xác bị ảnh hưởng bởi PPIs hoặc kháng sinh |
| Kháng nguyên phân | 95 | 94 | Có thể xác nhận chữa khỏi | Độ chính xác bị ảnh hưởng bởi PPIs hoặc kháng sinh |
| Urease nhanh | 98 | 99 | Xác nhận chữa khỏi không đắt tiền | Cần nội soi và ít chính xác hơn sau khi sử dụng PPIs |
| Mô học | >95 | >95 | Cho phép trực quan hóa và có thể xác nhận chữa khỏi | Cần nội soi và bị ảnh hưởng bởi PPIs hoặc kháng sinh |
| Nuôi cấy | 70-90 | 100 | Cho phép xác định độ nhạy cảm của vi khuẩn với kháng sinh( thích hợp trong trường hợp vi khuẩn kháng thuốc cần thay đổi phác đồ) và có thể xác nhận chữa khỏi | Cần nội soi, nuôi cấy cần vài ngày mới cho kết quả và bị ảnh hưởng bởi sử dụng PPIs và kháng sinh |
Bảng 1. Xét nghiệm chẩn đoán H.pylori.
Loét dạ dày tá tràng do NAIDs
NSAIDs là các thuốc hạ sốt, giảm đau, chống viêm không có cấu trúc steroid. Đây là các thuốc được sử dụng rất phổ biến hiện nay. Tuy nhiên, thuốc cũng có thể gây ra nhiều tác dụng không mong muốn, mà phổ biến trong số đó là tác dụng trên đường tiêu hóa. Khoảng 25% người dùng NSAIDs sẽ bị loét dạ dày – tá tràng, đây là một con số không hề nhỏ. Aspirin là một NSAID trước đây được sử dụng chủ yếu để hạ sốt, giảm đau và chống viêm với liều cao, tuy nhiên hiện nay nó được sử dụng phổ biến với liều thấp (75-100 mg) trong dự phòng các biến cố tim mạch do tác dụng chống kết tập tiểu cầu. Với liều thấp Aspirin này, nguy cơ loét dạ dày – tá tràng đã giảm đi đáng kể, nhưng không phải là không có. Một số người dùng NSAIDs không bị loét thì lại bị tổn thương tại chỗ với mức độ nhẹ hơn, được gọi là bào mòn niêm mạc, hay còn gọi là bệnh dạ dày NSAIDs. Những bào mòn nhỏ này thường nằm ở hang vị, nhưng đôi lúc cũng có thể quan sát được nó ở phần thân dạ dày.
NSAIDs là tổn thương niêm mạc dạ dày theo nhiều cơ chế. Một cơ chế dễ phát hiện thấy, đó là sự kích ứng niêm mạc dạ dày tại chỗ. Bản thân các NSAIDs hầu hết là các acid hữu cơ yếu, khi uống, chúng dễ bị lắng đọng tại vùng trũng của dạ dày, rã ra tại đó, tạo ra môi trường acid tại vùng đó gây kích ứng niêm mạc. Đó là lý do tại sao hiện nay chúng ta có thể thấy một số chế phẩm NSAIDs được giới thiệu là bảo vệ dạ dày bằng cách sử dụng dạng bào chế kháng acid dịch vị, viên thuốc chỉ tan trong ruột chứ không tan trong dạ dày. Tuy nhiên, hiệu quả giảm thiểu nguy cơ loét dạ dày – tá tràng không được bao nhiêu, vì thực ra NSAIDs còn có cơ chế gây loét khác, còn cơ chế kích ứng niêm mạc tại chỗ chỉ là một cơ chế phụ mà thôi. Người sử dụng có thể giảm thiểu nguy cơ kích ứng niêm mạc tại chỗ của NSAIDs đơn giản bằng cách, nghiền nhỏ viên thuốc ra, phân tán đều trong nước (tạo thành hỗn dịch) rồi uống. Bằng cách này, thuốc NSAIDs sẽ khó lắng đọng tại một vị trí hơn. Tuy nhiên, lưu ý là không áp dụng cách này cho dạng bào chế đặc biệt như đã nêu ở trên.
Một cơ chế gây tổn thương niêm mạc dạ dày – tá tràng khác của NSAIDs (cũng là cơ chế phụ), đó là các NSAIDs đi qua lớp phospholipid kép màng tế bào dạ dày (do ở pH acid của dịch dạ dày, các NSAIDs vốn dĩ có bản chất là các acid yếu, sẽ tồn tại chủ yếu dưới dạng phân tử, không bị ion hóa và dễ dàng khuếch tán thụ động qua màng tế bào), bị mắc kẹt trong tế bào (do dịch tế bào có pH hơi kiềm, khoảng 7.4, ở pH này, các NSAIDs tồn tại chủ yếu dưới dạng ion hóa, không qua được màng tế bào), gây rối loạn quá trình phosphoryl oxy hóa, rối loạn quá trình tổng hợp ATP của ty thể, làm màng tế bào giảm bị tính toàn vẹn, tăng tính thấm. Điều này làm tổn thương lớp niêm mạc dạ dày, gây chết tế bào một cách nhanh chóng, gây ra các tổn thương dạng bào mòn.
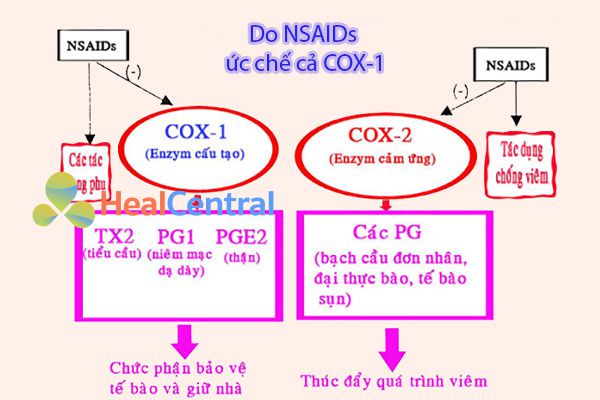
Cơ chế thứ ba gây loét dạ dày – tá tràng mà chúng ta cần nói ở đây, cũng là cơ chế chính, đóng vai trò quan trọng nhất trong nguyên nhân gây ra loét dạ dày – tá tràng của NSAIDs, đó là do cơ chế tác dụng hạ sốt, giảm đau, chống viêm của thuốc, hay cơ chế có liên quan đến dược lực học của thuốc. NSAIDs có tác dụng hạ sốt, giảm đau, chống viêm là do nó ức chế một enzyme có tên cyclooxygenase-2 (COX-2), enzyme chịu trách nhiệm cho nhiều phản ứng viêm trong cơ thể. Tuy nhiên, vấn đề nảy sinh ở chỗ, các NSAIDs này không chỉ ức chế duy nhất COX-2, mà nó còn ức chế một đồng phần khác của enzyme này, có tên gọi là COX-1, hay còn được gọi là COX sinh lý, vì nó đóng nhiều vai trò sinh lý quan trọng trong cơ thể. Một trong những vai trò sinh lý quan trọng của COX-1 ở dạ dày là chịu trách nhiệm tổng hợp ra prostaglandin.
Prostaglandin là một chất cực kỳ quan trọng, nó có tác dụng kích thích bài tiết bicarbonate và chất nhầy, gia tăng lưu lượng máu đến niêm mạc và thúc đẩy sự chữa lành niêm mạc khi có tổn thương. Aspirin là một NSAID có cơ chế khá đặc biệt, nó acetyl hóa COX và ức chế enzyme không hồi phục (enzyme bị bất hoạt vĩnh viễn), trong khi tất cả các NSAIDs còn lại ức chế enzyme có hồi phục và phụ thuộc nồng độ. Ức chế COX-1 gây ra nhiều hậu quả nặng nề, nhưng các nhà khoa học cho rằng, chính lưu lượng máu đến niêm mạc dạ dày giảm là nguyên nhân chính dẫn đến các tổn thương niêm mạc dạ dày – tá tràng do NSAIDs.
Các NSAIDs có thể được chia thành 2 nhóm lớn là ức chế chọn lọc COX-2 và ức chế không chọn lọc (sự phân chia mang tính chất tương đối). Nhóm ức chế chọn lọc COX-2 có thể kể đến đại diện điển hình là Celecoxib, ngoài ra còn một số thuốc khác cũng chọn lọc COX-2 nhưng kém hơn Celecoxib, có thể gọi là nó là thuốc ưu tiên trên COX-2, là Diclofenac, Piroxicam, Meloxicam… Meloxicam là một trường hợp khá đặc biệt, Meloxicam với liều 7.5 mg thể hiện tác dụng ức chế COX-2 ưu tiên hơn COX-1, nhưng tác dụng giảm đau lại không cao. Meloxicam với liều 15 mg cho thấy tác dụng giảm đau hiệu quả hơn, nhưng lại mất đi tính ưu tiên trên COX-2. Do đó nếu chặt chẽ hơn, trong nhóm thuốc NSAIDs ưu tiên trên COX-2, chúng ta phải ghi là Meloxicam 7.5 mg.
Các thuốc ức chế không chọn lọc COX chiếm số lượng lớn hơn rất nhiều, có thể kể đến Ibuprofen, Naproxen, Indomethacin, Aspirin… Các thuốc ức chế chọn lọc hay ưu tiên trên COX-2 cho thấy làm giảm đáng kể nguy cơ loét dạ dày – tá tràng khi sử dụng so với các thuốc ức chế COX không chọn lọc. Tuy nhiên, một vấn đề bất cập lại nổi lên, được cái này thì mất cái kia, các thuốc ức chế chọn lọc trên COX-2 lại có một tác dụng không mong muốn rất bất lợi, đó là làm tăng các nguy cơ mắc các biến cố trên tim mạch. Nguyên nhân là do nó ức chế chọn lọc COX-2, ít ức chế COX-1, trong đó có COX-1 tiểu cầu nên ít có tác dụng chống kết tập tiểu cầu như các NSAIDs không chọn lọc. Thêm vào đó, việc ức chế COX-2 lại làm giảm tổng hợp prostacyclin nội mạc mạch máu, điều này dẫn đến làm tăng khả năng kết tập tiểu cầu. Khả năng kết tập tiểu cầu tăng làm tăng các nguy cơ tim mạch, đặc biệt ở những bệnh nhân đã có những yếu tố nguy cơ tim mạch khác đi kèm.

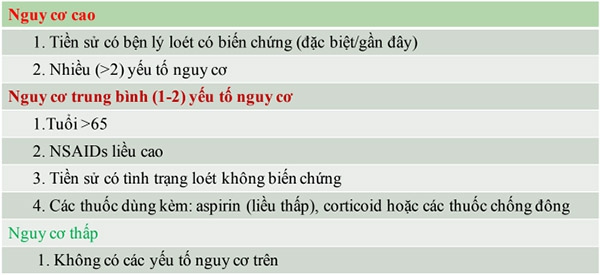
Những bệnh nhân có tiền sử loét hoặc xuất huyết dạ dày – tá tràng, những người sử dụng đồng thời steroids hoặc thuốc chống đông máu, những người trên 65 tuổi (cao tuổi), những người dùng NSAIDs liều cao hoặc kết hợp nhiều NSAIDs (kể cả Aspirin liều thấp) đều là những đối tượng có nguy cơ loét dạ dày – tá tràng do NSAIDs cao hơn. Ở những đối tượng như thế này, điều trị dự phòng loét là rất quan trọng. Điều mà chúng ta cần phải lưu tâm là ở những đối tượng cao tuổi, thường có nhiều bệnh mắc kèm, lâm sàng loét dạ dày – tá tràng do NSAIDs hay nhiễm trùng H.pylori ở những người này cũng có sự khác biệt. American College of Gastroenterology khuyến cáo nếu một bệnh nhân bắt đầu sử dụng NSAIDs dài hạn, kể cả là Aspirin liều thấp, họ cũng cần nên xét nghiệm sự có mặt của vi khuẩn H.pylori.
Có khoảng 20% (một phần không nhỏ, nhưng cũng không lớn) các bệnh nhân loét dạ dày – tá tràng không có liên quan gì đến các nguyên nhân như NSAIDs hay H.pylori. Tuy nhiên, cũng cần thận trọng về độ chính xác của con số này. Bởi rất có thể có những trường hợp có H.pylori nhưng xét nghiệm không ra (âm tính giả), hoặc vô tình sử dụng NSAIDs mà không biết hoặc có sử dụng nhưng cố tình không báo cáo. Loét dạ dày – tá tràng nếu không có các yếu tố liên quan đến NSAIDs hoặc H.pylori thì thường sẽ liên quan đến các yếu tố dưới đây.
Viêm loét dạ dày tá tràng do các yếu tố khác
- Stress: Stress kéo dài (thường là do công việc) làm tăng sản sinh các glucocorticoids nội sinh ở vỏ thượng thận. Các glucocorticoids nội sinh này có tác dụng ức chế hoạt hóa lipocortin, ức chế phospholipase A2, điều này làm giảm tổng hợp prostaglandin nội sinh, từ đó làm giảm bài tiết bicarbonate và bài tiết nhầy, đồng thời cũng làm giảm tưới máu đến niêm mạc dạ dày (các yếu tố bảo vệ niêm mạc dạ dày). Tuy nhiên cơ chế đầy đủ chưa được chứng minh rõ ràng.
- Các thuốc khác: Chúng ta sẽ lấy ví dụ điển hình ở đây là các corticoids ngoại sinh. Chúng thường có tác dụng chống viêm mạnh hơn các corticoids nội sinh. Tuy nhiên, dữ liệu lâm sàng lại cho thấy sử dụng thuốc corticoids đơn độc ít khi gây loét dạ dày – tá tràng. Nhưng nguy cơ loét dạ dày – tá tràng sẽ tăng nhanh, cụ thể là khoảng 4 lần, nếu sử dụng phối hợp các corticoids ngoại sinh này với NSAIDs.
- Nhiễm trùng virus: Một số virus có cho thấy làm tăng nguy cơ cơ loét dạ dày – tá tràng như virus CMV (Cytomegalovirus), HSV (Herpes Simplex Virus).
- Đồ uống có cồn: Những đồ uống có cồn như rượu, bia làm giảm tiết chất nhầy và bicarbonate bảo vệ dạ dày, đồng thời làm tăng tiết acid dịch vị.
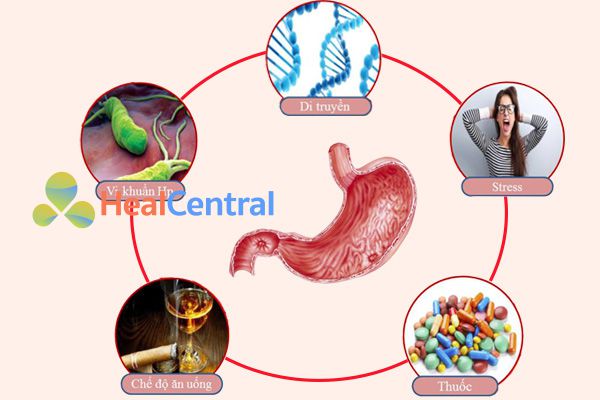
- Thuốc lá: Những người nghiện thuốc lá lâu năm có nguy cơ loét dạ dày – tá tràng cao hơn người không hút thuốc do chất nicotin trong khói thuốc lá kích thích vỏ thượng thận bài tiết các corticoids nội sinh, gây ra các tác dụng bất lợi với dạ dày như giảm tiết chất nhầy và bicarbonate, giảm tưới máu đến niêm mạc dạ dày.
- Tiền sử gia đình: Tiền sử gia đình cũng rất quan trọng, không phải vì bệnh loét dạ dày – tá tràng có yếu tố di truyền hay không (điều này chưa được xác nhận), mà là bởi những người trong cùng một gia đình thì thường có chế độ ăn uống, cách thức sinh hoạt tương tự nhau. H.pylori là một vi khuẩn có thể lây qua đường tiêu hóa và chế độ ăn uống. Do đó nếu một người trong gia đình bị nhiễm trùng H.pylori thì rất có thể những thành viên còn lại trong gia đình cũng bị nhiễm H.pylori.
- Nhóm máu O: Thống kê cũng cho thấy những người có nhóm máu O thì thường có nguy cơ loét dạ dày – tá tràng cao hơn những người có nhóm máu khác (điều này có thể là do những người có nhóm máu O mang kháng nguyên Lewis có ái tính đặc biệt với vi khuẩn H.pylori).
Tham khảo thêm: Thuốc Laevolac 10g/15ml có tác dụng gì? Cách sử dụng & Giá bán
Triệu chứng viêm loét dạ dày tá tràng
Các dấu hiệu và triệu chứng của bệnh loét dạ dày – tá tràng có thể khác nhau, tùy thuộc vào vị trí của vết loét và tuổi tác của bệnh nhân.
Loét dạ dày thường đau khi no (khi này cơ trơn dạ dày tăng co bóp gây đau), loét tá tràng thì ngược lại, đau khi đói (cách xa bữa ăn do khi đó dạ dày co bóp tống thức ăn cùng acid dịch vị xuống tá tràng). Đây chính là dấu hiệu lâm sàng để nhận biết và chẩn đoán phân biệt loét dạ dày với loét tá tràng. Ngoài ra, bệnh nhân bị loét tá tràng cũng rất hay bị đau về đêm.
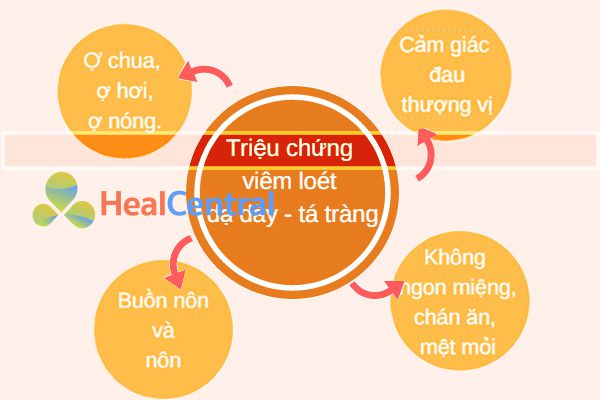
Các dấu hiệu và triệu chứng phổ biến của bệnh viêm loét dạ dày tá tràng
- Đau vùng thượng vị: Thượng vị chính là vị trí giải phẫu của dạ dày. Đau có tính chất âm ỉ và nóng rát, hoặc đau quặn. Ban đầu bệnh nhân có đau theo chu kỳ, nhưng càng về sau tính chất chu kỳ của cơn đau càng mất dần.
- Đầy hơi, ợ hơi, ợ chua, đặc biệt ở những bệnh nhân có hẹp môn vị.
- Buồn nôn và nôn.
- Nôn ra máu và đi ngoài phân đen và/hoặc đỏ.
Hai triệu chứng cuối xảy ra là chứng tỏ đã có biến chứng xuất huyết tiêu hóa. Nôn ra máu thường có lẫn với thức ăn hoặc dịch vị (phân biệt với ho ra máu thường có bọt). Nếu máu không bị nôn ra thì theo đường tiêu hóa, nó sẽ đi xuống ruột non, rồi tới ruột già, bị lên men tại đó và cuối cùng chuyển thành màu đen, làm cho phân có màu đen và thối khắm như mùi cóc chết. Nếu phân có máu đỏ, chứng tỏ vị trí xuất huyết rất gần hậu môn. Khi bị xuất huyết tiêu hóa, bệnh nhân sẽ có những triệu chứng của thiếu máu. Thiếu máu là cấp tính hay mạn tính, điều này còn phụ thuộc vào lượng máu mất đi nhiều trong một thời gian ngắn hay ít nhưng trong một thời gian dài. Nếu mất máu cấp tính, bệnh nhân cần can thiệp điều trị ngay lập tức để cầm máu, tránh sốc tuần hoàn gây nguy hiểm đến tính mạng. Nếu thiếu máu mạn tính, bệnh nhân sẽ có các biểu hiện bên ngoài rất dễ nhận thấy: Da xanh xao, niêm mạc nhợt, môi tím, móng tay khum và dễ gãy…
Các triệu chứng cảnh báo loét dạ dày – tá tràng
- Giảm cân: Do chán ăn, ăn không tiêu, nôn gây mất thức ăn.
- Chứng khó nuốt tiến triển.
- Thiếu máu: Nguyên nhân do xuất huyết tiêu hóa đã nói ở trên.
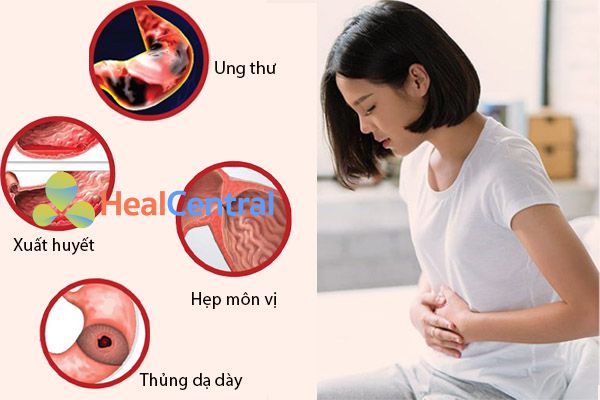
Biến chứng của viêm loét dạ dày tá tràng
Các biến chứng của loét dạ dày – tá tràng bao gồm: xuất huyết tiêu hóa, thủng ổ loét, tắc nghẽn đường ra dạ dày (hay hẹp môn vị) và các bệnh lý dạ dày ác tính (như ung thư dạ dày).
Xuất huyết tiêu hóa
Xuất huyết tiêu hóa là biến chứng phổ biến nhất và xảy ra ở khoảng 15-20% bệnh nhân loét dạ dày – tá tràng. Trong số các case xuất huyết tiêu hóa trên cấp tính, loét dạ dày – tá tràng chiếm đến 40-60%, một con số rất lớn. Xuất huyết tiêu hóa trên là một tình huống khẩn cấp, đòi hỏi bệnh nhân phải được đánh giá và xử lý ngay lập tức. Trong trường hợp này, bệnh nhân nên đến bệnh viện càng sớm càng tốt để nhận được sự chăm sóc kịp thời. Các bác sĩ thường sử dụng thang điểm xuất huyết Glasgow-Blatchford hoặc điểm Rockall để phân tầng nguy cơ bệnh nhân. Trong các trường hợp xuất huyết tiêu hóa trên cấp tính, bệnh nhân có thể cần truyền máu và các sản phẩm từ máu, bù dịch thích hợp để duy trì thể tích tuần hoàn, tránh sốc giảm thể tích.
Các nghiên cứu đã chỉ ra rằng truyền tĩnh mạch PPIs ở bệnh nhân xuất huyết tiêu hóa trên làm giảm triệu chứng nhanh, giảm nguy cơ chảy máu cao sau khi hết xuất huyết và giảm nguy cơ cần phải phẫu thuật. Do đó, điều trị bằng PPIs truyền tĩnh mạch được khuyến cáo bắt đầu ngay khi bệnh nhân có xuất huyết tiêu hóa trên. Cơ chế chung của các PPIs là ức chế bơm proton ở tế bào thành dạ dày, làm giảm bài tiết acid vào lòng dạ dày, từ đó là tăng pH dạ dày.
Các thuốc như Erythromycin hoặc Metoclopramide là các thuốc điều hòa nhu động ruột, cũng có thể được xem xét. Nên tiến hành nội soi sớm (lý tưởng là nội soi trong vòng 24 giờ đầu), điều này giúp cung cấp thông tin về cả tiên lượng bệnh và kết quả điều trị. Sau khi nội soi, vẫn nên bắt đầu hoặc tiếp tục truyền tĩnh mạch PPIs cho bệnh nhân nếu họ có nguy cơ chảy máu cao. Các nghiên cứu đã chỉ ra rằng truyền tĩnh mạch PPIs 2 lần/ngày có hiệu quả tương đương với việc truyền nhỏ giọt PPIs liên tục, mà chi phí lại tiết kiệm hơn đáng kể (chi phí – hiệu quả tốt hơn). Nếu bệnh nhân có chảy máu tái phát, nguy cơ tử vong thường là cao hơn, khi này đòi hỏi bác sĩ phải có những can thiệp khác (như phẫu thuật).
Ở những bệnh nhân đang sử dụng Warfarin để điều trị hoặc dự phòng cục máu đông (như huyết khối tĩnh mạch sâu, hoặc thuyên tắc phổi…), điều này có thể gây nên tình trạng chảy máu của bệnh nhân trở nên trầm trọng hơn. Lúc này, chúng ta cần các thuốc hoặc tác nhân có thể đảo ngược tác dụng của Warfarin, đó là Vitamin K, huyết tương tươi đông lạnh (FFP), phức hợp prothrombin cô đặc (PCC) hoặc yếu tố VIIa tái tổ hợp. Tuy nhiên, sử dụng các thuốc này ở bệnh nhân đang dùng Warfarin cũng cần hết sức thận trọng. Bệnh nhân đang cần dự phòng huyết khối nên việc sử dụng các thuốc hoặc tác nhân trên, nếu quá mức, có thể làm cho tác dụng chống đông của Warfarin bị suy giảm nghiêm trọng (thể hiện thông qua chỉ số INR giảm mạnh), điều này làm tăng nguy cơ huyết khối của bệnh nhân, như vậy cũng chẳng khác gì “Tránh vỏ dưa lại gặp vỏ dừa”. Cần lưu ý ngừng thuốc hoặc tác nhân đối kháng tác dụng của Warfarin ngay khi có thể (thường là khi vết loét đã ngừng chảy máu). Một số chú ý khác: FFP có bản chất là huyết tương, nếu truyền quá nhiều có thể gây quá tải thể tích tuần hoàn cho bệnh nhân. Yếu tố VIIa tái tổ hợp có khả năng gây nguy cơ huyết khối cao, đồng thời cũng rất tốn kém chi phí.
Các thuốc chống đông máu đường uống mới (NOACs) hiện nay đang được sử dụng phổ biến hơn Warfarin và chúng không thể bị đảo ngược tác dụng bằng Vitamin K như Warfarin được. So với Warfarin, các NOACs như Rivaroxaban và Dabigatran làm tăng nguy cơ xuất huyết tiêu hóa, nhưng điều này lại không đúng với Apixaban. Nếu quá liều các thuốc chống đông loại này, có thể uống than hoạt trong vòng 4 giờ sau khi uống thuốc, để than hoạt hấp phụ một phần thuốc còn lại trong đường tiêu hóa và đào thải ra ngoài qua phân. Nếu Dabigatran gây xuất huyết quá mức (có thể đe dọa tính mạng), các bác sĩ có thể xử trí bằng chạy thận nhân tạo (loại Dabigatran ra khỏi máu) hoặc dùng Idarucizumab (kháng thể đơn dòng được thiết kế để đảo ngược tác dụng chống đông máu của Dabigatran).
Tương tự như vậy, các thuốc chống kết tập tiểu cầu (Aspirin, Clopidogrel) cũng làm tăng nguy cơ chảy máu và làm chảy máu trong xuất huyết tiêu hóa nặng lên. Trong khi điều trị xuất huyết tiêu hóa, có thể cần phải ngừng thuốc chống kết tập tiểu cầu, nhưng sau khi đã cầm được máu, cần sử dụng lại thuốc ngay, do chúng chủ yếu được sử dụng trong dự phòng các biến cố tim mạch. Bệnh nhân đang điều trị bằng liệu pháp kháng tiểu cầu kép (dùng 2 thuốc chống kết tập tiểu cầu) sau khi đặt stent phủ thuốc không nên dừng cả 2 loại thuốc, vì họ sẽ có nguy cơ cao bị huyết khối trong stent. Thay vào đó, có thể lựa chọn dùng 1 thuốc và chỉ dừng 1 thuốc.
Thủng ổ loét
Thủng ổ loét là biến chứng phổ biến tiếp theo của loét dạ dày – tá tràng, biến chứng này xảy ra với tỷ lệ khoảng 2-10% các case loét dạ dày – tá tràng. Bệnh nhân thường biểu hiện triệu chứng đột ngột, thường có dấu hiệu sốc. Triệu chứng điển hình là “bụng cứng như gỗ”, đây là một dấu hiệu của viêm phúc mạc. Trên X-quang sẽ thấy hình ảnh liềm hơi dưới cơ hoành, đặc trưng cho thủng tạng rỗng. Phẫu thuật ngoại khoa là chỉ định bắt buộc, kể cả là ở người già, những người có khả năng sẽ không chịu được cuộc phẫu thuật (vì nếu không phẫu thuật thì chắc chắn sẽ tử vong). Điều trị nội khoa, bao gồm hút bằng ống thông mũi – dạ dày (NG), truyền dịch tĩnh mạch, sử dụng kháng sinh và thuốc ức chế bài tiết acid (PPIs) là lựa chọn thích hợp.
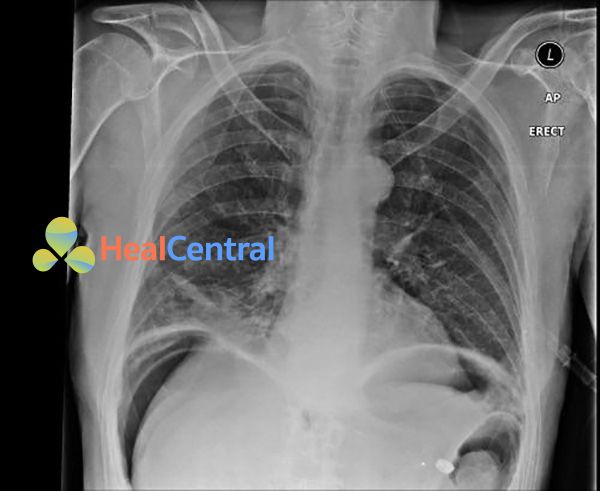
Tắc nghẽn đường dạ dày
Tắc nghẽn đường ra dạ dày (GOO, hay hẹp môn vị) là một biến chứng khác của loét dạ dày – tá tràng, không nguy hiểm như 2 biến chứng đã nêu ở trên. Các triệu chứng có thể xuất hiện là ăn no nhanh, đầy hơi, trướng bụng, giảm cân, khó tiêu, buồn nôn và nôn. Nguyên nhân là thức ăn bị lưu lại quá lâu trong dạ dày, dẫn đến trào ngược lên thực quản và nôn ra ngoài. Điều trị nội khoa thường liên quan đến hút bằng ống thông NG và ức chế bài tiết acid bằng PPIs. Nong bóng hang vị bằng nội soi hoặc phẫu thuật là những lựa chọn ngoại khoa có thể làm giảm tắc nghẽn mạn tính.
Ngoài ra, hiện tại nhiễm trùng H.pylori cũng được cho là một trong những nguyên nhân gây ra ung thư dạ dày. Tuy nhiên, điều này thường chỉ xảy ra ở những bệnh nhân loét dạ dày – tá tràng mạn tính, điều trị không dứt điểm, bệnh tái phát nhiều lần.
Chẩn đoán viêm loét dạ dày tá tràng
Chẩn đoán loét dạ dày – tá tràng đòi hỏi phải lấy tiền sử, khám thực thể và thực hiện các xét nghiệm y khoa xâm lấn hoặc không xâm lấn để tìm H.pylori.
Các triệu chứng như đau bụng vùng thượng vị, âm ỉ, nóng rát, đầy bụng sau bữa ăn, hoặc no nhanh là các triệu chứng rất điển hình của loét dạ dày – tá tràng và cần được khai thác cẩn thận. Đặc biệt, cần chẩn đoán phân biệt loét dạ dày với loét tá tràng dựa vào thời điểm xuất hiện cơn đau (loét dạ dày: đau khi no, sau ăn; loét tá tràng: đau khi đói, xa bữa ăn). Cần chú ý người già vì họ có thể không có biểu hiện triệu chứng rõ ràng. Nếu điều trị không triệt để hoặc điều trị triệt để những lại không loại bỏ được những yếu tố nguy cơ gây loét ở bệnh nhân (như vẫn tiếp tục dùng NSAIDs, uống rượu nhiều…), loét dạ dày – tá tràng sẽ rất dễ tái phát trở lại
Vì H.pylori là nguyên nhân phổ biến của loét dạ dày – tá tràng, nên chiến lược xét nghiệm và điều trị H.pylori, bằng cách sử dụng các xét nghiệm không xâm lấn (như xét nghiệm kháng nguyên phân hoặc test hơi thở urea), được khuyến khích ở những bệnh nhân dưới 55 tuổi và có triệu chứng nào báo trước, nằm trong vùng dịch tễ có ung thư dạ dày không phổ biến và tỷ lệ nhiễm H.pylori lớn hơn 20%. Ở những bệnh nhân lớn tuổi và những người có triệu chứng báo trước, khuyến khích sử dụng nội soi để chẩn đoán. Các triệu chứng báo trước bao gồm xuất huyết tiêu hóa (thể hiện ở nôn ra máu hoặc đi ngoài phân đen và/hoặc đỏ), giảm cân, ăn no nhanh, đầy hơi, trướng bụng, khó nuốt hoặc nuốt đau, tiền sử gia đình mắc các bệnh lý ác tính đường tiêu hóa trên (ung thư dạ dày, ung thư thực quản…), thiếu máu và các triệu chứng của thiếu máu (bao gồm da xanh, niêm mạc nhợt, môi tím, móng tay khum, dễ gãy, lông, tóc dễ rụng…, thực chất do xuất huyết tiêu hóa trên) ở bệnh nhân lớn hơn 55 tuổi. Nội soi thực quản – dạ dày – tá tràng (EGD) hay còn gọi là nội soi (tiêu hóa) trên, là tiêu chuẩn vàng để chẩn đoán loét dạ dày – tá tràng. Thông qua nội soi, các bác sĩ có thể tiến hành sinh thiết để xác định chính xác có H.pylori hay không (nuôi cấy hoặc test urease nhanh), thử độ nhạy cảm của vi khuẩn với kháng sinh, đồng thời phát hiện sớm các bệnh lý ác tính (nếu có).
Tất cả các biện pháp xét nghiệm tìm H.pylori đã được nêu tóm tắt trong bảng 1.
Cần chú ý chẩn đoán phân biệt loét dạ dày – tá tràng với: Bệnh lý trào ngược dạ dày – thực quản (GERD), viêm túi mật, sỏi mật, viêm tụy, viêm dạ dày, ung thư dạ dày, nhồi máu cơ tim.
Tiên lượng của loét dạ dày – tá tràng
Tiên lượng của loét dạ dày – tá tràng là rất tốt sau khi nguyên nhân gây bệnh được điều trị và loại trừ thành công. Bệnh nhân có thể ngăn ngừa loét tái phát bằng các tránh các yếu tố nguy cơ và nguyên nhân gây bệnh như: NSAIDs và các thuốc có thể gây loét dạ dày – tá tràng, đồ uống có cồn (rượu, bia), thuốc lá, stress, giữ gìn vệ sinh tốt… Nhưng đáng buồn thay, loét dạ dày – tá tràng lại tái phát rất phổ biến, chiếm đến 60% các trường hợp. NSAIDs gây ra biến chứng thủng ổ loét với tỷ suất khoảng 0.3% mỗi bệnh nhân mỗi năm. Tuy nhiên, không giống như thời điểm 30-40 năm về trước, hiện nay tỷ suất tử vong cho bệnh loét dạ dày – tá tràng đã giảm thiểu đáng kể (đã nói ở phần dịch tễ học).
Tham khảo thêm: [SỰ THẬT] Dạ Dày Đinh Hoàng có thực sự tốt không? Review từ người dùng
Điều trị viêm loét dạ dày tá tràng
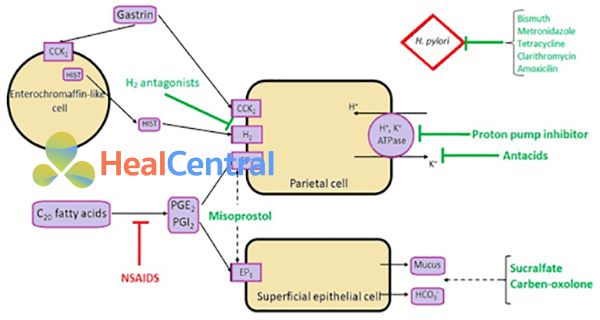
Các nhóm thuốc điều trị loét dạ dày – tá tràng
| Nhóm thuốc | Đại diện | Cơ chế hoạt động | Tác dụng phụ |
| PPIs
|
Omeprazole Esomeprazole Lansoprazole Rabeprazole Dexlansoprazole Pantoprazole |
Ức chế bơm H+/K+-ATPase (bơm proton) không hồi phục ở tế bào thành dạ dày | Giảm hấp thu vitamin B12, calcium, magnesi, loãng xương, nhiễm trùng tiêu hóa và hô hấp, rối loạn tiêu hóa khác như buồn nôn, nôn |
| Kháng histamine H2
|
Cimetidine Ranitidine Nizatidine Famotidine |
Ngăn chặn hoạt động của histamine tại các thụ thể histamine H2 của các tế bào thành dạ dày
|
Đau đầu, chóng mặt, lo lắng, trầm cảm. Riêng Cimetidine có nhiều tác dụng phụ hơn như giảm tiểu cầu, rối loạn nội tiết, vú to ở nam giới, chảy sữa ở nữ giới… Tăng nồng độ các thuốc chuyển hóa qua CYP3A4. |
| Antacid (kháng acid) | Nhôm hydroxide Magnesi hydroxide |
Tăng pH dạ dày lên hơn trong một thời gian ngắn và ức chế pepsin phân giải protein | Rối loạn tiêu hóa: Buồn nôn, nôn, táo bón, tiêu chảy. Hạ phosphate máu, rối loạn điện giải, cảm thấy vị phấn ở miệng |
| Thuốc hẹn acid cạnh tranh kali
|
Vonoprazan
|
Ức chế H+/K+ATPase trong các tế bào thành dạ dày
|
Rối loạn tiêu hóa: Táo bón, tiêu chảy, nhiễm trùng hô hấp, tiêu hóa, giảm hấp thu vitamin B12, calcium, magnesi, loãng xương |
| Thuốc bảo vệ niêm mạc dạ dày |
Sucralfate Misoprostol |
Kích thích sản xuất chất nhầy và tăng cường lưu lượng máu đến toàn bộ niêm mạc đường tiêu hóa | Đau đầu, rối loạn tiêu hóa như tiêu chảy, đau bụng, táo bón, phản ứng phá thai (Misoprostol) |
Bảng 2. Tổng quan về các nhóm thuốc điều trị loét dạ dày – tá tràng.
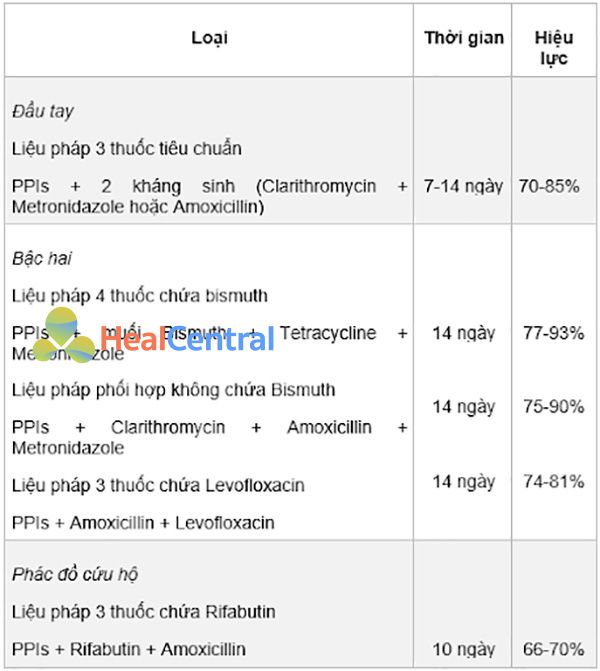
Điều trị nên tập trung vào các nguyên nhân và yếu tố nguy cơ có thể dẫn đến loét dạ dày – tá tràng. Đối với loét dạ dày – tá tràng do H.pylori, cần phải sử dụng kháng sinh để loại bỏ vi khuẩn và thúc đẩy chữa lành vết loét, đồng thời nó sẽ ngăn ngừa tổn thương niêm mạc thêm nữa. Tuy nhiên, do hiện nay tình trạng kháng kháng sinh ở vi khuẩn H.pylori đang tăng nhanh đến mức đáng báo động nên việc điều trị đang ngày càng trở nên khó khăn hơn (Hình 4). Liệu pháp đầu tay trong điều trị diệt trừ H.pylori là sử dụng PPIs, Clarithromycin và Amoxicillin hoặc Metronidazole (nếu như bệnh nhân dị ứng với Penicillin) trong 7-14 ngày. PPIs không chỉ ức chế bài tiết acid dịch vị mà nó cũng có tác dụng diệt trừ H.pylori, mặc dù chỉ là thứ yếu. Do tình trạng kháng kháng sinh ở vi khuẩn H.pylori đang tăng nhanh, hiệu quả của liệu pháp ba thuốc này đã giảm xuống dưới 70% ở nhiều quốc gia. Ở Việt Nam, phác đồ với bộ ba thuốc Omeprazole + Amoxicillin + Clarithromycin trước đây rất phổ biến, còn gọi là phác đồ OAC. Tuy nhiên hiện nay tỷ lệ thành công của phác đồ này ở Việt Nam không cao vì tình trạng kháng thuốc. Do vậy hiện nay các bác sĩ tiêu hóa trên lâm sàng ít khi dùng phác đồ OAC, mà thay vào đó, họ thích dùng phác đồ có kháng sinh nhóm 5-nitroimidazole (như Metronidazole, Tinidazole…) hơn.
Xét nghiệm độ nhạy cảm của vi khuẩn (ví dụ: kháng sinh đồ) là cần thiết trong các trường hợp vi khuẩn kháng kháng sinh, nhưng thường không được áp dụng trong thực hành lâm sàng (do rất mất thời gian), do đó nên tránh sử dụng phác đồ có Clarithromycin khi tỷ lệ kháng Clarithromycin của H.pylori tại khu vực dịch tễ đó lớn hơn 15%. Ở Hoa Kỳ, tỷ lệ H.pylori đề kháng với Clarithromycin lên đến hơn 20%. Khi sử dụng liệu pháp ba thuốc có Clarithromycin, có thể làm tăng tỷ lệ diệt trừ vi khuẩn bằng cách sử dụng PPIs liều cao và kéo dài thời gian điều trị.
Ở những khu vực có tỷ lệ đề kháng với Clarithromycin cao, liệu pháp bốn thuốc chứa Bismuth, bao gồm PPIs, Bismuth, Tetracycline và 5-nitroimidazole (Metronidazole hoặc Tinidazole) trong 14 ngày hoặc liệu pháp chứa PPIs, Clarithromycin, Amoxicillin và 5-nitroimidazole trong 14 ngày được ưu tiên sử dụng đầu tay. Câu hỏi về việc liệu Doxycycline có thể được sử dụng để thay thế Tetracycline hay không còn đang bỏ ngỏ. Hiện tại thì Doxycycline vẫn chưa được sử dụng trong điều trị nhiễm trùng H.pylori. Các phác đồ điều trị được nêu ra ở trên có tỷ lệ diệt trừ cao, một số có thể lên đến 90%.
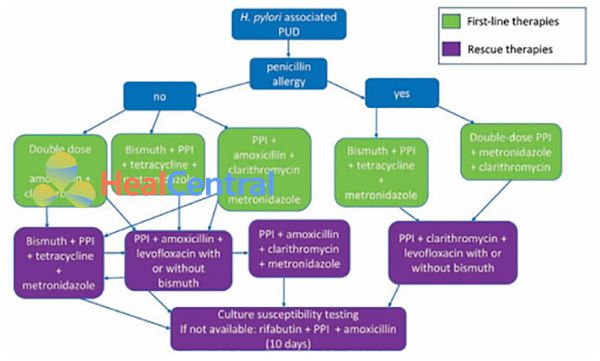
Sau khi đã điều trị thành công, tất cả các bệnh nhân cần được kiểm tra lại khoảng 4 tuần sau khi hoàn thành điều trị để xác nhận đã diệt trừ hoàn toàn vi khuẩn. Điều trị bậc hai được chỉ định nếu phác đồ điều trị đầu tay thất bại (Hình 4). Sau 1-2 lần điều trị thất bại (tùy theo quyết định của bác sĩ), bệnh nhân cần được nội soi, lấy mẫu bệnh phẩm nuôi cấy và xét nghiệm độ nhạy cảm của vi khuẩn. Nếu không thể xét nghiệm độ nhạy cảm, hoặc đã điều trị đến lần thứ ba mà vẫn thất bại, thì liệu pháp ba thuốc chứa Rifabutin trong 10 ngày nên được xem xét (Chú ý các tác dụng không mong muốn của Rifabutin).
Nếu các triệu chứng không cải thiện sau khi đã diệt trừ hoàn toàn H.pylori, bác sĩ có thể cần phải nội soi lại và xem xét cho bệnh nhân tiếp tục dùng PPIs.
Ở bệnh nhân bị loét dạ dày – tá tràng mà nguyên nhân là do NSAIDs, nếu ngừng sử dụng NSAIDs và điều trị bằng các thuốc ức chế bài tiết acid (cụ thể là các PPIs), vết loét thường sẽ lành hơn 85% trong khoảng thời gian điều trị 6-8 tuần. Nếu tiếp tục sử dụng NSAIDs, bệnh nhân có nguy cơ rất cao tái phát lại vết loét.
Ở những bệnh nhân có sử dụng NSAIDs nhưng chưa có loét dạ dày – tá tràng, bệnh nhân có thể được bác sĩ kê đơn các thuốc ức chế bào tiết acid như các PPIs, các thuốc kháng histamine H2, các thuốc bảo vệ niêm mạc dạ dày Sucralfate hoặc Misoprostol để dự phòng loét ở những bệnh nhân này. Tuy nhiên thường thì PPIs sẽ được ưu tiên lựa chọn vì nó đã chứng minh được hiệu lực vượt trội trong các thử nghiệm lâm sàng. Sucralfate có hiệu quả trong điều trị loét tá tràng do NSAIDs, nhưng với loét dạ dày do NSAIDs thì nó lại không có hiệu quả. Nguyên nhân chưa rõ ràng. Misoprostol thì thường có hiệu quả kém và ít khi được sử dụng ở Việt Nam. Thêm vào đó, Misoprostol còn có một số tác dụng không mong muốn bất lợi, bao gồm rối loạn tiêu hóa và phản ứng phá thai (Misoprostol liều cao được sử dụng để phá thai).
Sau khi đã kết thúc điều trị, tất cả các trường hợp loét dạ dày – tá tràng đều phải được nội soi lại trong tối thiểu 4 tuần sau đó để đánh giá chữa lành. Đặc biệt nếu loét dạ dày vẫn chưa lành, cần tiến hành sinh thiết dạ dày để loại trừ ung thư dạ dày (không cần sinh thiết tá tràng vì không bao giờ có ung thư tá tràng). Nếu như loét còn diễn ra dai dẳng, các bác sĩ có thể tăng gấp đôi liều PPIs trong 6-8 tuần tiếp theo, mặc dù còn ít bằng chứng ủng hộ điều này. Với các trường hợp đã điều trị thích hợp mà loét còn chưa lành, cần đánh giá các nguyên nhân và yếu tố nguy cơ khác có thể dẫn đến loét dạ dày – tá tràng như khối u ác tính dạ dày, hội chứng Zollinger-Ellison (tăng tiết gastrin làm tăng bài tiết acid dịch vị), bệnh Crohn, sử dụng cocaine…
Các ảnh hưởng khác của nhóm thuốc PPIs
PPIs là một trong những loại thuốc được sử dụng phổ biến và kê đơn nhiều nhất trên thế giới. Đây là một loại thuốc có thể nói là tuyệt vời, hiệu quả điều trị của nó là không có gì phải nghi ngờ, với hồ sơ các tác dụng phụ không đáng kể và có thể dễ dàng kiểm soát, ví dụ như đau đầu, rối loạn tiêu hóa, bao gồm tiêu chảy, táo bón và đau bụng. Một số nghiên cứu gần đây đã đề ra mối tương quan giữa việc sử dụng PPIs với một số tác dụng không mong muốn nghiêm trọng, trong đó có sự ức chế bài tiết acid dạ dày, cho phép các mầm bệnh vi khuẩn ăn vào đáng lẽ sẽ bị tiêu diệt bởi acid dạ dày thâm nhiễm đường tiêu hóa trên và đường hô hấp trên, gây ra nhiễm trùng.
Có các báo cáo cho thấy rằng việc sử dụng PPIs có thể làm tăng nguy cơ nhiễm trùng đường ruột do Salmonella và Campylobacter, viêm phổi mắc phải tại cộng đồng, viêm đại tràng giả mạc do Clostridium difficile và viêm phúc mạc do vi khuẩn tự phát. Một số nghiên cứu khác cho thấy sự ức chế bài tiết acid dạ dày làm tăng pH dạ dày và làm giảm hấp thu một số chất cần thiết cho cơ thể, bao gồm sắt, magnesi, vitamin B12 và calcium. Giảm hấp thu sắt và vitamin B12 có thể gây thiếu máu, còn giảm hấp thu calcium có thể dẫn đến loãng xương và tăng nguy cơ gãy xương. Tuy nhiên các tác dụng không mong muốn liên quan đến tăng nguy cơ nhiễm trùng hoặc giảm hấp thu vi chất đều mang tính lý thuyết, ít gặp trên thực tế lâm sàng nên trên thực tế chúng không đáng ngại. Kết quả từ các nghiên cứu cũng không nhất quán. Magnesi huyết cũng có thể hạ trong một vài trường hợp, nhưng không đáng ngại.
Theo lý thuyết, sự ức chế bài tiết acid dịch vị có thể dẫn đến tăng gastrin máu do phản ứng feedback âm tính, tăng nguy cơ gây ra khối u carcinoid ở đại tràng. Tuy nhiên, trên thực tế, tăng gastrin máu do PPIs ở người nhìn chung là nhẹ và hiếm khi gây ra khối u carcinoid, trừ khi bệnh nhân có một số bất thường về gen hiếm gặp. Hơn nữa, việc sử dụng PPIs có thể bảo vệ chống lại ung thư thực quản và ung thư dạ dày, vì PPIs chữa lành loét dạ dày – tá tràng và viêm thực quản mạn tính trong viêm thực quản trào ngược, đó đều là những yếu tố nguy cơ cho sự phát triển của ung thư.
Ức chế bài tiết acid dạ dày bằng PPIs cũng có thể ảnh hưởng đến sự hấp thu của một số thuốc. Vì PPIs làm tăng pH dạ dày, nên các thuốc có bản chất base yếu kém tan trong nước sẽ khó tan hơn khi pH dạ dày tăng, điều này làm giảm hấp thu và từ đó là giảm sinh khả dụng của thuốc. Một ví dụ điển hình trong trường hợp này là các thuốc kháng nấm azole đường uống, đại diện là Itraconazole. Để khắc phục tương tác thuốc bất lợi này, các bác sĩ nên đổi thuốc cho bệnh nhân, chuyển sang dùng các thuốc kháng nấm azole khác có nguyên tử F (Fluor) trong cấu trúc. Các thuốc này có hấp thu và sinh khả dụng ít bị ảnh hưởng bởi pH dạ dày hơn các thuốc còn lại trong nhóm.
Các PPIs cũng làm tăng sự hấp thu của Digoxin, do bản thân Digoxin không bền trong môi trường acid và dễ bị thủy phân. Hơn nữa, PPIs có thể ảnh hưởng đến quá trình chuyển hóa của các thuốc khác được chuyển hóa bởi hệ thống enzyme cytochrome (CYP) P450 ở gan, đặc biệt là đồng phân CYP2C19 (ví dụ: các PPIs có thể làm giảm thanh thải Warfarin, Diazepam và Phenytoin). Nhiều PPIs làm giảm tác dụng chống kết tập tiểu cầu của Clopidogrel, vì cả hai đều được chuyển hóa qua enzyme CYP2C19 ở gan. Cơ quan Quản lý Thực phẩm và Dược phẩm Hoa Kỳ (FDA) đã đưa ra cảnh báo tránh sử dụng đồng thời Omeprazole hoặc Esomeprazole với Clopidogrel. Nếu bệnh nhân đang sử dụng Clopidogrel mà phải sử dụng thuốc PPIs, nên ưu tiên chọn thuốc ít chuyển hóa qua CYP2C19 nhất, trong trường hợp này, các bác sĩ lâm sàng thường sẽ ưu tiên chọn Rabeprazole.
Đã có những báo cáo về tần suất các biến cố tim mạch tăng lên ở bệnh nhân sử dụng đồng thời Clopidogrel với các PPIs, đây có thể là kết quả của sự chuyển hóa cạnh tranh qua CYP2C19. Nhưng đồng thời các PPIs cũng có thể có tác dụng trên tim mạch theo cách độc lập với tác dụng của chúng trên chuyển hóa Clopidogrel, có lẽ là các PPIs làm giảm sản xuất nitric oxide (NO: một chất gây giãn mạch) và thay đổi cân bằng nội môi mạch máu. Đã có đề xuất cho rằng, các PPIs làm tăng pH trong dạ dày, từ đó làm bất hoạt tác dụng của pepsin, ức chế sự tiêu hóa các peptide một phần ở dạ dày, điều này có thể gây ra phản ứng dị ứng ở ruột non.
Thuốc chẹn acid cạnh tranh kali
Nhiều trường hợp bệnh nhân được điều trị bằng các thuốc PPIs mà vẫn không lành (ví dụ: sau khi điều trị loét bằng Lansoprazole, có khoảng 13% bệnh tái phát loét). Vì vậy người ta đã bắt đầu quan tâm đến các thuốc ức chế bài tiết acid khác có thể hiệu quả hơn PPIs. Vonoprazan là một thuốc ức chế acid cạnh tranh kali, loại thuốc này còn khá mới ở thị trường Việt Nam và còn chưa được phổ biến. Cái tên đã nói lên cơ chế tác dụng của thuốc, Vonoprazan ức chế bơm proton ở tế bào thành dạ dày, từ đó ức chế bước cuối cùng trong bài tiết acid vào dịch vị, khá tương đồng với các PPIs. Tuy nhiên, điểm khác biệt nằm ở chỗ, Vonoprazan ức chế bơm proton thuận nghịch (các PPIs ức chế bơm proton không hồi phục) theo cơ chế cạnh tranh K+, và nó không cần phải có môi trường acid để hoạt hóa thuốc như các PPIs. Thuốc này có thời gian khởi phát ngắn và có thể kiểm soát pH dạ dày kéo dài. các nghiên cứu ở Nhật Bản đã chỉ ra Vonoprazan không thua kém Lansoprazole trong dự phòng tái phát loét dạ dày – tá tràng ở bệnh nhân đang sử dụng đồng thời NSAIDs (bao gồm cả Aspirin liều thấp để dự phòng các biến cố tim mạch). Vonoprazan cũng cho thấy sự an toàn, khả năng dung nạp tốt, với các tác dụng không mong muốn cũng tương tự như các PPIs. Vonoprazan cũng được chứng minh trong thử nghiệm lâm sàng là vượt trội hơn so với Esomeprazole và Rabeprazole trong điều trị loét sẹo, giúp phẫu thuật nội soi cắt tách dưới niêm mạc (ESD) an toàn hơn.
Phác đồ điều trị loét dạ dày – tá tràng Bộ Y tế
Nguyên nhân do H.pylori
Bảng 3 đã thể hiện các liệu pháp điều trị diệt trừ H.pylori. Lưu ý các bệnh nhân dị ứng Penicillin nghiêm trọng nên tránh phác đồ có Amoxicillin. Amoxicillin đóng một vai trò quan trọng trong điều trị bệnh vì tỷ lệ kháng Amoxicillin ở H.pylori rất thấp.
Đầu tay: Phác đồ 3 thuốc PPIs (2 lần/ngày) + 2 trong 3 kháng sinh Amoxicillin (1 g/lần x 2 lần/ngày), Clarithromycin (500 mg/lần x 2 lần/ngày) và Metronidazole (500 mg x 3 lần/ngày) trong 7-14 ngày.
Bậc hai: Khi phác đồ đầu tay không hiệu quả. Phác đồ sử dụng 4 thuốc có thể có hoặc không có Bismuth như ở bảng trên.
Phác đồ chứa Bismuth: PPIs + Bismuth (300 mg/lần x 4 lần/ngày) + Tetracycline + Metronidazole trong 14 ngày.
Phác đồ không chứa Bismuth: Thường sử dụng kiểu phác đồ nối tiếp, trong đó 7 ngày đầu sử dụng PPIs và Amoxicillin, 7 ngày tiếp theo dùng PPIs, Clarithromycin và Metronidazole. Metronidazole có thể được thay bằng Tinidazole (2 lần/ngày).
Phác đồ chứa Levofloxacin không nên được ưu tiên mà chỉ nên sử dụng khi các phác đồ trên không hiệu quả: PPIs + Levofloxacin (500 mg/ngày) + Amoxicillin/Clarithromycin, có thể thêm Bismuth.
Phác đồ cứu nguy: Phác đồ chứa Rifabutin được sử dụng khi các phác đồ trên không hiệu quả. PPIs + Rifabutin (150 mg/lần x 2 lần/ngày) + Amoxicillin.
Nguyên nhân do NSAIDs
Dừng NSAIDs: Dùng PPIs hoặc kháng histamine H2 hoặc Sucralfate.
Không thể dừng NSAIDs: Dùng PPIs + cân nhắc giảm liều NSAIDs hoặc chuyển sang Paracetamol hoặc dùng NSAIDs chọn lọc trên COX-2.
Nếu H.pylori dương tính: Sử dụng phác đồ diệt H.pylori ở trên.
Thời gian điều trị: 4 tuần với PPIs, 6-8 tuần với kháng histamine H2 và Sucralfate, có thể cần tăng liều hoặc thời gian điều trị, đặc biệt là với loét dạ dày. Antacid không được khuyến cáo dùng đơn độc.
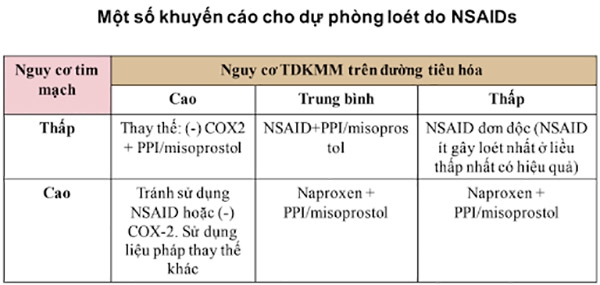
Dự phòng loét do NSAIDs
Điều trị viêm loét dạ dày bằng thuốc đông y
Việc sử dụng dược liệu để điều trị bệnh đã có từ lâu ở nước ta cũng như một số nước khác trên thế giới, đặc biệt là Trung Quốc. Trong nhiều năm trở lại đây, sự quan tâm với dược liệu ngày càng lớn, ngày càng có nhiều người tìm đến các sản phẩm có nguồn gốc từ dược liệu để hỗ trợ điều trị bệnh, trong đó có loét dạ dày – tá tràng. Ngoài ra, dược liệu cũng là một kho tài nguyên phong phú, ẩn giấu nhiều phân tử hóa học kỳ diệu và tiềm năng có thể sử dụng để làm thuốc hoặc làm bộ khung hóa học để bán tổng hợp hoặc tổng hợp ra nhiều thuốc khác. Các thuốc có nguồn gốc từ dược liệu nổi tiếng có thể kể đến Quinine (điều trị sốt rét), Quinidine (điều trị loạn nhịp tim), Metformin (điều trị đái tháo đường type 2), Aspirin (hạ sốt, giảm đau, chống viêm, dự phòng các biến cố tim mạch), Berberin (điều trị lỵ), Caffeine (kích thích thần kinh trung ương), Warfarin (chống đông máu)…
Các sản phẩm từ dược liệu có thể rất hữu ích cũng như có thể có tác dụng rất tốt trong hỗ trợ điều trị loét dạ dày – tá tràng. Tuy nhiên chúng ta chỉ nên xếp chúng vào các sản phẩm hỗ trợ, chúng không thể thay thế các loại thuốc truyền thống như kháng sinh, PPIs, thuốc kháng histamine H2, Sucralfate, Misoprostol… trong điều trị loét dạ dày – tá tràng và nên tham khảo ý kiến của bác sĩ cũng như dược sĩ trước khi có ý định dùng chúng. Các nghiên cứu trên dược liệu chủ yếu ở mức độ phân tử và tế bào là chính, hầu như ít có nghiên cứu được thực hiện trên người, đó cũng là lý do vì sao các sản phẩm từ dược liệu ít khi được gọi là “thuốc”, mà chủ yếu là “thực phẩm chức năng”. Hiệu lực không rõ ràng và thường chưa được chứng minh trong các thử nghiệm lâm sàng làm cho các sản phẩm từ dược liệu không được quá ưa chuộng ở các nước phương Tây, cũng như ít khi được các cơ quan quản lý dược cấp quốc gia cấp phép phê duyệt để làm thuốc.
Chúng ta cần biết điều này để tránh “thần thánh hóa” các loại sản phẩm từ dược liệu, như tình trạng của rất nhiều các loại quảng cáo tự phát các sản phẩm từ dược liệu ở Việt Nam. Nếu một loại sản phẩm nào đó được quảng cáo với những từ ngữ như “không có tác dụng phụ”, “100% hiệu quả”… thì hãy coi chừng, nhiều khả năng chúng chỉ là thực phẩm chức năng, không phải là thuốc và đang được thổi phồng giá trị (thậm chí có thể còn chưa được Cục Quản lý Dược Việt Nam cấp phép), hoặc cũng có thể chúng được trộn lẫn với các thuốc hóa dược để đánh lừa người tiêu dùng. Bản chất của sử dụng các sản phẩm có nguồn gốc từ dược liệu cũng chỉ là sử dụng một hỗn hợp các chất hóa học có thể có tác dụng dược lý mà thôi. Nó cũng có thể không hiệu quả với một số người, cũng có thể gặp một số tác dụng phụ khi sử dụng nó. Một sản phẩm mà “không có tác dụng phụ” thì cũng có nghĩa là “không có tác dụng gì cả”.
Bài viết này sẽ giới thiệu đến bạn đọc một số dược liệu có tác dụng kháng khuẩn tốt và chống oxy hóa nổi bật, có tác dụng chống lại H.pylori và loét dạ dày – tá tràng đáng kể. Tuy nhiên, cũng giống như các kháng sinh truyền thống, một số dược liệu cũng mất hiệu quả chống lại H.pylori do sự xuất hiện của các chủng đề kháng thuốc.
Điều quan trọng cần phải nhấn mạnh lần nữa, đó là các sản phẩm có nguồn gốc từ dược liệu có thể chứa nhiều thành phần có hoạt tính sinh học với tác dụng có lợi, nhưng cũng đồng thời có thể nguy hiểm cho người sử dụng. Do đó, cần phải giáo dục nhiều hơn cho bác sĩ và bệnh nhân về liệu pháp sử dụng các sản phẩm có nguồn gốc từ dược liệu, cũng như cần phải có cơ chế pháp lý để kiểm soát chặt chẽ chất lượng các sản phẩm có nguồn gốc từ dược liệu, đặc biệt là điều tra nhiều hơn để xác định hiệu lực và độ an toàn của nhiều sản phẩm.
Một số loại dược liệu có hoạt tính kháng khuẩn đáng kể, có khả năng chống lại H.pylori và đem lại lợi ích cho bệnh nhân loét dạ dày – tá tràng được trình bày trong bảng 4.
| Dược liệu | Cơ chế tác dụng | Tác dụng | Tác dụng không mong muốn |
| Hồng sâm Hàn Quốc | Ức chế 5-LOX do H.pylori gây ra, ngăn ngừa interleukin (IL) tiền viêm IL-8 hoặc 5-LOX mARN | Chống viêm, tăng tỷ lệ diệt trừ H.pylori, giảm nguy cơ ung thư dạ dày | Không rõ |
| Allium sativum (Tỏi) | Ức chế quá trình oxy hóa lipoprotein và peroxy hóa lipid | Chống oxy hóa, chống viêm, chống H.pylori in vivo và in vitro | Không rõ |
| Curcuma longa (Nghệ vàng) | Ức chế 5-LOX do H.pylori gây ra | Chống oxy hóa, chống viêm | Không rõ |
| Zingiber officinale (Gừng) | Ức chế bơm proton của tế bào thành dạ dày | Chống oxy hóa, chống viêm | Buồn nôn và nôn ở phụ nữ mang thai |
| Zingiber zerumbet (Gừng gió) | Tăng nồng độ glutathione, giảm peroxy hóa lipid | Chống oxy hóa, chống tăng sinh, chống viêm, chống bài tiết acid | Buồn nôn và nôn ở phụ nữ mang thai |
| Camellia sinensis (các polyphenol trong chè xanh) | Ức chế biểu hiện gen yếu tố hoại tử khối u α (TNF-α), ức chế urease | Chống oxy hóa, cải thiện chức năng của hệ sinh vật đường ruột | Chóng mặt, nhức đầu, tiêu chảy, mất ngủ |
Bảng 4. Tổng quan về điều trị chống loét và diệt trừ H.pylori bằng dược liệu.
Tác dụng trên diệt trừ H.pylori
Một số yếu tố được nêu ra sau đây có ảnh hưởng đến việc điều trị, thường gây ra thất bại điều trị:
Kháng sinh có sinh khả dụng kém, khó tồn tại (không bền) trong môi trường acid dạ dày, hoặc nó không thể đi qua lớp chất nhầy đến vị trí nhiễm trùng, cũng có thể do bản thân vi khuẩn đã tự đề kháng với kháng sinh, bệnh nhân chưa tuân thủ điều trị, lối sống hoặc chế độ ăn uống chưa lành mạnh (vẫn còn uống rượu bia, hút thuốc lá…).
Đã có nhiều nghiên cứu báo cáo về các loại dược liệu khác nhau cũng như hoạt tính chống lại H.pylori của chúng. Trong nhiều năm trở lại đây, các nhà khoa học đã chứng minh được rằng sự ức chế một số enzyme của vi khuẩn (như DNA gyrase, dihydrofolate reductase, urease và myeloperoxidase N-acetyltransferase) có thể đóng góp một vai trò quan trọng trong hoạt tính chống lại H.pylori của các loại dược liệu này.
Nhiễm trùng H.pylori kéo dài, không được chữa khỏi dứt điểm có thể dẫn tới ung thư dạ dày. Tuy nhiên, cần xác định chính xác và rõ ràng rằng, H.pylori chỉ là yếu tố thúc đẩy ung thư, chứ bản thân nó không gây ra ung thư trực tiếp (không phải tác nhân gây ung thư), do đó diệt trừ H.pylori hoàn toàn cũng không thể ức chế được sự hình thành ung thư dạ dày (nếu có) có liên quan đến H.pylori.
Các dược liệu như Allium sativum, Zingiber officinale, hồng sâm Hàn Quốc và Cistus laurifolius đã được biết đến là có tác dụng chống viêm (thông qua giải phóng các chemokines, ức chế các cytokines), ngăn cản đột biến và kích hoạt apoptosis (chết tế bào theo chương trình), đồng thời ngăn không cho vi khuẩn H.pylori thâm nhập và gây viêm ở niêm mạc dạ dày.
Hồng sâm Hàn Quốc
Dịch chiết hồng sâm Hàn Quốc có tác dụng trong trong ức chế hoạt tính của 5-LOX do H.pylori gây ra và ức chế interleukin (IL) tiền viêm IL-8 hoặc 5-LOX mARN. Từ đó, các cơ chế này làm giảm nguy cơ phát sinh ung thư dạ dày.

Tương tự như vậy, dịch chiết trà xanh đã được chứng minh là có thể ngăn chặn sự hoạt hóa của nhiều yếu tố phiên mã và các gen mục tiêu của quá trình viêm, bao gồm COX-2, nitric oxide synthase cảm ứng (iNOS) và hoạt hóa MAPK (protein kinase hoạt hóa bởi mitogen), cũng như lipopolysaccharide TLR-4 (thụ thể giống Toll-4) được hoạt hóa bởi H.pylori. Hồng sâm Hàn Quốc đã chứng minh được tác dụng chống lại độc tế bào do H.pylori gây ra in vitro. Trong khi đó, một nghiên cứu lâm sàng trước đó đã chỉ ra việc sử dụng hồng sâm Hàn Quốc bổ sung vào phác đồ điều trị H.pylori đã làm tăng tỷ lệ diệt trừ H.pylori, giảm viêm dạ dày và giảm apoptosis.
Allium sativum (Tỏi)
Những lợi ích mà tỏi mang lại cho sức khỏe của con người đã được công nhận trong hàng ngàn năm lịch sử. Công dụng của nó chủ yếu là nhờ các chất hóa học trong nó tạo ra. Tỏi chứa nhiều các sản phẩm lưu huỳnh hữu cơ, bao gồm 2 thành phần chính chịu trách nhiệm cho các hoạt tính sinh học của tỏi là δ-glutamyl S-allyl-L-cysteine và S-allyl-L-cysteine (SAC). Tỏi đã được các nhà khoa học nghiên cứu từ lâu, và tác dụng sinh học của các loại dịch chiết tỏi khác nhau đã được quan sát và đánh giá trong nhiều nghiên cứu. Các chất hóa học trong tỏi có tác dụng chống oxy hóa mạnh nhờ khả năng dọn dẹp các loại oxy phản ứng (reactive oxidative species [ROS]), ức chế sự oxy hóa các lipoprotein và giảm sự cảm ứng các enzyme oxy hóa. Ngoài ra còn có một số tác dụng có lợi khác. Dịch chiết tỏi cũng cho thấy tác dụng ức chế H.pylori trong viêm dạ dày in vivo (điều này rất quan trọng vì tác dụng in vivo có ý nghĩa hơn rất nhiều so với tác dụng in vitro). Ngoài ra, dịch chiết tỏi còn cho thấy sự cảm ứng apoptosis khối u cũng như làm dừng chu kỳ tế bào, điều này có lợi cho những bệnh nhân có ung thư dạ dày.
Cistus laurifolius
Flavonoids là một trong những chất quan trọng với cơ thể con người. Chúng thường xuất hiện trong một số loại dược liệu cũng như một vài loại rau, củ, quả mà chúng ta ăn thường ngày. Các flavonoids nổi bật nhất với đặc tính chống oxy hóa và dọn dẹp các gốc tự do. Tuy nhiên, thông thường thì các flavonoids không có nhiều trong chế độ ăn uống của con người, cũng như giá thành không hề rẻ. Do đó người ta bắt đầu tập trung vào tìm kiếm các quy trình tổng hợp các flavonoids cần thiết từ nguồn các flavonoids khác rẻ tiền và sẵn có hơn.
Dịch chiết Cistus laurifolius chứa nhiều flavonoids, và nó đã được nghiên cứu rất nhiều về hoạt tính kháng khuẩn trên vi khuẩn H.pylori. Người ta đã chứng minh được rằng, trong dịch chiết Cistus laurifolius có 2 flavonoids có hoạt tính kháng khuẩn chống lại H.pylori mạnh nhất, đó là 3’-demethoxysudachitin và sudachitin. Một nghiên cứu khác cho thấy dịch chiết Cistus laurifolius trong chloroform (CHCl3) có hoạt tính kháng khuẩn chống lại H.pylori rất tốt. Theo đó, các tác giả từ nghiên cứu đề xuất rằng có thể phân lập các flavonoids từ dịch chiết loài này và sử dụng nó như một thực phẩm bổ sung trong điều trị loét dạ dày – tá tràng.
Zingiber officinale (Gừng) và Zingiber zerumbet (Gừng gió)
Zingiber officinale còn được gọi là gừng, nó được sử dụng như một gia vị, được dùng để tạo hương vị trong nhiều món ăn của người châu Á, trong đó có Việt Nam. Dịch chiết gừng cho thấy tác dụng chống ung thư trên các tế bào ung thư đại tràng bằng cách ức chế tăng trưởng và hoạt hóa quá trình apoptosis. Trong gừng có 1 hợp chất là dẫn chất của phenol, có vị cay, có nhiều hoạt tính dược lý, được gọi là 6-gingerol. Các nghiên cứu in vitro cho thấy 6-gingerol (và cả zingerone) ức chế bơm proton của tế bào thành dạ dày, do đó nó có tác dụng tương tự các thuốc PPIs và Vonoprazan (thuốc chẹn acid cạnh tranh kali), làm giảm bài tiết acid dạ dày. Ngoài ra, nó cũng cho thấy tác dụng bảo vệ chống lại loét dạ dày – tá tràng do H.pylori gây ra. Đồng thời, gừng cũng là một chất chống oxy hóa tự nhiên, chống loét dạ dày – tá tràng.
Dịch chiết gừng có độ hòa tan kém trong dịch vị, và độ hòa tan này thậm chí còn giảm sâu hơn nữa khi nó di chuyển đến ruột non, ở các vùng có pH hơi kiềm. Bất kể một phần nhỏ nào của dịch chiết, nếu tan ra sẽ được hấp thu ngay lập tức, và thực tế cũng cho thấy dịch chiết gừng có khả năng được hấp thu nhanh trong đường tiêu hóa.
Các nghiên cứu trên động vật, cụ thể là chuột, cho thấy chất zerumbone trong gừng gió có khả năng bảo vệ dạ dày chống lại loét dạ dày do ethanol. Mức liều zerumbone được sử dụng là 5-10 mg/kg cho hiệu quả tốt. Tuy nhiên, thí nghiệm mới chỉ giới hạn tác dụng của zerumbone trên chuột bị loét dạ dày mà chưa thử nghiệm trên mô hình động vật khác, do đó vần cần điều trị thêm về vấn đề này.
Camellia sinensis (các polyphenols trong trà xanh)
Ngày nay, Camellia sinensis, hay chè xanh, hoặc trà, là một trong những đồ uống được sử dụng phổ biến nhất trên thế giới, nó đặc biệt phổ biến ở Việt Nam. Một số tỉnh trồng nhiều chè xanh ở nước ta là Phú Thọ, Thái Nguyên, Vĩnh Phúc…
Dịch chiết chè xanh có tác dụng chống oxy hóa, điều hòa tăng trưởng, phát triển và apoptosis tế bào, đồng thời cải thiện hệ vi sinh vật đường ruột. Các polyphenols và epigallocatechin gallate (EGCG) có trong chè xanh ức chế biểu hiện gen của yếu tố hoại tử khối u α (TNF-α). Một số nghiên cứu cũng chỉ ra dịch chiết chè xanh có tác dụng ức chế vi khuẩn H.pylori in vivo (cần chú ý điều này). Cơ chế của hoạt tính kháng khuẩn này được cho là do dịch chiết chè xanh ức chế hoạt tính một enzyme của vi khuẩn có tên là urease, enzyme chịu trách nhiệm thủy phân urea thành amoniac và nước, amoniac sinh ra sẽ trung hòa acid dạ dày và bảo vệ vi khuẩn khỏi sự tấn công của nó. Ức chế enzyme này làm ức chế khả năng xâm nhập của vi khuẩn cũng như làm nó yếu hơn và dễ bị tấn công bởi acid dịch vị hơn.

Ficus glomerata
Năm 2008, đã có nghiên cứu chứng minh tác dụng bảo vệ chống loét dạ dày – tá tràng ở chuột của dịch chiết quả Ficus glomerata trong ethanol 50%. Dịch chiết này ức chế loét dạ dày – tá tràng phụ thuộc liều, ức chế sự peroxy hóa lipid, ngăn ngừa sự oxy hóa có thể làm tổn thương niêm mạc dạ dày và làm giảm đáng kể hoạt động của bơm proton cũng như superoxide dismutase (enzyme chịu trách nhiệm cho sản xuất ra các gốc oxy nguyên tử và hydrogen peroxide).
Curcuma longa (nghệ vàng) và Artemisia asiatica
Các dược liệu như Curcuma longa, Panax quinquefolium, Artemisia asiatica và Lonicera japonica (kim ngân) có cơ chế tác dụng chống oxy hóa và chống viêm. Hơn nữa, các dược liệu này còn có các cơ chế khác, bao gồm: Panax quinquefolium có khả năng điều hòa xuống các gen mã hóa cho các protein có vai trò chính trong viêm cấp tính (ICAM-1 và CINC-2-2 β), Curcuma longa cải thiện chất nhầy dạ dày và giảm tiết acid dạ dày…
Một nghiên cứu cho thấy thân rễ của nghệ vàng có khả năng bảo vệ trên chuột thí nghiệm chống lại viêm thực quản trào ngược (RE) acid cấp tính, nhưng với thể RE acid mạn tính thì nó không có hiệu quả. Kết hợp dược liệu này với dimethyl sulfoxide làm tăng khả năng chống oxy hóa, giảm mức độ nghiêm trọng của viêm loét thực quản. Lợi ích mà nghệ vàng đem lại cho bệnh GERD (trào ngược dạ dày – thực quản) dường như là do tác dụng chống oxy hóa và chống viêm của curcumin.
Những sản phẩm có nguồn gốc từ dược liệu đã được nêu ở trên đã cho thấy chúng là những ứng cử viên rất tiềm năng trong phòng ngừa các loét dạ dày – tá tràng.
Tương tác thuốc – thảo dược
Tương tác thuốc – thảo dược có thể được chia ra thành tương tác dược động học và tương tác dược lực học.
Dịch chiết tỏi làm giảm nồng độ các thuốc được vận chuyển bởi P-gp (P-glycoprotein: một protein vận chuyển có nhiệm vụ đào thải thuốc) như Digoxin, Doxorubicin, Rosuvastatin và Verapamil, có lẽ thông qua cơ chế cảm ứng P-gp. Tương tác của tỏi với Warfarin là tương tác được nghiên cứu nhiều nhất, mặc dù điều này chưa được xác nhận trong các thử nghiệm lâm sàng có đối chứng (randomized controlled trials). Ngoài ra, tỏi cũng có tác dụng ức chế kết tập tiểu cầu, vậy nên nó có khả năng hiệp đồng tác dụng với các thuốc chống kết tập tiểu cầu như Aspirin và Clopidogrel, thận trọng khi dùng tỏi ở những bệnh nhân bị rối loạn đông máu hoặc những người có dùng thuốc chống đông máu, chống kết tập tiểu cầu để dự phòng các biến cố tim mạch. Gừng cũng kéo dài thời gian chảy máu giống như tỏi, nó ức chế enzyme thromboxane synthetase, làm giảm thromboxane A2 (TXA2) gây ức chế kết tập tiểu cầu, nhưng điều này chưa được xác nhận trong bất cứ thử nghiệm lâm sàng nào. Ginkgo biloba (bạch quả) cũng ức chế kết tập tiểu cầu như tỏi và gừng, có thể làm tăng nguy cơ chảy máu, đặc biệt là khi phối hợp với thuốc chống đông máu hoặc thuốc chống kết tập tiểu cầu, hoặc các NSAIDs.

Panax ginseng (nhân sâm) có chứa chất có tác dụng cảm ứng enzyme CYP450 3A4 (CYP3A4) ở gan, làm tăng chuyển hóa và từ đó làm giảm hiệu lực của một số thuốc được chuyển hóa nhiều qua CYP3A4 như thuốc chẹn kênh calcium, đa số các statins điều trị rối loạn lipid máu, và một số thuốc chống trầm cảm. Panax ginseng có hoạt tính hạ đường huyết ở bệnh nhân đái tháo đường và có thể gây ra hạ đường huyết quá mức ở những bệnh nhân đái tháo đường đang điều trị ổn định bằng thuốc hạ đường huyết.
Dịch chiết trà xanh đã được chứng minh rằng nó làm tăng nồng độ Simvastatin trong máu. Nó cũng ức chế các chất vận chuyển thuốc: protein vận chuyển anion hữu cơ 1A1 (OATP1A1) và protein vận chuyển anion hữu cơ 1A2 (OATP1A2), các protein này chịu trách nhiệm vận chuyển Fluoroquinolones và nhiều thuốc chẹn β giao cảm.
Tham khảo thêm: Thuốc Pantoloc 40mg của Đức: Tác dụng, liều dùng và giá bán
Viêm loét dạ dày – tá tràng nên ăn gì?
Giữ gìn vệ sinh cá nhân tốt, ăn chín, uống sôi, không dùng chung bát đũa, đồ dùng, vật dụng phục vụ ăn uống, rửa tay bằng xà phòng trước khi ăn và sau khi đi vệ sinh.
Súp cua
Khi nhắc đến cua thì mọi người thường nghĩ đến tác dụng tăng cường canxi cho xương khớp. Tuy nhiên nếu chế biến cua theo nhiều hình thức khác nhau thì tác dụng của chúng lại chuyển hóa thêm nhiều tác dụng khác. Món súp cua là một ví dụ điển hình cho tác dụng ổn định hệ tiêu hóa, tăng cường sức đề kháng cho cơ thể.
Canh bí đao nấu với sườn
Món canh bí nấu sường có khả năng làm giảm nhẹ các triệu chứng của bệnh viêm loét dạ dày tá tràng từ đó giúp ổn định hệ tiêu hóa và phục hồi chức năng dạ dày.
Các món cá hấp
Cá có chứa nhiều chất tốt cho dạ dày như protein, axit béo, vitamin và khoáng chất. Các chất này rất cần cho cơ thể để phục hồi các tổn thương trên niêm mạc dạ dày.
Gừng pha mật ong
Khi pha nước gừng bạn chỉ cần thêm một thìa mật ong và để thưởng thức. Gừng pha mật ong vừa có thể giúp bạn giảm các cơn đau dạ dày vừa có thể nhanh liền vết loét.
Bệnh nhân Viêm loét dạ dày nên kiêng gì?
Hạn chế tiêu thụ đồ uống có cồn (rượu bia), không hút thuốc lá.
Hạn chế sử dụng các chất hoặc thuốc có nguy cơ gây loét dạ dày – tá tràng, chỉ sử dụng khi thật sự cần thiết và có đơn của bác sĩ (với các thuốc kê đơn).
Về việc sử dụng các thuốc NSAIDs: NSAIDs là một trong những nhóm thuốc bị lạm dụng sử dụng nhiều nhất. Nhiều thuốc trong nhóm này là thuốc không kê đơn (OTC) nên bệnh nhân lại càng dễ lạm dụng thuốc. Sử dụng NSAIDs cần tuân theo những chỉ dẫn dưới đây:
- Tránh sử dụng NSAIDs kéo dài và không cần thiết.
- Sử dụng NSAIDs liều thấp nhất có hiệu quả trong thời gian ngắn nhất có thể. Nếu cần có thể ưu tiên sử dụng thuốc ức chế chọn lọc COX-2 (khi bệnh nhân không có yếu tố nguy cơ tim mạch).
- Cân nhắc điều trị dự phòng cho bệnh nhân sử dụng NSAIDs (ưu tiên các PPIs).
Tài liệu tham khảo
Mechu Narayanan, MD, Kavya M. Reddy, MD, Elizabeth Marsicano, MD, Peptic Ulcer Disease and Helicobacter pylori infection,
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6140150/
Lucija Kuna, Jelena Jakab, Robert Smolic, Nikola Raguz-Lucic, Aleksandar Vcev, and Martina Smolic, Peptic Ulcer Disease: A Brief Review of Conventional Therapy and Herbal Treatment Options,
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6406303/
Talia F. Malik; Karthik Gnanapandithan; Kevin Singh, Peptic Ulcer Disease.
https://www.ncbi.nlm.nih.gov/books/NBK534792/
Bài viết này Heal central xin gửi tới các bạn đọc tất cả các thông tin liên quan đến bệnh loét dạ dày-tá tràng, một căn bệnh phổ biến ở mọi lứa tuổi hiện nay.