Hội chứng Raynaud là gì?
Hội chứng Raynaud hay hiện tượng Raynaud (Raynaud phenomenon) là một dạng bệnh lý đặc trưng bởi sự co mạch thường xuyên và đều đặn ở các ngón tay và ngón chân, thường xảy ra khi stress hoặc gặp lạnh. Hiện tượng này được đặt tên theo Maurice Raynaud, một sinh viên y khoa, người đầu tiên mô tả hiện tượng này năm 1862 “co thắt mạch máu ở đầu [ngón tay hoặc ngón chân], đối xứng, đặc trưng bởi xanh xao, tím tái, đỏ ửng và cảm giác căng thẳng, có thể gây đau đớn.”
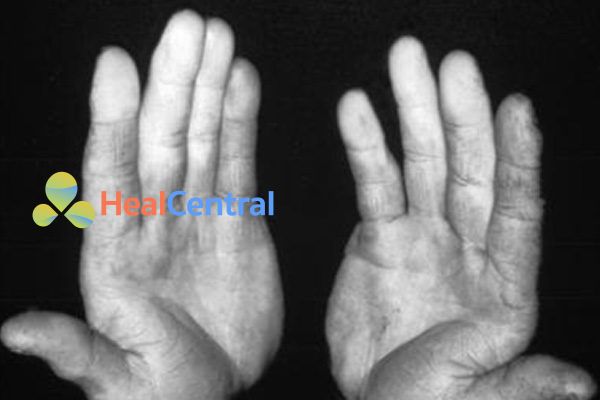
Phân loại
Người ta chia hiện tượng Raynaud ra làm 2 loại: nguyên phát và thứ phát.
Hiện tượng Raynaud thứ phát cần được phân biệt với hiện tượng Raynaud nguyên phát (Bệnh Raynaud). Chúng là những rối loạn riêng biệt có chung một tên. Bệnh Raynaud đặc trưng bởi sự xuất hiện của co thắt mạch máu đơn thuần, không liên quan đến các bệnh khác. Hiện tượng Raynaud thứ phát là một cách gọi được sử dụng khi co thắt mạch máu có liên quan đến một bệnh khác, phổ biến nhất là một bệnh tự miễn.
Tiêu chuẩn chẩn đoán cho hiện tượng Raynaud nguyên phát bao gồm:
- Bệnh được kích hoạt khi stress hoặc tiếp xúc với lạnh.
- Đối xứng hai bên.
- Không có hoại tử.
- Không có nguyên nhân tiềm ẩn được phát hiện.
- Kết quả nội soi mao mạch bình thường.
- Kết quả xét nghiệm viêm bình thường.
- Không có các yếu tố kháng nhân.
Phụ nữ trẻ có hiện tượng Raynaud đơn độc trong hơn 2 năm và không phát triển bất kỳ triệu chứng bổ sung nào có nguy cơ phát triển bệnh tự miễn thấp. Tuy nhiên điều tương tự không chắc đúng với bệnh nhân lớn tuổi và nam giới có hiện tượng Raynaud, vì các triệu chứng vận mạch có thể xảy ra trước bệnh hệ thống tới 20 năm. Trong một số nghiên cứu, 46-81% bệnh nhân bị ảnh hưởng có hiện tượng Raynaud thứ phát.
Mặc dù hiện tượng Raynaud đã được mô tả với nhiều bệnh tự miễn khác nhau, nhưng mối liên quan phổ biến nhất là với xơ cứng hệ thống tiến triển (90% những người bị xơ cứng bì) và bệnh mô liên kết hỗn hợp (tỷ lệ lưu hành 85%). Hiện tượng Raynaud cũng đã được mô tả với các bệnh đa dạng như lupus ban đỏ hệ thống và các rối loạn khác không được phân loại tự miễn, bao gồm tổn thương do lạnh, tổn thương do chấn động, phơi nhiễm với PVC (polyvinyl chloride) và cryoglobulin huyết.
Nguyên nhân
Nguyên nhân của hiện tượng Raynaud nguyên phát vẫn chưa rõ. Ascherman và các cộng sự đề xuất một nguyên nhân tự miễn, với cytokeratin 10 (K10) là tự kháng nguyên. Nghiên cứu của họ trên chuột cho thấy các kháng thể chống K10 có thể gây trung gian thiếu máu cục bộ tương tự như đã thấy trong hiện tượng Raynaud.
Các nguyên nhân có thể gây ra hiện tượng Raynaud thứ phát có thể được chia thành nhiều nhóm lớn, bao gồm:
- Yếu tố nghề nghiệp.
- Yếu tố huyết học.
- Bệnh mạch máu dạng tự miễn.
- Thuốc (ví dụ: cisplatin, bleomycin, các thuốc chẹn β-adrenergic).
- Các hội chứng khác như bệnh Fabri, u tế bào ưa crom, ung thư biểu mô phổi, bệnh to đầu chi, hội chứng ống cổ tay và phù niêm.
Dịch tễ học
Một nghiên cứu kéo dài 7 năm về hiện tượng Raynaud trên người da trắng ở Hoa Kỳ cho thấy tỉ lệ lưu hành cơ bản là 11% ở phụ nữ và 8% ở nam giới và tỉ lệ mắc hàng năm là 2.2% ở phụ nữ và 1.5% ở nam giới. Trên thế giới, tỉ lệ hiện tượng Raynaud nguyên phát khác nhau giữa các nhóm dân cư khác nhau, từ 4.9-20.1% ở phụ nữ đến 3.8-13.5% ở nam giới (trung bình ở nữ nhiều hơn ở nam). Ở Hoa Kỳ, tỉ lệ hiện tượng Raynaud thứ phát phụ thuộc vào rối loạn tiềm ẩn.
Hiện tượng Raynaud nguyên phát không có thiên hướng chủng tộc. Tỉ lệ hiện tượng Raynaud thứ phát xấp xỉ với tỉ lệ chủng tộc của bệnh tiềm ẩn (nếu có).
Tiên lượng
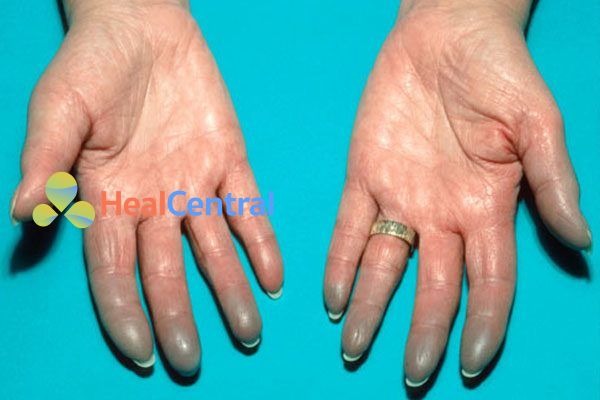
Tiên lượng ở bệnh nhân có hiện tượng Raynaud nguyên phát thường rất tốt, không có tử vong và ít mắc bệnh. Tuy nhiên, trong một số trường hợp rất hiếm, thiếu máu cục có thể dẫn đến hoại tử.
Tuy nhiên, một nghiên cứu trên 830 người tham gia đoàn hệ Nghiên cứu Tim Charleston đã xác định mối quan hệ tiềm ẩn đáng kể giữa hiện tượng Raynaud và tỉ lệ tử vong do mọi nguyên nhân, đặc biệt là ở những người cao tuổi. Ngoài ra, ở người da trắng, sự hiện diện của hiện tượng Raynaud có liên quan đến nguy cơ tử vong cao gấp 1.6 lần liên quan đến các bệnh tim mạch.
Trong một nghiên cứu được thực hiện bởi Mueller và các cộng sự trên 2958 bệnh nhân liên tiếp mới có hiện tượng Raynaud mà không có bệnh mô liên kết đã biết trước đó, tỉ lệ sống sót trong thời gian theo dõi trung bình là 9.3 năm, kém hơn so với mức chuẩn trong dân số (log-rank test, P < 0.0001). Tỉ lệ tử vong ở nam cao hơn nữ (P < 0.0001). Ở phụ nữ, sự hiện diện của mao mạch nếp móng bất thường, kháng thể kháng nhân và kháng thể anti-Scl-70 có liên quan đến tỉ lệ tử vong do mọi nguyên nhân.
Tiên lượng cho bệnh nhân có hiện tượng Raynaud thứ phát phụ thuộc vào bệnh tiềm ẩn của họ.
Giáo dục bệnh nhân
Bệnh nhân nên tránh các yếu tố nguy cơ có thể làm nặng hơn tình trạng bệnh, đặc biệt là tránh tiếp xúc với lạnh. Đồng thời họ cũng không nên hút thuốc.
Nếu loét phát triển, bệnh nhân cần giữ chúng vô trùng và điều trị tích cực bất kì bệnh nhiễm trùng nào có thể xảy ra. Tất cả điều này nên được thực hiện dưới sự giám sát của bác sĩ.
Tiền sử
Bệnh nhân có hiện tượng Raynaud báo cáo các cơn co thắt do kích thích bởi nhiệt độ lạnh hoặc stress. Chúng thường ảnh hưởng đến ngón tay và ngón chân, hiếm khi ảnh hưởng đến mũi, tai, núm vú hoặc môi.
Có thể tê cóng và đau ở khu vực bị ảnh hưởng. Các khu vực bị ảnh hưởng cũng cho thấy sự thay đổi màu sắc: xanh xao, tím tái và đỏ (sung huyết). Sự thay đổi màu sắc thường theo thứ tự được ghi như trên, nhưng không phải lúc nào cũng vậy. Những thay đổi này thường có thể đảo ngược nhưng một vài trường hợp nghiêm trọng có thể dẫn đến thiếu máu cục bộ và loét.
Bất kỳ tiền sử của các triệu chứng liên quan nên làm tăng nghi ngờ về một rối loạn tiềm ẩn. Tiền sử về các triệu chứng vận mạch khác như đau nửa đầu có thể hữu ích.
Tồn tại tiền sử chấn thương hoặc tê cóng, vì điều này có thể khiến các chi liên quan dễ bị tổn thương do co thắt mạch máu. Tồn tại các tiền sử nghề nghiệp sau cũng cần xem xét:
- Sử dụng thường xuyên các công cụ rung như búa khoan và máy chà nhám.
- Phơi nhiễm công nghiệp với polyvinyl chloride (PVC).
- Công việc trong phòng thí nghiệm tiếp xúc với các dung môi hữu cơ như xylene, toluene, acetone hoặc dung môi chứa chlor.
Các rối loạn tự miễn liên quan đến hiện tượng Raynaud thứ phát:
- Xơ cứng hệ thống tiến triển (xơ cứng bì) bao gồm lan tỏa và hạn chế.
- Lupus ban đỏ hệ thống.
- Bệnh mô liên kết hỗn hợp (và các hội chứng chồng chéo khác).
- Viêm bì cơ và viêm đa cơ.
- Viêm khớp dạng thấp.
- Hội chứng Sjögren.
- Viêm mạch.
- Tăng huyết áp phổi nguyên phát.
Các hội chứng nhiễm trùng liên quan đến hiện tượng Raynaud thứ phát:
- Viêm gan B và C (đặc biệt liên quan đến cryoglobulin huyết type 3 hoặc hỗn hợp).
- Nhiễm trùng Mycoplasma (với agglutinins lạnh).
Các hội chứng thuộc khối u liên quan đến hiện tượng Raynaud thứ phát:
- Lymphoma.
- Bệnh bạch cầu.
- U tủy xương.
- Bệnh tăng globulin đại phân tử Waldenström.
- Bệnh đa hồng cầu.
- Cryoglobulin huyết type 1 hoặc đơn dòng.
- Ung thư biểu mô phổi.
- Các rối loạn cận ung thư khác.
Các vấn đề môi trường liên quan đến hiện tượng Raynaud:
- Tổn thương do chấn động.
- Phơi nhiễm polyvinyl chloride (PVC).
- Tê cóng.
- Phơi nhiễm arsen.
- Phơi nhiễm chì.
- Phơi nhiễm dung môi hữu cơ (xylene, toluene, acetone, dung môi chứa chlor).
Các hội chứng chuyển hóa / nội tiết liên quan đến hiện tượng Raynaud thứ phát:
- To đầu chi.
- Phù niêm.
- Đái tháo đường.
- U tủy thượng thận.
- Bệnh Fabry.
Các hội chứng huyết học liên quan đến hiện tượng Raynaud thứ phát:
- Hemoglobin niệu bộc phát ban đêm.
- Đa hồng cầu.
- Cryofibrinogen huyết.
Những thuốc liên quan đến hiện tượng Raynaud:
- Thuốc tránh thai đường uống.
- Các alkaloid cựa gà (ergot alkaloids).
- Bromocriptine.
- Thuốc chẹn β-adrenergic.
- Thuốc chống ung thư (các vinca alkaloids từ cây dừa cạn, bleomycin, cisplatin).
- Cyclosporine.
- α- interferon.
- Methylphenidate.
Kiểm tra thể chất
Kiểm tra cẩn thận các ngón nếu nghi ngờ hiện tượng Raynaud nguyên phát hoặc thứ phát. Quan sát hiện tượng xơ cứng, calci hóa hoặc loét ngón.
Kiểm tra mao mạch nếp móng dưới độ phóng đại từ kính hiển vi soi nổi hoặc kính soi đáy mắt giúp chẩn đoán các rối loạn tự miễn tiềm ẩn. Bất thường thường xuất hiện ở những bệnh nhân bị xơ cứng bì sớm. Các mô hình thông thường của các vòng mao mạch thường được thay thế bằng các vòng lớn bất thường, xen kẽ với các khu vực không có mao mạch.
Đánh giá bất kì dấu hiệu hoặc triệu chứng của các hội chứng khác liên quan đến hiện tượng Raynaud thứ cấp như:
- Đau xương: Có thể gợi ý đến một hội chứng cận ung thư liên quan đến hội chứng máu quá đặc.
- Sự có mặt của viêm thận, ban đỏ ở má và viêm khớp gợi ý đến lupus ban đỏ hệ thống.
- Tím tái dai dẳng hoặc mô ngoại biên hoại tử gợi ý một rối loạn tiềm ẩn hoặc thiếu máu cục bộ vĩnh viễn.
- Những mảng xanh tím dạng lưới gợi ý một rối loạn tự miễn hoặc đông máu bất thường.
- Hội chứng ống cổ tay có liên quan đến sự gia tăng tần số xuất hiện hiện tượng Raynaud.
Các xét nghiệm

Các xét nghiệm dưới đây có thể được xem xét ở những bệnh nhân có hiện tượng Raynaud:
- Số lượng tế bào máu hoàn chỉnh: Đánh giá các rối loạn đa hồng cầu, các khối u ác tính tiềm ẩn hoặc các rối loạn tự miễn.
- Urea nitrogen máu: Đánh giá tình trạng suy thận hoặc mất nước.
- Creatinine: Đánh giá tình trạng suy thận.
- Thời gian prothrombin: Theo dõi bất kì bằng chứng nào về rối loạn chức năng gan.
- Thời gian thromboplastin từng phần hoạt hóa: Quan sát bất kỳ bằng chứng nào về rối loạn kháng thể kháng phospholipid hoặc rối loạn chức năng gan.
- Glucose huyết thanh: Đánh giá đái tháo đường.
- Hormon kích thích tuyến giáp (TSH): Kiểm tra các rối loạn tuyến giáp.
Các xét nghiệm tùy chọn:
- Kháng thể kháng nhân: Có thể dương tính trong các rối loạn tự miễn và thu được ở những bệnh nhân có các đặc điểm của các rối loạn này.
- Độ nhớt huyết thanh: Tăng trong các hội chứng tăng độ nhớt máu như paraprotein huyết.
- Creatine kinase huyết thanh: Tăng trong các tổn thương cơ như viêm đa cơ và viêm bì cơ.
- Yếu tố thấp khớp: Có thể tăng trong viêm khớp dạng thấp, các rối loạn tự miễn khác và một số dạng cryoglobulin huyết (protein đơn dòng trong đa u tủy xương và tăng globulin đại phân tử Waldenström có tăng tần số hoạt động của yếu tố thấp khớp).
- Kết quả dương tính với nhiễm viêm gan B hoặc C ở nhiều bệnh nhân bị cryoglobulin huyết.
- Agglutinins lạnh: Hiện diện trong nhiễm Mycoplasma và lymphoma.
- Kiểm tra kim loại nặng: Đánh giá đau thần kinh do ngộ độc.
- Hormon tăng trưởng (GH): Đánh giá bệnh to đầu chi.
- Xét nghiệm metanephrine huyết tương hoặc thu thập nước tiểu 24 giờ đối với catecholamine và metanephrine: Đánh giá u tủy thượng thận.
- Phosphatase kiềm bạch cầu: Đánh giá bệnh bạch cầu ở những bệnh nhân thích hợp.
- Nghiên cứu kháng thể kháng phospholipid: Bao gồm các nghiên cứu pha loãng nọc rắn lục Russel, kháng thể kháng cardiolipin và kháng thể kháng β-1-glycoprotein-2.
- Protein huyết thanh và điện di nước tiểu: Đánh giá paraprotein huyết.
- Xét nghiệm tế bào dòng chảy hoặc ly giải huyết thanh acid hóa (Ham): Đánh giá hemoglobulin niệu bộc phát ban đêm.
Smitaman và các đồng nghiệp báo cáo rằng chụp cộng hưởng từ (MRI) quét bàn chân của bệnh nhân có hiện tượng Raynaud đã chứng minh mô hình phù tủy xương đốt ngón tiến triển từ xa đến gần. Họ gợi ý phát hiện này có thể cho phép chẩn đoán và điều trị sớm các rối loạn thấp khớp có thể liên quan đến hiện tượng Raynaud.
Hiện tượng Raynaud nội tạng có thể tồn tại ở những bệnh nhân xơ cứng hệ thống. Sử dụng MRI tim, Quarta và các cộng sự đã chứng minh sự hiện diện của thiếu máu cục bộ cơ tim do lạnh ở bệnh nhân xơ cứng hệ thống và có hiện tượng Raynaud thứ phát, và cho thấy rằng điều trị bằng iloprost có thể làm giảm các ảnh hưởng của hiện tượng Raynaud lên tim.
Điều trị
Các biện pháp chung điều trị hiện tượng Raynaud bao gồm giáo dục, làm ấm phần cơ thể bị ảnh hưởng và ngừng sử dụng các tác nhân gây co mạch như nicotine. Một số phương pháp điều trị dược lý đã được nghiên cứu, nhưng không phương pháp nào có thể chữa khỏi và chúng không được chấp thuận cho chỉ định này ở Hoa Kỳ. Trong một nghiên cứu quốc tế trên bệnh nhân có hiện tượng Raynaud tự báo cáo, 82% báo cáo rằng ít nhất một loại thuốc đang sử dụng có dung nạp, nhưng chỉ 16% báo cáo rằng ít nhất một loại thuốc đang sử dụng có hiệu quả.
Với hiện tượng Raynaud nguyên phát, điều trị đầu tay bao gồm thay đổi lối sống, như tránh các yếu tố làm khởi phát bệnh và sử dụng găng tay. Nếu những cách này không hiệu quả, bệnh nhân có thể được xem xét điều trị bằng thuốc chẹn kênh calci. Thường sử dụng nifedipine. Nitroglycerin tại chỗ (1% hoặc 2%) có thể có tác dụng nếu dùng tại chỗ.
Điều trị cho hiện tượng Raynaud thứ phát phải được điều chỉnh theo rối loạn tiềm ẩn. Nếu rối loạn có liên quan đến nghề nghiệp hoặc phơi nhiễm chất độc, bệnh nhân nên tránh môi trường đó.
Bệnh nhân mắc hội chứng tăng độ nhớt máu và cryoglobulin huyết có cải thiện với các phương pháp điều trị làm giảm độ nhớt và cải thiện tính lưu biến của máu (ví dụ: lọc huyết tương). Không may, bệnh nhân có hiện tượng Raynaud liên quan đến rối loạn tự miễn thường không đáp ứng tốt với điều trị. Viêm gan B, viêm gan C hoặc nhiễm trùng Mycoplasma cần được điều trị nếu có.
Bệnh nhân có hiện tượng Raynaud thứ phát cũng nên sử dụng các biện pháp thay đổi lối sống. Tuy nhiên, những bệnh nhân này có nhiều khả năng cần điều trị dược lý hơn so với những bệnh nhân có hiện tượng Raynaud nguyên phát.
Các lựa chọn dược lý cho hiện tượng Raynaud thứ phát bao gồm thuốc chẹn kênh calci và các chất tương tự prostacyclin. Các tác nhân khác có thể được xem xét. Tuy nhiên, trong một phân tích gộp về các can thiệp vào hiện tượng Raynaud thứ phát của Huisstede và các cộng sự, thiếu các bằng chứng vững chắc cho các liệu pháp khác ngoài thuốc chẹn kênh calci và chất tương tự prostacyclin iloprost.
Liệu pháp phi dược lý
Điều trị không dùng thuốc có thể là đủ cho các trường hợp nhẹ của hiện tượng Raynaud nguyên phát. Những liệu pháp này có thể bao gồm:
- Tránh các yếu tố môi trường gây khởi phát bệnh, như tiếp xúc trực tiếp với thực phẩm đông lạnh hoặc đồ uống lạnh.
- Cách nhiệt chống lạnh và làm ấm cục bộ, bao gồm găng tay, tất dày hoặc các thiết bị làm ấm sử dụng điện hoặc hóa chất.
- Ngừng thuốc có thể gây co thắt mạch máu.
- Ngừng hút thuốc.
Liệu pháp laser có thể làm các đợt khởi phát ít thường xuyên hơn và ít nghiêm trọng hơn. Tuy nhiên, cần nghiên cứu nhiều hơn về liệu pháp này.
Các nghiên cứu về châm cứu bị hạn chế, nhưng đã cho thấy một số lợi ích. Phản hồi sinh học và sự hồi phục cho thấy không có sự khác biệt về tần suất hoặc mức độ nghiêm trọng các đợt khởi phát.
Sử dụng các động tác vật lý để giảm bớt các đợt khởi phát cấp tính liên quan đến bàn tay đã được đề xuất. Trong cái gọi là động tác kiểu cối xay gió, bệnh nhân xoay cánh tay về phía sau lưng, chuyển động tương tự người ném bóng mềm, lực ly tâm sẽ giúp tăng cường lưu lượng máu đến các động mạch ở xa. Gần đây hơn, động tác “Frisbee” đã được đề xuất cho những người không có khả năng hoặc khó thực hiện động tác cối xay gió. Thao tác này bắt đầu với cẳng tay uốn cong ở góc 90 độ và xoay bắt chéo phía trong ngực. Sau đó, bệnh nhân xoay cẳng tay về phía sau thật nhanh, trong khi vẫn duy trì độ mở ngón tay, và lặp lại các động tác này.
Liệu pháp dược lý
Thuốc chẹn kênh calci là nhóm thuốc được sử dụng rộng rãi nhất để điều trị hội chứng Raynaud, đặc biệt là dẫn chất dihydropyridine (ví dụ: nifedipine, nicardipine) – những thuốc giãn mạch mạnh nhất. Nifedipine là lựa chọn đầu tiên theo thông lệ. Liều thông thường là 30-120 mg với công thức giải phóng kéo dài 1 lần/ngày. Bắt đầu với liều thấp nhất và chuẩn độ liều lên nếu có dung nạp thuốc. Nếu xảy ra tác dụng phụ, giảm liều hoặc sử dụng thuốc khác, như nicardipine, hoặc thuốc chẹn kênh calci nhóm non-dihydropyridine như diltiazem.
Bệnh nhân nên kiểm tra huyết áp thường xuyên. Điều này có thể giúp đánh giá hiệu quả của quản lý trị liệu.
Các loại thuốc khác đã được nghiên cứu trong hiện tượng Raynaud bao gồm:
- Nitroglycerin tại chỗ (1% hoặc 2%).
- Iloprost (chất tương tự prosstacyclin).
- Các chất ức chế tái thu hồi serotonin chọn lọc (SSRI).
- Các chất ức chế enzyme phosphodiesterase-5 (PDE-5) (sildenafil, tadalafil, vardenafil).
- Losartan.
- Bosentan (chất đối kháng thụ thể endothelin) – Thuốc mồ côi để điều trị loét ngón mới ở bệnh nhân xơ cứng hệ thống.
- Độc tố Botulinum.
- N-acetylcystein: Ở bệnh nhân xơ cứng hệ thống và loét ngón.
Nitroglycerin tại chỗ (1% hoặc 2%) đã được đã được chứng minh đem lại lợi ích nếu sử dụng cục bộ. Tác dụng phụ bao gồm đau đầu và chóng mặt.
Cải thiện hiện tượng Raynaud đã được báo cáo ở những bệnh nhân được điều trị bằng SSRI như fluoxetine, sertraline và escitalopram. Tuy nhiên, sự trầm trọng hơn cũng đã được báo cáo khi điều trị bằng SSRI.
Điều trị bằng thuốc kháng tiểu cầu đã được thử nhưng chưa được chứng minh tính hiệu quả. Thuốc chống đông máu không được chỉ định, trừ những trường hợp hiếm gặp thiếu máu cục bộ ngón tiến triển nhanh.
Một thử nghiệm đối chứng ngẫu nhiên của Gliddon và các cộng sự cho thấy không có sự khác biệt đáng kể về tần suất tấn công hoặc mức độ nghiêm trọng giữa thuốc ức chế men chuyển angiotensin quinapril và giả dược.
Điều trị thiếu máu cục bộ ngón nguy kịch
Thiếu máu cục bộ ngón nguy kịch có nhiều khả năng xảy ra trong hiện tượng Raynaud thứ phát, đòi hỏi sự quản lý tích cực. Bệnh nhân cần phải nhập viện. Nhiệt độ ấm và nghỉ ngơi tại giường giúp giảm chấn thương và kiểm soát cơn đau. Lidocaine hoặc bupivacaine tại chỗ ở gốc các ngón liên quan làm giảm kích thích giao cảm đầu vào, giảm đau do thiếu máu cục bộ và cải thiện lưu lượng máu.
Ở những bệnh nhân thiếu máu cục bộ tiến triển nhanh, liệu pháp chống đông có thể cần thiết. Không có nghiên cứu về việc sử dụng heparin. Có thể sử dụng iloprost, alprostadil hoặc epoprostenol tĩnh mạch nếu liệu pháp chống đông thất bại hoặc tình trạng thiếu máu cục bộ nhanh chóng xấu đi. Thất bại của tất cả các liệu pháp này có thể đảm bảo can thiệp phẫu thuật với cắt hạch giao cảm ngón ở xa và tái thiết động mạch.
Khi đang tiến hành điều trị, cần xem xét thêm tình trạng viêm mạch, huyết khối và xơ vữa động mạch.
Tham vấn
Thông thường, hiện tượng Raynaud nguyên phát không cần tham khảo ý kiến bác sĩ. Hiện tượng Raynaud thứ phát có thể cần tham khảo ý kiến bác sĩ thấp khớp hoặc bác sĩ huyết học để phác họa các hội chứng liên quan.
Các tổn thương cố định (không đảo ngược) không phải là hiện tượng Raynaud. Những bệnh nhân này có thể được yêu cầu chuyển đến bác sĩ thấp khớp, bác sĩ phẫu thuật mạch máu, bác sĩ chỉnh hình hoặc các chuyên gia khác.
Chế độ ăn
Dầu cá chứa acid béo omega-3 có thể có lợi ở một số bệnh nhân mắc hiện tượng Raynaud nguyên phát. Tuy nhiên điều này chưa được xác nhận trong các nghiên cứu chất lượng cao. Một nghiên cứu duy nhất cho thấy cải thiện khả năng chịu lạnh và trì hoãn khởi phát co thắt mạch máu ở 5 trong số 11 bệnh nhân có hiện tượng Raynaud nguyên phát, với liều 12 viên/ngày. Bổ sung chất chống oxy hóa chưa được chứng minh là có thể cải thiện tình trạng lâm sàng.
Thuốc điều trị
Nhiều thuốc trong các nhóm khác nhau đã được nghiên cứu để sử dụng trong hội chứng Raynaud. Không có thuốc nào hiện đang được phê duyệt cho chỉ định này bởi Cục Quản lý Thực phẩm và Dược phẩm Hoa Kỳ (FDA).
Các loại thuốc có bằng chứng lợi ích rõ ràng được thể hiện qua các thử nghiệm đối chứng ngẫu nhiên bao gồm thuốc chẹn kênh calci và thuốc giãn mạch iloprost. Các thuốc khác được sử dụng trong điều trị hiện tượng Raynaud bao gồm:
- Nitroglycerin tại chỗ.
- Thuốc ức chế tái thu hồi serotonin chọn lọc (SSRI) fluoxetine.
- Thuốc ức chế PDE-5.
- Chất đối kháng thụ thể endothelin bosentan.
- Thuốc chẹn thụ thể angiotensin (ARBs) losartan.
Thuốc chẹn kênh calci
Các thuốc này được sử dụng để giãn mạch và có thể có tác dụng kháng tiểu cầu. Thuốc chẹn kênh calci nhóm dihydropyridine giãn mạch mạnh và là điều trị đầu tay sau liệu pháp không dùng thuốc. Trong số các dihydropyridine, nifedipine đã được nghiên cứu rộng rãi. Tuy nhiên, felodipine, amlodipine và isradipine dường như cũng có hiệu quả tương đương.
Nifedipine (Adalat, Procardia, Nifediac CC, Nifedical XL)
Đối với hiện tượng Raynaud, dạng giải phóng kéo dài của nifedipine được sử dụng nhiều nhất. Nên bắt đầu điều trị từ liều thấp nhất có sẵn và chuẩn độ liều trở lên khi dung nạp thuốc, mục tiêu là làm giảm tần suất và / hoặc mức độ nghiêm trọng trong các đợt tấn công của hiện tượng Raynaud.
Nicardipine (Cardene, Cardene SR)
Bắt đầu với liều thấp nhất có sẵn. Chế phẩm giải phóng kéo dài được ưa thích.
Prostaglandins
Các thuốc trong nhóm này có tác dụng giãn mạch mạnh.
Iloprost (Ventavis)
Iloprost là một chất tương tự prostacyclin (prostaglandin I2 [PGI2]) tổng hợp làm giãn các động mạch hệ thống và động mạch phổi. Nó được phê duyệt trong tăng huyết áp động mạch phổi, nhưng đã được chứng minh có hiệu quả trong hội chứng Raynaud thứ phát, dùng đường uống hoặc tĩnh mạch.
Epoprostenol (Flolan, Veletri)
Epoprostenol là một chất tương tự PGI2 có đặc tính giãn mạch mạnh, khởi phát tác dụng ngay lập tức và thời gian bán hủy (t1/2) khoảng 5 phút. Ngoài giãn mạch, nó cũng ức chế sự kết tập tiểu cầu và đóng vai trò ức chế tăng sinh cơ trơn.
Alprostadil (Prostin VR)
Alprostadil (Prostaglandin E1) được sử dụng chủ yếu để giữ độ mở của ống động mạch nhưng cũng có tác dụng giãn mạch phổi nhẹ. Nó được báo cáo ức chế hoạt động của đại thực bào, hóa ứng động của bạch cầu trung tính, giải phóng các gốc oxy và enzyme lysosome. Nó ảnh hưởng đến đông máu bằng cách ức chế kết tập tiểu cầu và có thể bằng cách ức chế hoạt hóa yếu tố X. Nó có thể thúc đẩy quá trình tiêu sợi huyết bằng cách kích thích sản xuất chất hoạt hóa plasminogen mô. Nó đã được chứng minh có hiệu quả trong hội chứng Raynaud thứ phát.
Nitrate điều trị đau thắt ngực
Nitroglycerin tại chỗ được sử dụng trong hiện tượng Raynaud cho tác dụng giãn mạch cục bộ của nó.
Thuốc ức chế PDE-5
PDE là một nhóm enzyme phức tạp giúp điều chỉnh chặt chẽ sự thoái hóa của chu kì nucleotide nội bào. Đáp ứng nội bào với cả NO và prostacyclin được điều hòa bởi các nucleotide cGMP và cAMP tương ứng. Vì vậy, bằng cách củng cố tác dụng giãn mạch của cả NO và prostacyclin, những thuốc này có thể hữu ích trong điều trị hiện tượng Raynaud.
Sildenafil (Revatio)
Các nghiên cứu về sildenafil trên hiện tượng Raynaud đã sử dụng liều từ 25 mg 3 lần/ngày đến 50 mg 2 lần/ngày.
Tadalafil (Adcirca)
Các nghiên cứu về tadalafil trên hiện tượng Raynaud đã sử dụng liều từ 20 mg/ngày đến 20 mg 3 lần/tuần. Bệnh nhân suy thận hoặc gan có thể cẩn chỉnh liều.
Vardenafil (Levitra, Staxyn ODT)
Vardenafil được sử dụng với liều 10 mg 2 lần/ngày cho hiện tượng Raynaud.
Thuốc chống trầm cảm SSRI
Các SSRI không có bằng chứng nhất quán cho thấy lợi ích duy trì trong hiện tượng Raynaud, nhưng chúng có thể được chọn nếu thuốc chẹn kênh calci hoặc chất tương tự prostacyclin gây ra tác dụng phụ huyết động. Tuy nhiên, một số trường hợp được báo cáo mô tả sự trầm trọng của hội chứng Raynaud sau khi bắt đầu điều trị bằng SSRI.
Fluoxetine (Prozac)
Fluoxetine có tác dụng ức chế tái thu hồi chọn lọc serotonin tiền synap và không có tác dụng tái thu hồi noradrenaline hoặc dopamine. Liều 20 mg/ngày đã được sử dụng trong điều trị hiện tượng Raynaud, và kết quả trên hiện tượng Raynaud nguyên phát là tốt hơn.
Sertraline (Zoloft)
Sertraline có tác dụng ức chế tái thu hồi chọn lọc serotonin tiền synap và không có tác dụng tái thu hồi noradrenaline hoặc dopamine.
Citalopram (Celexa)
Citalopram tăng cường hoạt động của serotonin thông qua ức chế tái thu hồi chọn lọc ở màng tế bào thần kinh. Không có so sánh trực tiếp giữa các SSRI, tuy nhiên, trên cơ sở chuyển hóa và các tác dụng phụ, citalopram là SSRI được lựa chọn cho bệnh nhân chấn thương đầu.
Escitalopram (Lexapro)
Escitalopram là một SSRI và là đồng phân S của citalopram. Cơ chế hoạt động của nó là ức chế hoạt động serotonergic trong hệ thần kinh trung ương do ức chế tái thu hồi serotonin trong tế bào thần kinh trung ương. Khởi phát tác dụng chống trầm cảm sau 1-2 tuần – sớm hơn so với các thuốc chống trầm cảm khác.
Chất đối kháng thụ thể endothelin
Các thuốc này ức chế co thắt mạch máu và làm giảm huyết áp bằng liên kết cạnh tranh với thụ thể endothelin-1 (ET-1) ETA và ETB trong nội mô và cơ trơn mạch máu.
Bosentan (Tracleer)
Bosentan được phê duyệt cho sử dụng trong điều trị tăng huyết áp động mạch phổi, nhưng đã được sử dụng ngoài nhãn (off-label) ở những bệnh nhân mắc hiện tượng Raynaud nặng không đáp ứng với các phương pháp điều trị khác. Bosentan được chấp thuận tại Vương quốc Anh để ngăn ngừa loét ngón mới ở những bệnh nhân xơ cứng hệ thống.
ARBs
Các thuốc này có tác dụng giãn mạch và ngoài ra còn có các tác dụng chống xơ hóa và chống viêm.
Losartan (Cozaar)
Losartan là một thuốc chẹn thụ thể angiotensin II ức chế co mạch và ức chế bài tiết aldosterone. Điều trị trong thời gian ngắn với liều 50 mg/ngày cho thấy có mang lại lợi ích, và kết quả ở những bệnh nhân xơ cứng hệ thống tốt hơn so với những bệnh nhân bị hiện tượng Raynaud nguyên phát.
Candesartan (Atacand)
Candesartan là một thuốc chẹn thụ thể angiotensin II có tác dụng tương tự losartan. Ngoài ra, candesartan không ảnh hưởng đến giáng hóa bradykinin nên ít gây ra ho và phù mạch.
Các thuốc khác trong nhóm: Eprosartan (Teveten), Irbesartan (Avapro), Olmesartan (Benicar), Valsartan (Diovan).
Thuốc gây tê cục bộ
Thuốc gây tê cục bộ được sử dụng để giảm đau tại chỗ. Xâm nhập cục bộ của lidocaine hoặc bupivacaine vào gốc các ngón liên quan làm giảm tín hiệu giao cảm, giảm đau do thiếu máu cục bộ và cải thiện lưu lượng máu.
Lidocaine (Xylocaine)
Lidocaine là một thuốc gây tê cục bộ có cấu trúc amide. Nó ức chế sự khử cực các tế bào thần kinh cảm giác type C bằng cách chẹn các kênh natri.
Bupivacaine (Marcaine)
Bupivacaine làm giảm tính thấm màng tế bào thần kinh với các ion Na+. Điều này dẫn đến ức chế sự khử cực, ngăn chặn sự truyền xung thần kinh.
Chất ức chế thần kinh cơ
Độc tố Botulinum type A (Botox)
Tác nhân này liên kết với các vị trí receptor trên đầu các dây thần kinh vận động và ức chế giải phóng acetylcholine, từ đó ức chế sự dẫn truyền xung thần kinh.
Thuốc chống đông máu
Ở những bệnh nhân bị thiếu máu cục bộ tiến triển nhanh, liệu pháp chống đông máu có thể cần thiết. Thuốc chống đông máu giúp ngăn ngừa tắc nghẽn do huyết khối đang xảy ra hoặc tái phát của tuần hoàn đốt sống – nền.
Heparin
Heparin làm tăng hoạt tính của antithrombin III và ngăn chuyển fibrinogen thành fibrin. Heparin ngăn ngừa tái phát cục máu đông sau tiêu sợi huyết tự phát.
Khác
Thuốc trong nhóm này có thể sử dụng trên những bệnh nhân xơ cứng hệ thống và loét ngón.
Acetylcystein (Acetadote)
Acetylcystein có thể ngăn ngừa tình trạng suy thận tệ hơn. Nó có thể dọn sạch các gốc tự do và cải thiện sự giãn mạch phụ thuộc nội mạc.