Bài viết Bệnh Covid-19 Nhẹ hay Trung Bình được dịch bởi Bác sĩ Đặng Thanh Tuấn từ bài viết gốc: Mild or Moderate Covid-19
Tuần báo này bắt đầu bằng một trường hợp minh họa làm nổi bật một vấn đề lâm sàng thường gặp. Sau đó trình bày bằng chứng hỗ trợ các chiến lược khác nhau, tiếp theo là xem xét các Hướng dẫn chính thức, nếu sẵn có. Bài viết kết thúc bằng các khuyến cáo lâm sàng của tác giả.
Một bệnh nhân nam 73 tuổi có tiền sử tăng huyết áp và bệnh phổi tắc nghẽn mạn tính gọi điện thoại để báo rằng ông bị sốt (nhiệt độ tối đa 38.3°C) và ho khan trong 2 ngày qua. Ông lưu ý rằng tình trạng khó thở của ông đã trở nên xấu đi. Thuốc hằng ngày của ông ấy bao gồm losartan và glucocorticoids dạng hít. Ông sống một mình. Ông ta nên được đánh giá như thế nào? Nếu ông mắc bệnh coronavirus 2019 (Covid- 19), căn bệnh được gây ra bởi hội chứng hô hấp cấp tính nặng do coronavirus 2 (SARS-CoV-2), vậy anh ta nên được điều trị như thế nào?
VẤN ĐỀ LÂM SÀNG
Các coronavirus thường gây ra những triệu chứng cảm lạnh thông thường, nhưng hai betacoronavirus là SARS-CoV-1 và hội chứng hô hấp Trung Đông do coronavirus (MERS-CoV) có thể gây viêm phổi nặng, suy hô hấp và tử vong. Vào cuối năm 2019, bệnh nhiễm khuẩn với một loại betacoronavirus mới, sau đó có tên SARS-CoV-2, được báo cáo ở những người đã tiếp xúc với một chợ hải sản ở Vũ Hán (Trung Quốc) chuyên bán động vật sống. Kể từ đó, virus lây lan nhanh chóng dẫn đến đại dịch Covid-19 toàn cầu. Trong bài báo này, chúng tôi thảo luận về biểu hiện lâm sàng và điều trị Covid-19 ở những bệnh nhân bị bệnh nhẹ hoặc trung bình, cũng như phòng ngừa và kiểm soát nhiễm khuẩn. Thảo luận về việc mắc Covid-19 ở trẻ em và phụ nữ mang thai và bệnh Covid-19 nặng nằm ngoài phạm vi của bài viết này.
NHỮNG ĐIỂM LÂM SÀNG CHÍNH
• Covid-19 (bệnh do SARS-CoV-2) gây ra có rất nhiều các biểu hiện lâm sàng, bao gồm ho, sốt, khó chịu, đau cơ, các triệu chứng tiêu hóa và khứu giác.
• Chẩn đoán Covid-19 thường dựa trên việc phát hiện SARS-CoV-2 bằng xét nghiệm PCR phết mũi họng hoặc mẫu bệnh phẩm khác.
• Đánh giá và quản lý Covid-19 tùy thuộc vào mức độ nặng của bệnh; bệnh nhân mắc bệnh nhẹ thường hồi phục tại nhà.
• Bệnh nhân Covid-19 trung bình hoặc nặng thường phải nhập viện để theo dõi và chăm sóc hỗ trợ.
• Không có liệu pháp đã được chứng minh cho Covid-19; do đó, việc giới thiệu bệnh nhân vào các thử nghiệm lâm sàng là rất quan trọng.
• Các nỗ lực kiểm soát và phòng ngừa nhiễm khuẩn tập trung vào thiết bị bảo vệ cá nhân cho nhân viên y tế, giãn cách xã hội và xét nghiệm.
CÁC CHIẾN LƯỢC VÀ BẰNG CHỨNG
Coronavirus là những virus RNA được chia thành bốn chi; alphacoronavirus và betacoronavirus đã được biết đến là lây nhiễm cho người [1]. SARS-CoV-2 có liên quan đến coronavirus của dơi và SARS-CoV-1 là loại virus gây ra hội chứng hô hấp cấp tính nặng (SARS) [2]. Tương tự như SARS-CoV-1, SARS-CoV-2 xâm nhập vào tế bào người thông qua thụ thể angiotensin-converting–enzyme 2 (ACE2) [3]. SARS-CoV-2 có RNA phụ thuộc RNA polymerase và protease chính là mục tiêu của các loại thuốc đang được nghiên cứu.
SỰ LÂY TRUYỀN
SARS-CoV-2 chủ yếu lây từ người sang người qua các giọt hô hấp, thường được bắn ra khi người nhiễm bệnh ho hoặc hắt hơi. Do các giọt này thường rơi trong phạm vi vài mét nên khả năng lây truyền sẽ giảm xuống nếu mọi người giữ khoảng cách ít nhất 2 mét. Sự lây truyền được cho là không thường xảy ra thông qua việc hít khí dung (các thành phần của virus lơ lửng trong không khí), nhưng có những lo ngại rằng virus có thể được khí dung hóa trong một số hoạt động (ví dụ như ca hát) [4] hoặc các thủ thuật (ví dụ như đặt nội khí quản hoặc sử dụng máy phun khí dung) và rằng virus có thể tồn tại trong các hạt khí dung hơn 3 giờ [5]. RNA của SARS-CoV- 2 đã được phát hiện trong máu và phân, mặc dù lây truyền qua đường phân-miệng chưa được ghi nhận. SARS-CoV-2 có thể tồn tại trên tấm bìa cứng, nhựa và thép không gỉ trong nhiều ngày [5,6]. Do đó, ô nhiễm bề mặt vật dụng có thể đóng vai trò trong việc lây truyền bệnh [4,7].
Một thách thức lớn trong việc ngăn chặn sự lây lan của SARS-CoV-2 là những người nhiễm khuẩn trước khi có triệu chứng [8]. Các báo cáo gần đây cho thấy bệnh nhân có thể bị nhiễm khuẩn từ 1-3 ngày trước khi xuất hiện triệu chứng và có thể góp phần tới 40-50% trường hợp lây truyền từ những người không có triệu chứng hoặc trước khi có triệu chứng [4,9]. Ngay trước hoặc ngay sau khi khởi phát triệu chứng, bệnh nhân có nồng độ virus cao trong mũi họng, sau đó giảm đi trong khoảng 1 tuần [10]. Bệnh nhân rơi vào trạng thái nguy kịch có thể bị nhiễm virus trong thời gian dài hơn, mặc dù thời khoảng phát tán virus gây bệnh là không rõ ràng [11].
BIỂU HIỆN LÂM SÀNG
Thời gian ủ bệnh trung bình, từ khi tiếp xúc mầm bệnh đến khởi phát triệu chứng, khoảng 4-5 ngày và 97.5% bệnh nhân có triệu chứng sẽ có xuất hiện các triệu chứng trong vòng 11.5 ngày sau nhiễm khuẩn [12]. Các triệu chứng có thể bao gồm sốt, ho, đau họng, khó chịu và đau cơ. Một số bệnh nhân có các triệu chứng dạ dày ruột, bao gồm chán ăn, buồn nôn và tiêu chảy [13,14]. Mất khứu giác và mất vị giác cũng đã được báo cáo [15,16]. Trong một số loạt bệnh nhân nhập viện, khó thở xuất hiện trung bình từ 5 đến 8 ngày sau khi bắt đầu khởi phát triệu chứng [13,17]; sự xuất hiện của khó thở là gợi ý của tình trạng bệnh xấu đi.
Các yếu tố nguy cơ biến chứng của Covid-19 bao gồm tuổi già (ví dụ >65 tuổi), bệnh tim mạch, bệnh phổi mạn tính, tăng huyết áp, đái tháo đường và béo phì [17- 21]. Vẫn không rõ liệu có một số bệnh lý khác (bệnh thận, suy giảm miễn dịch, ung thư và nhiễm HIV không được kiểm soát) làm tăng nguy cơ biến chứng hay không, nhưng vì những tình trạng này có thể liên quan đến kết cục tệ hơn sau khi nhiễm các tác nhân gây bệnh đường hô hấp khác nên cần phải theo dõi chặt chẽ bệnh nhân Covid-19 đồng mắc những tình trạng này.
Kết quả xét nghiệm ở bệnh nhân nhập viện có thể bao gồm giảm lympho và tăng nồng độ d-dimer, lactate dehydrogenase, CRP và ferritin. Tại thời điểm nhập viện, nồng độ procalcitonin thường là bình thường. Các dấu hiệu liên quan đến kết cục xấu trong một số loạt trường hợp được báo cáo bao gồm tăng bạch cầu với giảm lympho, thời gian prothrombin kéo dài và tăng men gan, lactate dehydrogenase, d-dimer, interleukin-6, CRP và procalcitonin [13,19,22-24]. Khi có sự bất thường trên hình ảnh, những dấu hiệu điển hình là dạng kính mờ hoặc đông đặc [25].
CHẨN ĐOÁN
Chẩn đoán Covid-19 thường dựa trên việc phát hiện SARS-CoV-2 bằng phương pháp xét nghiệm phản ứng chuỗi polymerase (PCR) [26]. Ngay sau khi khởi phát triệu chứng, độ nhạy của xét nghiệm PCR đối với bệnh phẩm phết mũi họng có vẻ cao, nhưng âm tính giả có thể xảy ra, với tần suất không rõ. Nếu một người bị nghi ngờ mắc Covid-19 nhưng có xét nghiệm âm tính với phết mũi họng, thì nên thận trọng xét nghiệm lại, đặc biệt nếu người đó sống trong khu vực đang có lây truyền cộng đồng [27].
Loại bệnh phẩm được thu thập tùy thuộc vào mẫu bệnh phẩm nào đã được xác nhận để sử dụng với từng xét nghiệm PCR cụ thể. Hầu hết các loại PCR được sử dụng tại Hoa Kỳ đều có thể sử dụng bệnh phẩm phết mũi họng. (Một video hướng dẫn làm thế nào để lấy được mẫu bệnh phẩm mũi họng có sẵn tại NEJM.org.) Tuy nhiên, các phòng xét nghiệm ngày càng có khả năng xét nghiệm đàm và những mẫu bệnh phẩm đường hô hấp dưới. Các mẫu đàm (hoặc hút dịch nội khí quản từ bệnh nhân được đặt nội khí quản) có thể dễ dàng thu được hơn trong một số bối cảnh, và xét nghiệm đàm có thể nhạy hơn so với phết mũi họng [28]. Hút đàm là chống chỉ định do lo ngài về khí dung hóa. Có dữ liệu hạn chế về việc sử dụng phết hầu họng; trong một nghiên cứu, xét nghiệm phết hầu họng cho thấy độ nhạy thấp hơn so với xét nghiệm phết mũi họng, đặc biệt là trong quá trình điều trị bệnh. Nếu không thể lấy được bệnh phẩm phết mũi họng (ví dụ, vì thiếu nguồn cung) thì CDC Hoa Kỳ khuyến cáo sử dụng phết hầu họng [30]. FDA gần đây đã công nhận việc tự lấy mẫu bệnh phẩm từ lỗ mũi ngoài tại nhà như một phương pháp lấy bệnh phẩm được chấp nhận [31]; tùy chọn này có thể tạo điều kiện cho các xét nghiệm tại nhà và giảm phơi nhiễm cho nhân viên chăm sóc sức khỏe.
ĐÁNH GIÁ
Đánh giá và quản lý Covid-19 dựa theo mức độ nặng của bệnh. Theo dữ liệu ban đầu từ Trung Quốc, 81% người mắc Covid-19 bị bệnh nhẹ hoặc trung bình (bao gồm cả những người không viêm phổi và viêm phổi nhẹ), 14% bị bệnh nặng và 5% rơi vào tình trạng nguy kịch [32].
Bệnh nhân có các dấu hiệu và triệu chứng nhẹ thường không cần đánh giá thêm, và tùy thuộc vào các yếu tố nguy cơ, họ thậm chí có thể không cần phải xét nghiệm Covid-19, vì nhiễm khuẩn thường sẽ được giải quyết. Tuy nhiên, một số bệnh nhân ban đầu có triệu chứng nhẹ, nhưng sau đó lâm sàng xấu đi xảy ra khoảng 1 tuần sau khi khởi phát triệu chứng [17,18]. Ở những bệnh nhân có các yếu tố nguy cơ mắc bệnh nặng (Bảng 1), cần theo dõi chặt chẽ diễn biến lâm sàng và áp dụng một ngưỡng thấp hơn để đánh giá thêm.
Nếu các triệu chứng mới xuất hiện hoặc xấu đi (ví dụ, khó thở) phát triển ở những bệnh nhân ban đầu mắc bệnh nhẹ thì cần phải đánh giá bổ sung. Khám lâm sàng nhằm đánh giá tình trạng thở nhanh, giảm oxy máu và dấu hiệu phổi bất thường. Ngoài ra, nên xét nghiệm các tác nhân gây bệnh khác (ví dụ: virus cúm, tùy theo mùa và các virus đường hô hấp khác), nếu sẵn có, và nên xem xét chụp hình ảnh ngực.
Nếu những dấu hiệu khi thăm khám ban đầu là gợi ý về bệnh trung bình hoặc nặng thì thường cần phải nhập viện. Bệnh nhân mắc bệnh mức độ trung bình có thể khó thở, nhưng độ bão hòa oxy máu thường ít nhất là 94% khi thở khí phòng. Các yếu tố chỉ ra tình trạng bệnh nặng thở nhanh dữ dội (tần số thở ≥30 nhịp mỗi phút), giảm oxy máu ( SaO2 ≤93%; PaO2/FiO2 <300) và thâm nhiễm phổi (> 50% phế trường liên quan trong vòng 24 đến 48 giờ) [32].
| Bảng 1. Yếu tố nguy cơ đã được xác định hoặc có khả năng gây bệnh Covid-19 nặng.* |
|
*Dữ liệu được điều chỉnh từ CDC. Một số yếu tố nguy cơ này đã được xác định. Những yếu tố khác (ví dụ, suy giảm miễn dịch hoặc nhiễm HIV với số lượng tế bào CD4 <200/μL hoặc virus máu không được kiểm soát) là những tình trạng làm tăng nguy cơ biến chứng do nhiễm các tác nhân gây bệnh đường hô hấp khác, nhưng ảnh hưởng của chúng đối với Covid- 19 là chưa được biết đến. Các nghiên cứu chỉ ra rằng nguy cơ bệnh nặng tăng theo tuổi. Giới tính nam hiện không được đưa vào danh sách các yếu tố nguy cơ của CDC nhưng đã được ghi nhận trong một số báo cáo có liên quan đến bệnh nặng.
*Miễn dịch suy giảm bao gồm nhiễm HIV với số lượng tế bào CD4 <200/μL hoặc virus máu không được kiểm soát, sử dụng glucocorticoid hoặc các loại thuốc điều hòa miễn dịch khác, ghép tủy xương hoặc ghép cơ quan và tiền sử hút thuốc.
Xét nghiệm ở bệnh nhân nhập viện nên bao gồm công thức máu toàn phần và một bảng chuyển hóa toàn diện. Trong hầu hết các trường hợp, và đặc biệt là nếu một loại thuốc có ảnh hưởng đến khoảng thời gian QT hiệu chỉnh (QTc) được cân nhắc sử dụng thì nên đo điện tâm đồ ở thời điểm ban đầu.
X-quang ngực thường là phương thức hình ảnh học ban đầu. Một số trung tâm cũng sử dụng siêu âm phổi. Đại học X-quang Hoa Kỳ (ACR) khuyến cáo không nên sử dụng chụp cắt lớp vi tính (CT) như một xét nghiệm sàng lọc hoặc hình ảnh học đầu tay để chẩn đoán Covid-19, nên sử dụng CT một cách “tiết kiệm” và chỉ dùng cho bệnh nhân nhập viện khi có chỉ định cụ thể [33].
Các xét nghiệm khác đôi khi được thực hiện bao gồm các đông cầm máu (ví dụ, đo d-dimer) và các dấu ấn viêm (ví dụ, CRP và ferritin), lactate dehydrogenase, creatine kinase và procalcitonin. Giá trị tiên lượng và lợi ích lâm sàng của kết quả của những xét nghiệm này và nhiều xét nghiệm khác vẫn chưa chắc chắn.
QUẢN LÝ COVID-19 NHẸ HOẶC TRUNG BÌNH
Bệnh nhân mắc bệnh nhẹ thường hồi phục tại nhà, được chăm sóc hỗ trợ và cách ly theo hướng dẫn [34]. Máy đo oxy mạch đập có thể hữu ích cho những người nguy cơ cao bị biến chứng để tự theo dõi độ bão hòa oxy.
Bệnh nhân mắc bệnh trung bình hoặc nặng thường được theo dõi tại bệnh viện. Nếu có bằng chứng lâm sàng về viêm phổi do vi khuẩn thì kháng sinh theo kinh nghiệm là một lựa chọn hợp lý nhưng nên ngừng càng sớm càng tốt. Điều trị theo kinh nghiệm đối với bệnh cúm có thể được xem xét trong giai đoạn đang lây truyền cúm mùa, cho đến khi biết kết quả xét nghiệm cụ thể.
Không có phương pháp điều trị cho Covid-19 đã được phê duyệt; do đó, những người mắc Covid-19 nên được đưa vào các thử nghiệm lâm sàng. Một số thuốc đã được đề cử là phương pháp điều trị cho Covid-19, nhưng tại thời điểm này, dữ liệu không đủ để cung cấp khuyến cáo cho phép hoặc chống lại việc sử dụng các thuốc này ngoài bối cảnh các thử nghiệm lâm sàng; các thử nghiệm ngẫu nhiên được thiết kế tốt sẽ rất quan trọng trong việc xác định cách điều trị Covid-19.
Hydroxychloroquine và Chloroquine có hoặc không có Azithromycin
Chloroquine và hydroxychloroquine có hoạt tính chống lại SARS-CoV-2 trong phòng thí nghiệm, có lẽ bằng cách ức chế sự vận chuyển các hạt nội bào [35]. Hydroxychloroquine cũng có tác dụng kháng viêm. Chloroquine được khuyến cáo ở Trung Quốc để điều trị Covid-19, nhưng hiện chưa có dữ liệu chất lượng cao cho thấy liệu chloroquine hay hydroxychloroquine có an toàn và hiệu quả cho chỉ định này hay không. Một nghiên cứu nhỏ, không ngẫu nhiên, nhãn mở ở Pháp cho thấy tốc độ thanh thải SARS-CoV-2 cao hơn vào ngày thứ 6 trên 14 bệnh nhân được điều trị bằng hydroxychloroquine so với những bệnh nhân từ chối tham gia nghiên cứu hoặc ở một cơ sở điều trị khác. Các tác dụng dường như lớn hơn ở 6 bệnh nhân dùng hydroxychloroquine kết hợp với azithromycin; 6 bệnh nhân trong nhóm hydroxychloroquine đã bị loại khỏi phân tích, đây một yếu tố có khả năng làm sai lệch kết quả[36]. Một loạt trường hợp cho thấy tốc độ thanh thải virus cao và cải thiện lâm sàng ở những bệnh nhân được điều trị bằng hydroxychloroquine cộng với azithromycin [37]. Tuy nhiên, cả hai nghiên cứu đều có những hạn chế đáng kể về phương pháp học, chẳng hạn như thiếu các nhóm so sánh đầy đủ.
Một thử nghiệm ngẫu nhiên nhỏ cho thấy không có sự khác biệt ý nghĩa về độ thanh thải SARS-CoV-2 hoặc diễn biến bệnh giữa nhóm hydroxychloroquine và nhóm chứng [38]. Kết quả từ các nghiên cứu khác hiện đang có sẵn dưới dạng bản nháp chưa được thẩm định. Một thử nghiệm nhỏ [39], trong đó chưa có nội dung quan trọng, cho thấy sự cải thiện khiêm tốn ở nhóm dùng hydroxychloroquine so với nhóm chứng, trong khi các nghiên cứu khác không cho thấy tăng thanh thải virus hoặc lợi ích lâm sàng với hydroxychloroquine [40,41]. Những hạn chế của các nghiên cứu đã không cho phép kết luận dứt khoát. Những lo ngại về tính an toàn với hydroxychloroquine và azithromycin bao gồm khả năng kéo dài QTc, sẽ lớn hơn khi cả hai thuốc này được sử dụng cùng nhau. Một nghiên cứu trong đó bệnh nhân dùng chloroquine liều cao đã bị dừng lại do xu hướng tử vong quá cao [42].
Nhằm xác định vai trò của hydroxychloroquine có hoặc không có azithromycin trong điều trị trọng tâm Covid-19 đối với kết quả của các thử nghiệm lâm sàng được tiến hành tốt, FDA đã ban hành Ủy quyền sử dụng khẩn cấp (EUA) cho việc sử dụng chloroquine và hydroxychloroquine từ kho dự trữ quốc gia chiến lược để điều trị người lớn nhập viện mắc Covid-19, nhưng hành động này không có nghĩa là FDA chấp thuận các thuốc đó cho chỉ định như vậy. EUA khuyến khích việc tiến hành và tham gia vào các thử nghiệm ngẫu nhiên đối chứng để cung cấp bằng chứng về hiệu quả của các loại thuốc này trong điều trị Covid-19.
Lopinavir-Ritonavir
Lopinavir-ritonavir, một chất ức chế protease HIV-1, đã được đề xuất như là một phương pháp điều trị, nhưng không biết liệu nồng độ thuốc có đủ để ức chế protease của SARS-CoV-2 có thể đạt được một cách đáng tin cậy ở những người mắc Covid- 19 không? Trong một thử nghiệm ngẫu nhiên, nhãn mở với 199 bệnh nhân nhập viện, việc thêm lopinavir-ritonavir vào chăm sóc tiêu chuẩn không giúp cải thiện lâm sàng nhanh hơn hoặc giảm nhanh hơn nồng độ RNA SARS-CoV-2 [43]. Tại thời điểm này, các chuyên gia khuyên không nên dùng lopinavir-ritonavir hoặc bất kỳ chất ức chế protease HIV-1 nào khác để điều trị Covid-19 ngoài các thử nghiệm lâm sàng. Ngoài ra, những người nhiễm HIV-1 không được khuyến khích thay đổi phác đồ điều trị kháng retrovirus của họ thành một loại thuốc bao gồm chất ức chế protease HIV-1, do thiếu dữ liệu hỗ trợ việc sử dụng các loại thuốc này để điều trị hoặc phòng ngừa Covid-19.
Remdesivir
Remdesivir, một chất ức chế RNA polymerase phụ thuộc RNA, có hoạt tính kháng SARS-CoV-2 trong phòng thí nghiệm [44] và kháng lại các coronavirus khác trong một số mô hình động vật [45-47]. Trong một loạt trường hợp bệnh nhân mắc Covid- 19 nặng đã được điều trị bằng remdesivir, phần lớn bệnh nhân đã giảm nhu cầu hỗ trợ oxy, nhưng không có nhóm so sánh [48]. Kết quả của các thử nghiệm ngẫu nhiên đối chứng giai đoạn 3 đang diễn ra đáng được chờ đợi.
Điều biến miễn dịch
Do lo ngại rằng tình trạng tăng viêm có thể dẫn đến nhiều biểu hiện nặng của Covid- 19, một số liệu pháp điều biến miễn dịch – bao gồm glucocorticoid, huyết tương của người vừa khỏi bệnh và liệu pháp kháng cytokine – đang được điều tra, phần lớn ở những bệnh nhân mắc bệnh nặng. Thảo luận về các thuốc như vậy nằm ngoài phạm vi của bài viết này.
SỬ DỤNG THUỐC ĐỒNG THỜI Ở NHỮNG NGƯỜI MẮC COVID-19
Do SARS-CoV-2 xâm nhập vào tế bào người thông qua thụ thể ACE2 [3] nên câu hỏi đã được đặt ra liên quan đến việc sử dụng thuốc ức chế ACE hay thuốc ức chế thụ thể angiotensin (ARB) – có thể làm tăng nồng độ ACE2 – do đó có thể làm tăng việc bắt lấy SARS-CoV-2 hoặc mức độ nặng của Covid-19 [49]. Tuy nhiên, do không có dữ liệu lâm sàng dứt khoát, khuyến cáo hiện tại là bệnh nhân đang dùng thuốc ức chế ACE hoặc ARB vì một chỉ định khác (ví dụ như tăng huyết áp hoặc suy tim) thì không nên ngừng các thuốc này thường quy, ngay cả khi họ mắc Covid- 19 [49,50]. Một số báo cáo đã gợi ý về tác dụng có thể có hại của thuốc kháng viêm không steroid trong tiến trình bệnh lý Covid-19, nhưng một số tổ chức có thẩm quyền đã không ghi nhận dữ liệu lâm sàng hỗ trợ lo ngại này [51-53]. Những mối quan tâm cũng đã được đặt ra đối với việc sử dụng glucocorticoid, và một số hướng dẫn cho rằng không nên sử dụng chúng ở bệnh nhân viêm phổi Covid-19 [54]. Việc sử dụng glucocorticoid toàn thân hoặc hít không nên ngừng lại ở những bệnh nhân đang dùng chúng vì các chỉ định khác [54].
KIỂM SOÁT VÀ PHÒNG NGỪA NHIỄM KHUẨN
Nhân viên y tế phải được bảo vệ khỏi nhiễm SARS-CoV-2 khi họ đang chăm sóc lâm sàng (Bảng 2). Sử dụng chăm sóc sức khỏe từ xa, nếu có thể, nhằm giảm số lượng nhân viên chăm sóc sức khỏe tương tác với bệnh nhân đã nhiễm bệnh và thực hiện vệ sinh môi trường chăm sóc sức khỏe là rất quan trọng. Trang bị bảo vệ cá nhân (PPE) nên bao gồm, tối thiểu là, áo choàng cách ly, găng tay, khẩu trang và bảo vệ mắt (kính bảo hộ hoặc tấm chắn mặt). Mặc dù việc sử dụng các biện pháp phòng ngừa tiếp xúc với giọt bắn (áo choàng, găng tay, khẩu trang và bảo vệ mắt) để chăm sóc bệnh nhân Covid-19 là phù hợp với hướng dẫn từ các quốc gia khác và Tổ chức Y tế Thế giới (WHO) [55- 58], nhưng CDC ưu tiên sử dụng mặt nạ (thường là mặt nạ lọc N95, mặt nạ làm sạch không khí [PAPR hoặc CAPR]) thay vì khẩu trang [59]. Tuy nhiên, trong bối cảnh thiếu hụt nguồn cung cấp, CDC xem việc sử dụng khẩu trang là một giải pháp thay thế chấp nhận được. CDC và WHO đều khuyến cáo sử dụng biện pháp tăng cường bảo vệ cho các thủ thuật tạo khí dung, bao gồm sử dụng mặt nạ phòng độc và phòng cách ly nhiễm khuẩn trong không khí. Tại những nơi không được tăng cường bảo vệ, nên tránh sử dụng máy phun khí dung và các thủ thuật tạo khí dung khác, nếu có thể. Các nghiên cứu gần đây cho thấy lây truyền xảy ra trước khi khởi phát triệu chứng có thể hỗ trợ các biện pháp phòng ngừa tiếp xúc giọt bắn rộng rải cho tất cả các lần gặp bệnh nhân ban đầu [4,60-63].
Các chiến lược tạo điều kiện thuận lợi cho việc phòng ngừa và kiểm soát nhiễm khuẩn là cần thiết đối với những người không có nhà ở ổn định và những người sống trong môi trường tụ tập, nơi mà việc giữ khoảng cách vật lý không hằng định hoặc không khả thi (ví dụ: ký túc xá, trại giam, nhà tù, trung tâm giam giữ, cơ sở chăm sóc dài hạn và cơ sở chăm sóc sức khỏe hành vi).
NHỮNG LĨNH VỰC CÒN CHƯA RÕ RÀNG
Trong hiểu biết của chúng tôi nhận thấy có vô số điều không chắc chắn về sự lây truyền và vấn đề quản lý của Covid-19. Sự đóng góp của việc lây truyền từ những người không có triệu chứng và trước khi có triệu chứng vào cộng đồng và sự lây truyền bệnh viện của SARS-CoV-2, và mức độ lây truyền qua các bề mặt vật dụng và khí dung (không được tạo ra bởi các thủ thuật y khoa) còn chưa rõ ràng. Dữ liệu để đề xuất điều trị vẫn còn hạn chế. Các thử nghiệm đang được tiến hành để đánh giá tác dụng của các loại thuốc khác nhau – chẳng hạn như hydroxychloroquine có hoặc không có azithromycin, remdesivir và favipiravir (có hoạt tính chống cúm) [64] – lên diễn biến bệnh ở những bệnh nhân có mức độ nặng khác nhau, cũng như đánh giá hydroxychloroquine là một điều trị dự phòng ở những người có nguy cơ cao hoặc bị phơi nhiễm. Các nghiên cứu đang được tiến hành để phát triển một loại vaccine hiệu quả. Không rõ liệu bệnh nhiễm khuẩn này mang lại miễn dịch một phần hay hoàn toàn (và, nếu vậy, thì trong bao lâu) và liệu kết quả xét nghiệm huyết thanh học có thể được sử dụng để thông báo khi nhân viên y tế và những người khác có thể trở lại làm việc một cách an toàn.
CÁC HƯỚNG DẪN THAY ĐỔI NHANH CHÓNG TRONG ĐẠI DỊCH
Nhiều tổ chức chuyên nghiệp đã phát triển các hướng dẫn tạm thời để quản lý và phòng ngừa Covid-19 (xem Phụ lục bổ sung, có sẵn với toàn văn của bài viết này tại NEJM.org). Hướng dẫn của Hiệp hội Bệnh truyền nhiễm Hoa Kỳ [54] và Viện Y tế Quốc gia Hoa Kỳ [65] nhấn mạnh thực tế là không có liệu pháp nào đã được chứng minh cho Covid-19 và các thử nghiệm ngẫu nhiên là cực kỳ quan trọng.
KẾT LUẬN VÀ KHUYẾN CÁO
Bệnh nhân trong phần minh họa có nguy cơ cao mắc Covid-19 với các biến chứng tiềm tàng. Do khó thở và các yếu tố nguy cơ của ông ấy cho tình trạng bệnh nặng, chúng tôi sẽ giới thiệu ông để xét nghiệm PCR phết mũi họng về SARS-CoV-2, cùng với thăm khám và chụp X-quang ngực. Ông ta nên được khuyên đeo khẩu trang trên đường; sau khi đến một cơ sở chăm sóc sức khỏe, ông ta sẽ được đưa khẩu trang phẫu thuật và nhanh chóng được hộ tống đến phòng khám. Cần cho nhập viện để theo dõi chặt chẽ do tình trạng khó thở và tăng nguy cơ. Trên cơ sở dữ liệu hạn chế, chúng tôi sẽ tiếp tục ARB và glucocorticoid dạng hít. Trong trường hợp không có dữ liệu chất lượng cao để hỗ trợ bất kỳ liệu pháp cụ thể nào cho Covid-19, chúng tôi khuyến cáo nên đăng ký vào một thử nghiệm lâm sàng ngẫu nhiên, nếu có thể. Khi tình trạng bệnh nhân cải thiện đủ để xuất viện, ông ta nên được khuyên tiếp tục cách ly tối thiểu 7 ngày sau khi khởi phát triệu chứng và ít nhất 3 ngày sau khi hết sốt, cải thiện triệu chứng hô hấp. Có thể có hướng dẫn thêm về thời gian cách ly tại chổ.
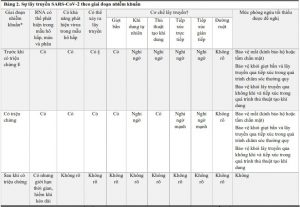
* Thời gian ủ bệnh của hội chứng hô hấp cấp tính nặng do coronavirus 2 (SARS-CoV-2), từ khi phơi nhiễm đến lúc khởi phát triệu chứng, dao động từ 2 đến 14 ngày. Liều truyền nhiễm là không rõ. Khả năng mà những người vẫn không có triệu chứng trong suốt quá trình nhiễm bệnh có thể truyền virus vẫn là một chủ đề tranh luận. Giai đoạn trước khi có triệu chứng xảy ra 1 đến 3 ngày (hoặc có thể lâu hơn) trước khi khởi phát triệu chứng. Giai đoạn sau khi có triệu chứng xảy ra tối thiểu 7 ngày sau khi khởi phát triệu chứng và ít nhất 3 ngày sau khi hết sốt và cải thiện các triệu chứng hô hấp.
† Khi truyền qua giọt bắn, các hạt hô hấp lớn (≥5 μm) được bắn ra bằng cách ho, hắt hơi hoặc nói nằm trên bề mặt hoặc màng nhầy. Khi truyền qua khí dung tự nhiên, các hạt hô hấp nhỏ (<5 μm) được tạo ra bởi các hoạt động của con người (ví dụ, hát) được hít vào; điều này không nhất thiết chỉ ra việc lây truyền lâu dài trong không khí. Khi truyền qua các thủ thuật tạo khí dung, các hạt hô hấp nhỏ được tạo ra bởi các thủ thuật lâm sàng (ví dụ: đặt nội khí quản, rút ống nội khí quản, sử dụng máy phun khí dung hoặc rửa phế quản phế nang) được hít vào; điều này không nhất thiết chỉ ra việc lây truyền lâu dài trong không khí. Khi lây truyền qua tiếp xúc trực tiếp, virus được truyền qua tiếp xúc bề mặt cơ thể. Khi lây truyền qua tiếp xúc gián tiếp, virus được truyền từ bề mặt bị ô nhiễm sang bề mặt niêm mạc (ví dụ, mắt, mũi hoặc miệng). Trong lây truyền qua đường ruột, virus được truyền qua đường miệng-phân; RNA của SARS-CoV-2 đã được phát hiện trong phân nhưng lây truyền qua đường miệng-phân chưa được ghi nhận.
¥ Xét nghiệm bệnh nhân không có triệu chứng có thể được thực hiện để sàng lọc tiền phẫu, trong khi mang thai tại thời điểm sinh nở, khi họ không thể cung cấp tiền sử bệnh hoặc phơi nhiễm, khi họ sống trong môi trường có nguy cơ cao (ví dụ, cài đặt hội hợp, bao gồm việc thời gian dài ở cơ sở chăm sóc), hoặc trong các hoạt động giám sát cộng đồng.
§ Thông tin này dựa trên các báo cáo trường hợp hoặc loạt trường hợp.





