Tác giả: Bác sĩ Đặng Thanh Tuấn
GIỚI THIỆU
Thông khí cơ học ở trẻ em và trẻ sơ sinh khác với người lớn. Trong khi nguyên tắc cơ bản của vật lý và lưu lượng khí áp dụng cho tất cả các nhóm tuổi, sự khác biệt giải phẫu và sinh lý đóng một vai trò quan trọng trong việc lựa chọn loại máy thở cũng như các chế độ thông khí và các cài đặt.
- Đường hô hấp trên ở trẻ em là nằm cao hơn, hình phễu có diện tích mặt cắt hẹp nhất là hạ thanh môn (ở mức độ của vòng sụn nhẫn), so với người lớn khi đường thở trên là dạng ống có phần hẹp nhất ở dây thanh âm.
- Sức cản của đường thở tỷ lệ nghịch theo lũy thừa 4 của bán kính đường thở; tức là trong một đường hô hấp nhỏ ngay cả 1 mm phù nề hoặc ứ đọng dịch tiết sẽ làm tăng sức cản đường thở và lưu lượng hỗn loạn đáng kể, cần phải điều trị phù nề đường thở, hút đàm, và các biện pháp kiểm soát dịch tiết.
- Dung tích cặn chức năng (FRC) thấp làm giảm lượng dự trữ oxy, giảm thời gian ngưng thở có thể được cho phép ở trẻ.
- Hô hấp nông và nhanh chóng do thở cơ hoành chiếm ưu thế, và sự giãn nở ngực không đầy đủ do sự vận động khung sườn-cột sống không đầy đủ ở trẻ em. Do đó, một đứa trẻ có khuynh hướng bị thở nhanh thay vì tăng độ sâu hô hấp để đáp ứng với tình trạng thiếu oxy máu. Tiêu thụ oxy/kg trọng lượng cơ thể cao hơn, do đó, khả năng chịu thiếu oxy là thấp hơn.
- Nhạy cảm với nhịp tim chậm để đáp ứng với tình trạng thiếu oxy cũng cao hơn do phản xạ thần kinh phế vị. Lỗ Kohn và các kênh Lambert (thông nối phế quản – phế nang và liên phế nang) được phát triển không đầy đủ làm cho xẹp phổi trong vùng thường xuyên hơn.
- Thể tích đóng thấp hơn và đường hô hấp dễ sụp đổ do nâng đỡ không đầy đủ của sụn trong đường hô hấp là phổ biến, làm cho một đứa trẻ đặc biệt dễ bị mềm sụn thanh quản, và nhuyễn hóa khí phế quản, cũng như dễ đóng đường thở dưới hơn.
- Do đó, trẻ em thở máy có xu hướng đòi hỏi thể tích khí lưu thông nhỏ hơn, tần số thở nhanh hơn, ống nội khí quản không bóng chèn kích thước thích hợp, đường hô hấp được hút sạch để xử trí thông khí cơ học thích hợp.
- Các yếu tố quan trọng khác để lựa chọn thông khí bao gồm bệnh lý chính, tức là hen suyễn, ARDS, viêm phổi, hội chứng thất thoát khí, tăng áp lực nội sọ, suy nhược thần kinh cơ, bệnh màng trong ở trẻ sơ sinh hoặc tăng áp phổi tồn tại sơ sinh (PPHN, neonatal persistent pulmonary hypertension).
SINH LÝ HỌC CƠ BẢN
Độ chênh lệch áp lực giữa miệng và màng phổi là áp lực đẩy cho các loại khí hít vào, và gradient này là cần thiết để vượt qua sức cản đường thở và duy trì mở phế nang, bằng cách vượt qua lực đàn hồi.
Do đó, một sự cân bằng giữa lực đàn hồi của thành ngực và phổi xác định thể tích phổi tại bất kỳ thời điểm nào. Hít vào bình thường được kích hoạt chủ động bởi áp lực âm trong lồng ngực, đẩy không khí vào phổi. Thở ra là thụ động.
Thông khí
- Thông khí thanh thải carbon dioxide từ phế nang, giữ cho PaCO2 động mạch trong khoảng 35-45 mm Hg. Tăng khoảng chết sẽ làm tăng PaCO2.
PaCO2 = k x ( Metabolic Production/Alveolar Minute Ventilation)
- Thông khí phút phế nang (MV) = tần số thở x thể tích khí lưu thông hiệu quả
- VT hiệu quả = VT – khoảng chết
- Khoảng chết = khoảng chết giải phẫu (mũi, họng, khí quản, phế quản) + khoảng chết sinh lý (phế nang được thông khí nhưng không được tưới máu)
- Thông khí đầy đủ là cần thiết để giữ cho PaCO2 trong giới hạn bình thường.
Oxy hóa
- Áp lực riêng phần của oxy trong phế nang (PAO2) là áp lực đẩy cho trao đổi khí qua hàng rào phế nang-mao quản và xác định oxy hóa.
- PAO2 = ({Áp lực khí quyển – áp lực hơi nước} × FiO2) – PaCO2/RQ
- RQ = thương số hô hấp
- Tưới máu đầy đủ cho phế nang được thông khí tốt nhằm cải thiện oxy hóa.
- Hemoglobin được bão hòa hoàn toàn khi đi được 1/3 đoạn đường ngang qua mao mạch phổi.
- Giảm oxy máu có thể xảy ra do:
a. Giảm thông khí
b. V/Q không phù hợp (V- thông khí, Q- tưới máu)
c. Shunt (tưới máu phế nang không được thông khí, xẹp phổi, dịch trong phế nang)
d. Rối loạn khuếch tán.
- Tăng CO2 máu có thể xảy ra do:
a. Hypoventilation
b. V/Q không phù hợp
c. Thông khí khoảng chết.
Trao đổi khí
- Giảm thông khí và V/Q không phù hợp là những nguyên nhân phổ biến nhất của trao đổi khí bất thường trong PICU.
- Người ta có thể điều chỉnh giảm thông khí bằng cách tăng thông khí phút.
- Người ta có thể sửa chữa V/Q không phù hợp bằng cách tăng thể tích phổi được thông khí hoặc bằng cách cải thiện tưới máu cho những khu vực phổi đã thông khí.
Hằng số thời gian (Time Constant)
- Hằng số thời gian là thời gian cần thiết để lấp đầy khoảng phế nang. Nó phụ thuộc vào sức cản đường thở và độ giãn nở. Trong nhóm tuổi trẻ em, một hằng số thời gian làm đầy một đơn vị phế nang đến 63 phần trăm dung tích của nó là 0,15 giây. Phải mất ba hằng số thời gian để đạt được dung tích lớn hơn 90 phần trăm của đơn vị phế nang lấp đầy.
Hằng số thời gian = Kháng lực đường thở x độ giãn nở
Điều này có nghĩa là cần có thời gian hít thở tối thiểu nhất định để lấp đầy phế nang đầy đủ, thường là từ hai đến ba hằng số thời gian, tức là 0,3 đến 0,45 giây. Điều này rất quan trọng khi chọn thời gian hít vào trên máy thở thông thường.
CHỈ ĐỊNH THÔNG KHÍ CƠ HỌC (BIỂU ĐỒ 1)
Các chỉ định thở máy, về cơ bản vẫn là lâm sàng, có thể không luôn được chứng minh bằng các thông số của phòng thí nghiệm khách quan như phân tích khí máu.
Các chỉ định phổ biến bao gồm:
1. Suy hô hấp
a. Ngưng thở
b. Thông khí không đầy đủ
c. Oxy hóa không đầy đủ
d. Suy hô hấp mãn tính với suy giảm tăng trưởng.
2. Suy tim/sốc
a. Loại bỏ công thở
b. Giảm tiêu thụ oxy.
3. Rối loạn chức năng thần kinh
a. Giảm thông khí trung ương/ngưng thở thường xuyên
b. Bệnh nhân hôn mê, GCS (Điểm số Glasgow Coma) <8
c. Không có khả năng bảo vệ đường thở.
Danh mục các tên gọi thường được sử dụng
- Áp lực đường thở (Paw, airway pressure)
- Áp lực đỉnh hít vào (PIP, Peak inspiratory pressure)
- Áp lực dương cuối kỳ thở ra (PEEP, Positive end expiratory pressure)
- Áp lực trên peep (PAP, Pressure above peep)
- Áp lực đường thở trung bình (MAP, Mean airway pressure)
- Áp lực đường thở dương liên tục (CPAP, Continuous Positive Airway Pressure)
- Tỷ lệ thời gian hít vào/thở ra (hoặc I:E ratio)
- Tần số thở (f, frequency hay RR, respiratory rate)
- Thể tích khí lưu thông (Vt): thể tích khí được cung cấp với từng nhịp thở.
CÁC PHƯƠNG THỨC THÔNG KHÍ
Chế độ kiểm soát (Control Modes)
Trong chế độ này, mọi nhịp thở đều được hỗ trợ đầy đủ bởi máy thở. Ở các chế độ kiểm soát cổ điển, bệnh nhân không thể thở trừ khi ở tốc độ cài đặt được kiểm soát. Trong một chế độ kiểm soát cổ điển, không thể cai máy thở bằng cách giảm tần số thở, bệnh nhân có thể thở nhanh hơn nếu kích động dẫn đến không đồng bộ của bệnh nhân-máy thở. Bệnh nhân trên các chế độ kiểm soát sẽ cần an thần và/hoặc liệt cơ với thuốc giãn cơ. Trong các chế độ kiểm soát mới hơn, máy có thể hoạt động theo kiểu kiểm soát – hỗ trợ (assist-control), với tần số thở cài đặt tối thiểu và tất cả nhịp thở được kích hoạt trên tần số thở đó cũng được hỗ trợ đầy đủ.
Chế độ IMV (Intermittent mandatory ventilation)
Chế độ thông khí bắt buộc ngắt quãng. Ở chế độ này, các nhịp thở “trên” tốc độ cài đặt không được hỗ trợ. Hầu hết các máy thở hiện đại đều có thông khí bắt buộc liên tục đồng bộ (synchronized IMV).
Chế độ SIMV (Synchronized intermittent mandatory ventilation)
Máy thở làm đồng bộ “nhịp thở” IMV với nỗ lực của bệnh nhân, bệnh nhân có thể có nhịp thở “riêng” ở giữa tần số SIMV đã đặt (có hoặc không có hỗ trợ áp lực). Có khả năng tăng công thở và không đồng bộ của bệnh nhân – máy thở, nếu độ nhạy kích hoạt được đặt trên máy thở quá thấp, yêu cầu bệnh nhân phải tạo ra nỗ lực hít vào với áp lực âm cao hơn để kích hoạt nhịp thở được hỗ trợ.
Chế độ kiểm soát hỗ trợ A/C (Assist Control)
Kích hoạt bởi bệnh nhân nỗ lực hít vào, máy thở cung cấp thể tích cài sẵn hoặc áp lực. Một tần số dự phòng tối thiểu phải được đặt trên máy thở nếu không máy thở sẽ không cung cấp nhịp thở nếu bệnh nhân bị ngưng thở.
Chế độ hỗ trợ (Support Modes)
Nếu bệnh nhân bị thở nhanh trong mode A/C thì có thể xảy ra tình trạng tăng thông khí và giảm CO2 máu.
Hỗ trợ áp lực (Pressure Support)
Máy thở cung cấp hỗ trợ áp lực (lưu lượng) ở mức định sẵn nhưng tần số được xác định bởi bệnh nhân, thở ra bắt đầu khi lưu lượng hít vào giảm xuống dưới mức đặt trước nhất định trong máy thở (chu kỳ lưu lượng);
Hỗ trợ thể tích (Volume support) cũng có sẵn trong một số máy thở theo nguyên tắc cung cấp áp lực hỗ trợ để đạt mức thể tích đã đặt trong thời gian thời gian hít thở tự nhiên của bệnh nhân, giữ áp lực ở mức tối thiểu.
Hỗ trợ áp lực có thể làm giảm công thở bằng cách cung cấp lưu lượng trong hít vào cho nhịp thở bệnh nhân kích hoạt. Nó có thể được cung cấp với nhịp thở tự phát trong các chế độ IMV hoặc ở chế độ độc lập không có cài đặt tần số, cũng như cho cai máy thở để duy trì sự phối hợp của các cơ hô hấp ở bệnh nhân thở máy hơn vài tuần.
CƠ BẢN VỀ THÔNG KHÍ
Máy thở cung cấp khí cho phổi bằng áp lực dương ở một mức nhất định. Lượng khí cung cấp có thể bị giới hạn bởi thời gian, áp lực hoặc thể tích. Thời gian hít vào có thể được tính chu kỳ theo thời gian, áp lực hoặc lưu lượng. Nếu thể tích được đặt, áp lực sẽ thay đổi; nếu áp lực được cài đặt, thể tích thay đổi tùy theo độ giãn nở.
Độ giãn nở = Δvolume/Δpressure
Sau đây là ba kỳ vọng chính từ máy thở:
1. Máy thở phải nhận ra những nỗ lực hô hấp của bệnh nhân (kích hoạt, trigger).
2. Máy thở phải có khả năng đáp ứng nhu cầu của bệnh nhân (đáp ứng, response).
3. Máy thở không được can thiệp vào nỗ lực của bệnh nhân (đồng bộ, synchrony).
Bất cứ khi nào một nhịp thở được hỗ trợ bởi máy thở, bất kể chế độ, giới hạn của sự hỗ trợ được xác định bởi một áp lực hoặc thể tích đặt trước.
- Giới hạn thể tích: Thể tích đặt trước
- Giới hạn áp lực: PIP đặt trước.
Kiểm soát áp lực vs kiểm soát thể tích
Mục tiêu là để thông khí và oxy hóa đầy đủ. Cả hai chế độ kiểm soát áp lực và kiểm soát thể tích đều có thể đạt được. Các yêu cầu quan trọng bao gồm chuyển động đầy đủ của lồng ngực và chấn thương áp lực (barotrauma) hoặc chấn thương thể tích (volutrauma) tối thiểu.
Người ta phải có một cài đặt báo động áp lực cao/thấp trong chu kỳ thể tích và báo động thể tích khí lưu thông thở ra thấp khi sử dụng chu kỳ áp lực.
Thông khí giới hạn áp lực (Pressure Limited Ventilation) (Hình 1)
Máy thở ngừng chu kỳ hít vào khi đạt được PIP cài đặt.
Thận trọng: Thể tích khí lưu thông thay đổi đột ngột khi thay đổi độ giãn nở của bệnh nhân. Máy thở cung cấp một kiểu lưu lượng giảm (PIP thấp hơn cho cùng một Vt)
Mode thở này có thể dẫn đến giảm thông khí hoặc giãn nở quá mức của phổi.
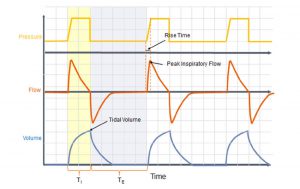
Nếu ống nội khí quản bị tắc nghẽn một phần, thể tích khí lưu thông sẽ giảm. Chế độ này rất hữu ích nếu có rò rỉ xung quanh ống nội khí quản.
Để cải thiện oxy hóa, người ta cần phải kiểm soát FiO2 và MAP, (I-time, PIP, PEEP) và để ảnh hưởng đến thông khí, người ta cần phải kiểm soát PIP và tần số thở.
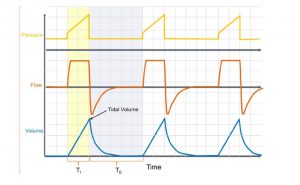
Thông khí giới hạn thể tích (Volume Limited Ventilation) (Hình 2)
Máy thở ngừng chu kỳ hít vào khi đạt được thể tích khí lưu thông cài đặt.
Người ta có thể kiểm soát thông khí phút bằng cách thay đổi thể tích khí lưu thông và tần số. Để cải thiện oxy hóa chủ yếu là kiểm soát FiO2, PEEP, I-time. Tăng thể tích khí lưu thông cũng sẽ làm tăng PIP, do đó ảnh hưởng đến quá trình oxy hóa bằng cách tăng áp lực đường thở trung bình. Nó cung cấp thể tích trong kiểu lưu lượng sóng vuông. Kiểu lưu lượng sóng vuông (hằng số) dẫn đến PIP cao hơn cho cùng một thể tích khí lưu thông so với các chế độ áp lực.
Thận trọng: Không có giới hạn nào đối với PIP (do đó báo động của máy thở sẽ phải được cài đặt giới hạn áp lực cao hơn để tránh bị chấn thương áp lực). Thể tích bị mất nếu có rò rỉ mạch hoặc rò rỉ đáng kể xung quanh ống nội khí quản, do đó thể tích khí lưu thông thở ra cần được theo dõi và cài đặt. Một số máy thở sẽ tự động báo động nếu sự khác biệt giữa thể tích khí lưu thông hít vào từ cài đặt và thể tích khí lưu thông thở ra là đáng kể (thay đổi giữa các máy thở).
| Chỉ định thông khí cơ học do
Suy hô hấp: – Ngưng thở – Thông khí không đủ với PCO2 > 55 mmHg – Oxy hóa không đủ với PO2 < 60 mmHg – Suy hô hấp mãn với suy giảm tăng trưởng Sốc/Suy tim Bệnh lý thần kinh: – Giảm thông khí do thần kinh trung ương/ngưng thở thường xuyên – GSC < 8 |
⇓
| Đặt nội khí quản tuần tự nhanh (Rapid Sequence Intubation)
Đảm bảo thiết lập đường thở nhanh và ngăn ngừa hít sặc dịch dạ dày Các bước: – Chuẩn bị – Dùng oxygen trước thủ thuật (preoxygenation) – Thuốc tiền mê – Thuốc giãn cơ – Bảo vệ và tư thế – Đặt nội khí quản – Xử trí sau đặt NKQ |
⇓
| Vị trí ống NKQ
Sử dụng thủ thuật Sellick Xác nhận vị trí ống NKQ: – EtCO2/nghe phổi – Lồng ngực nâng lên đều – Cố định ống NKQ – Chụp X quang ngực – Đánh giá lại dấu sinh tồn: nhịp tim, HA – Thuốc giãn cơ: Vecuronium 0,1 mg/kg/h – Thuốc an thần: Benzodiazepines/Opioids |
⇓
| Cài đặt thông số ban đầu:
– FiO2: 100% – Tần số: 30-40 sơ sinh; 20-30 trẻ nhũ nhi/trẻ nhỏ; 15-20 trẻ lớn/vị thành niên – Thời gian Ti: sơ sinh 0,3-0,4 sec; trẻ nhỏ 0,5-0,6 sec; trẻ lớn 0,7-0,9 sec – Tỉ lệ I:E = 1:2 – 1:3 – PEEP = 3 – 5 cmH2O – Pressure control: PIP: sơ sinh 18-22 cmH2O; trẻ em 18-25 cmH2O – Volume control: Vt = 6-8 ml/kg |
⇓
| Điều chỉnh thông số sau cài đặt ban đầu:
– Vt và PIP phải cài đủ để thấy lồng ngực nâng lên Xác định thông khí đầy đủ: – Khí vào 2 phế trường đều nhau – Lồng ngực nâng lên và SpO2 bình thường Thử khí máu: – Để cải thiện oxy hóa máu: tăng FiO2, PEEP, Ti, PIP/Vt – Để cải thiện thông khí: tăng tần số, PIP/Vt |
⇓
| Xử trí PaO2 thấp:
– Không tăng FiO2 – Tăng Ti – Tăng PIP/Vt – Nếu PaO2 tiếp tục xấu đi, chụp X quang ngực loại trừ tràn khí màng phổi – Tối ưu hóa cung lượng tim: dịch, thuốc tăng co bóp – Duy trì Hb > 7 g/dl – Duy trì thân nhiệt bình thường – Loại trừ tắc nghẽn/hút đàm – An thần sâu/xem xét giãn cơ |
⇓
| Xử trí PaCO2 cao:
– Tăng PIP/Vt – Tăng RR – Giảm khoảng chết, giảm PEEP, tăng cung lượng tim – Giảm sản xuất CO2: hạ sốt, an thần, giảm cung cấp carbohydrate – Loại trừ tắc nghẽn, ống NKQ sai vị trí – Xem xét thất thoát, bơm bóng chèn NKQ, hệ thống làm ẩm |
⇓
| Giảm thiểu chấn thương do áp lực (barotrauma)
– Tăng CO2 cho phép: chấp nhận PaCO2 cao (pH > 7,2) để giảm PIP – Giảm oxy máu cho phép: chấp nhận PaO2 55-65 mmHg (SpO2 88-90%) để giới hạn FiO2 < 60%, giảm thiểu nhu cầu PEEP |
⇓
| Đột ngột giảm độ bão hòa/không đồng bộ bệnh nhân – máy thở
– DOPE: ống NKQ sai vị trí, ống NKQ tắc nghẽn, tràn khí màng phổi, trang thiết bị hỏng hóc. – Nếu nghi tụt ống NKQ: tách khỏi máy thở, thông khí với bóng 100% oxy, đánh giá lồng ngực có nâng lên không, phế âm đều 2 bên không. – Loại trừ: xẹp phổi, co thắt phế quản, tràn khí màng phổi |
Kích hoạt/độ nhạy (Trigger/Sensitivity)
Kích hoạt có nghĩa là cài đặt độ nhạy của máy thở. Máy thở có cảm biến áp lực âm có thể được đặt ở các mức nhạy khác nhau để bắt đầu nhịp thở, thường dựa trên nỗ lực của bệnh nhân (áp lực âm) hoặc thời gian trôi qua trước nhịp thở tiếp theo trong trường hợp suy hô hấp hoặc ngưng thở. Nỗ lực của bệnh nhân có thể được “cảm nhận” như là một thay đổi về áp lực (kích hoạt áp lực) hoặc thay đổi lưu lượng trong bộ dây máy thở (kích hoạt lưu lượng). Một cài đặt độ nhạy lớn hơn 0 làm cho nó quá nhạy cảm (có nghĩa là nhịp thở được kích hoạt từ máy thở sẽ quá thường xuyên). Cài đặt giá trị âm (-1 hoặc – 2) thường được chấp nhận. Cài đặt quá âm sẽ làm tăng công thở của bệnh nhân (để tạo ra một áp lực âm) nhằm kích hoạt một nhịp thở máy thở.
Các chế độ nâng cao
- Kiểm soát thể tích điều chỉnh áp lực (PRVC)
- Hỗ trợ thể tích
- Tỷ lệ nghịch đảo (IRV) hoặc thông khí giải phóng áp lực đường hô hấp (APRV)
- Áp lực đường khí dương kép (BIPAP)
- Thông khí tần số cao/dao động
Kiểm soát thể tích điều chỉnh áp lực (PRVC) (Hình 3)
Nó chủ yếu là một chế độ kiểm soát, cung cấp một thể tích khí lưu thông cài đặt với mỗi nhịp thở ở áp lực đỉnh thấp nhất có thể. Nó cung cấp nhịp thở với kiểu lưu lượng giảm được cho là ít gây hại cho phổi.
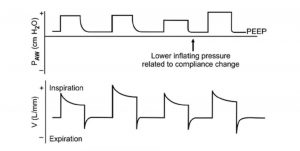
Hỗ trợ thể tích
Hỗ trợ thể tích về nguyên tắc, tương đương với hỗ trợ áp lực khi thể tích khí lưu thông “mục tiêu” được cài đặt và máy cung cấp thể tích đó ở mức hỗ trợ áp lực thay đổi, nhưng trong giới hạn cài đặt của hỗ trợ áp lực. Máy sẽ theo dõi thể tích cung cấp và điều chỉnh áp lực hỗ trợ để đáp ứng “mục tiêu” mong muốn trong giới hạn đã cài đặt.
Các chế độ nâng cao khác được thảo luận trong Chương 5 về thông khí nâng cao.
CÀI ĐẶT THÔNG KHÍ BAN ĐẦU
Người ta phải luôn luôn có ý tưởng chung về những gì cài đặt thông khí ban đầu để lựa chọn khi bắt đầu thông khí. Các thông số để chọn bao gồm:
- Tần số: Bắt đầu với tần số bình thường, tức là 15 cho trẻ vị thành niên/trẻ em, 20-30 đối với trẻ sơ sinh/trẻ nhỏ, 30-40 đối với trẻ sơ sinh.
- FiO2: 1 (100%) và giảm dần xuống mức < 0,5.
- PEEP: 3-5 cm H2O (cao hơn nếu ARDS, bệnh lý có độ giãn nở thấp, thấp hơn nếu hen suyễn, bệnh lý có độ giãn nở cao).
- Thời gian hít vào (tỷ lệ thời gian hít vào/thở ra hoặc tỷ lệ I:E): 0,3-0,4 giây đối với trẻ sơ sinh, 0,5-0,6 giây đối với trẻ em, 0,7-0,9 ở trẻ lớn hơn. Tỷ lệ I:E bình thường = 1:2 – 1:3. Có thể cần thời gian I cao hơn để cải thiện quá trình oxy hóa trong các tình huống khó khăn (thông khí tỷ lệ nghịch) làm tăng nguy cơ rò rỉ khí.
Chọn chế độ
Giới hạn áp lực
- PIP được cài đặt tùy thuộc vào sự độ giãn nở và bệnh lý phổi.
o Trẻ sơ sinh: 18-22 cm H2O
o Trẻ em: 18-25 cm H2O (nhằm đạt thể tích khí lưu thông thở ra 6-8 ml/kg)
Giới hạn thể tích
- Thể tích khí lưu thông 8 ml/kg.
Điều chỉnh sau khi bắt đầu
Thường dựa trên khí máu và bão hòa oxy
- Đối với oxy hóa: FiO2, PEEP, thời gian Ti, PIP (thể tích khí lưu thông) có thể được điều chỉnh (tăng MAP).
- Đối với thông khí: tần số thở, thể tích khí lưu thông (trong chế độ kiểm soát thể tích) và PIP (trong chế độ kiểm soát áp lực) có thể được điều chỉnh.
- PEEP được sử dụng để giúp ngăn chặn sự sụp đổ phế nang ở cuối thì thở ra; nó cũng có thể được sử dụng để huy động các phế nang bị sụp đổ hoặc để mở các đường thở mềm.
Các vấn đề liên quan đến trao đổi khí
Có 2 vấn đề cần quan tâm:
- Oxy hóa không đầy đủ (Thiếu oxy máu)
- Thông khí không đầy đủ (Tăng CO2 máu).
Oxy hóa không đầy đủ (giảm oxy máu)
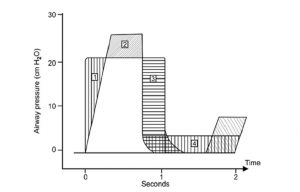
Nguyên tắc quan trọng:
1. Không chỉ tăng FiO2.
2. Tăng thể tích khí lưu thông, PEEP, thời gian hít vào (Ti) nếu chế độ giới hạn thể tích (↑ MAP) (Hình 4).
3. Tăng áp lực đỉnh hít vào (PIP)/PEEP/thời gian hít vào (Ti) nếu chế độ giới hạn áp lực (↑ MAP).
4. Nếu O2 tồi tệ hơn, hãy chụp X-quang ngực để loại bỏ rò rỉ khí (và điều trị!)/Nếu các phế trường trở nên tồi tệ hơn (tăng thêm PEEP).
5. Đừng quên các biện pháp khác để cải thiện oxy hóa:
a. Bình thường hóa cung lượng tim (nếu cung lượng thấp) bằng dịch truyền và/hoặc thuốc tăng co bóp
b. Duy trì hemoglobin bình thường
c. Duy trì thân nhiệt bình thường
d. An thần sâu/xem xét thuốc chẹn thần kinh cơ.
Thông khí không đầy đủ (PaCO2 tăng)
Các lý do phổ biến bao gồm:
- giảm thông khí,
- thông khí khoảng chết (PEEP quá cao, giảm lượng tim, co mạch phổi),
- tăng sản xuất CO2, tăng thân nhiệt, chế độ ăn carbohydrate cao, run rẩy.
- cung cấp thể tích khí lưu thông không đủ (giảm thông khí) sẽ xảy ra với tắc ống nội khí quản, ống NKQ sai vị trí, gập ống NKQ, rò rỉ bộ dây máy thở, sự cố máy thở.
Các biện pháp cho PaCO2 cao:
1. Nếu giới hạn thể tích: tăng thể tích khí lưu thông (Vt), tăng tần số (rate). Nếu hen suyễn: tăng thời gian thở ra, có thể cần giảm tần số để đạt được tỷ lệ I:E > 1:3.
2. Nếu giới hạn áp lực: tăng áp lực đỉnh hít vào (PIP), giảm PEEP, tăng tần số (rate).
3. Giảm khoảng chết (tăng cung lượng tim, giảm PEEP, thuốc giãn mạch).
4. Giảm sản xuất CO2: làm mát, tăng thuốc an thần, giảm tải carbohydrate.
5. Thay đổi ống nội khí quản nếu bị tắc, bị kẽ hở, xác định và điều chỉnh ống NKQ không đúng vị trí hoặc ra ngoài, kiểm tra vị trí thích hợp.
6. Sửa chữa rò rỉ trong bộ dây máy thở, bơm bóng chèn ống nội khí quản, máy tạo độ ẩm.
Các biện pháp để giảm Barotrauma và Volutrauma
Các khái niệm sau đây đang ngày càng được theo dõi trong hầu hết các ICU trẻ em:
1. Cho phép tăng CO2 máu: PaCO2 cao hơn có thể chấp nhận được để đổi lấy giới hạn áp lực đường thở cao (PIP): miễn là pH > 7.2
2. Cho phép thiếu oxy máu: PaO2 từ 55-65 mmHg; SaO2 88-90% được chấp nhận để đổi lấy việc giới hạn FiO2 (<.60) và PEEP, miễn là không có nhiễm toan chuyển hóa.
3. Hàm lượng oxy đầy đủ có thể được duy trì bằng cách giữ hematocrit > 30%.
Bệnh nhân thở không đồng bộ
Không phối hợp giữa bệnh nhân và máy thở: Bệnh nhân chống máy thở.
Các nguyên nhân phổ biến bao gồm: giảm độ giãn nở, giảm oxy máu, tắc nghẽn ống NKQ, ống NKQ sai vị trí, co thắt phế quản, tràn khí màng phổi, hít sặc dịch dạ dày, tăng nhu cầu ôxy/tăng sản xuất CO2 (nhiễm trùng huyết), an thần không đủ.
Nếu bệnh nhân chống máy thở và giảm độ bão hòa: các biện pháp ngay lập tức được thực hiện:
Sử dụng ghi nhớ: DOPE,
- D (displacement) chuyển vị trí,
- O (obstruction) tắc nghẽn,
- P (pneumothorax) tràn khí màng phổi,
- E (equipment failure) hỏng thiết bị.
1. Kiểm tra vị trí ống. Khi nghi ngờ tách bệnh nhân khỏi máy thở, bắt đầu thông khí bằng tay với 100% oxy.
2. Kiểm tra bệnh nhân: ngực có nâng lên không? Có phế âm và đều 2 bên không? Điều trị tương ứng nếu phát hiện xẹp phổi, co thắt phế quản, nghẹt ống /sai vị trí/tràn khí màng phổi? (Xem xét chọc dò ngực giải áp bằng kim) Kiểm tra tuần hoàn: Sốc? Nhiễm trùng huyết?
3. Kiểm tra khí máu động mạch và X-quang phổi: xem tình trạng phổi xấu đi, và để xác nhận tràn khí màng phổi.
4. Kiểm tra máy thở, bộ dây máy thở, máy tạo ẩm, nguồn khí.
5. Nếu không có lý do khác để giảm oxy máu: tăng thuốc an thần/giãn cơ, cài đặt lại các thông số trên máy thở.
An thần và giãn cơ trong quá trình thông khí
Hầu hết bệnh nhân có thể được quản lý bằng cách chuẩn độ an thần mà không cần giãn cơ.
Truyền tĩnh mạch liên tục Midazolam (0,1-0,2 mg/kg/giờ) và vecuronium (0,1-0,2 mg/kg/giờ) thường được sử dụng nhất. Morphine hoặc fentanyl truyền tĩnh mạch cũng có thể được sử dụng nếu thực hiện thủ thuật gây đau.
Giao thức xử trí thở máy thông thường
Giao thức sau thường được theo sau:
1. Giảm dần FiO2 ban đầu sao cho SpO2 trên 93-94%.
2. Khí máu một giờ sau khi nội khí quản, sau đó mỗi 12 giờ, mỗi ngày 1 lần vào buổi sàng ở bệnh nhân ổn định, hoặc sau khi thay đổi cài đặt máy thở lớn, và 20 phút sau khi rút ống.
3. Pulse oximetry trên tất cả các bệnh nhân, End tidal dioxide dioxide (ETCO2)/biểu đồ giám sát nếu có.
4. Kiểm tra lâm sàng thường xuyên về tần số thở, phế âm, co lõm ngực, màu sắc da niêm.
5. X-quang ngực mỗi ngày/cách ngày/khi cần thiết.
Giao thức chăm sóc hô hấp
1. Thay đổi vị trí mỗi 2 giờ: nghiêng bên phải/nghiêng bên trái/vị trí nằm ngửa.
2. Hút đàm mỗi 4 giờ và khi cần thiết (hút đàm kín để tránh mất huy động/mất PEEP/giảm độ bão hòa nếu có).
3. Vật lý trị liệu — 8 giờ. Gõ, rung và dẫn lưu tư thế. KHÔNG nên vật lý trị liệu nếu oxy hóa không ổn định như ARDS (Hội chứng suy hô hấp cấp tính), PPHN (tăng áp phổi dai dẳng của trẻ sơ sinh).
4. Khí dung: Khí dung trong dây máy thở được ưa thích hơn khí dung bóp bóng bằng tay. Có thể sử dụng ống hít định liều (MDIs).
5. Thay đổi bộ dây máy thở dùng một lần nếu có thể nhìn thấy bẩn.
6. Máy làm ấm ẩm/HME dùng một lần.
BỆNH THÔNG KHÍ CỤ THỂ
Trạng thái hen nặng
- Các chỉ định chính là suy giảm lâm sàng mặc dù điều trị bằng thuốc tối đa.
- Tăng PaCO2 (40 đến 45 mm) từ PaCO2 thấp (25 đến 30 mm).
- Mệt mỏi, lờ đờ, tình trạng tâm thần xấu đi.
- Nhiễm toan hô hấp và chuyển hóa hỗn hợp.
Bắt đầu thông khí
- Để đặt nội khí quản có kiểm soát, dùng thuốc an thần và giãn cơ (thuốc giãn cơ ngắn như succinyl choline).
- Sử dụng ống nội khí quản có bóng chèn nếu có thể.
- Ketamine với midazolam là thuốc an thần tốt cho việc bắt đầu và duy trì thông khí cơ học.
- Thông khí cơ học trong hen suyễn có liên quan đến bệnh suất và tử suất cao.
- Rủi ro liên quan bao gồm chấn thương áp lực (rò rỉ khí) do căng phế nang động, suy giảm trở về tĩnh mạch (chèn ép tim) và cung lượng tim thấp do căng phế nang quá mức (pulsus paradoxus – mạch nghịch).
- Các chiến lược: giảm thiểu thể tích cuối thì thở ra, PEEP nội sinh, và tối đa hóa thời gian thở ra, sử dụng thể tích khí lưu thông thấp hơn và tần số thở thấp với tăng PaCO2 cao cho phép có liên quan đến tử vong thấp hơn.
Chiến lược thông khí
Giảm thông khí có kiểm soát bằng cách sử dụng SIMV hoặc Assist Control
- Chế độ giới hạn thể tích hoặc áp lực.
- Giới hạn áp lực cao nguyên phải < 35 cm nước.
- Thể tích khí lưu thông 6-10 ml/kg cho tần số 8-14/phút, PEEP 3-4 cm H2O.
Chế độ hỗ trợ: Hỗ trợ thể tích hoặc áp lực
- Bệnh nhân xác định tần số thở (f) và thời gian hít vào (Ti).
- Giới hạn áp lực cao nguyên được đặt ở < 35 cm nước.
- Vt 6-8 ml/kg.
Bệnh nhân có thể xác định chu kỳ hô hấp, tần số và lưu lượng, có thở ra chủ động và giảm thể tích phổi cuối thì thở ra.
Khi áp lực cao nguyên giảm, giảm chấn thương do áp lực.
Sử dụng PEEP
Ở bệnh nhân tỉnh, không dùng thuốc giãn cơ, đang chế độ kiểm soát hỗ trợ, PEEP có thể được sử dụng ở mức sinh lý (3-4 cm H2O). Ứng dụng PEEP bên ngoài (ở mức thấp hơn PEEP tự động) giúp giảm bớt công thở và bệnh nhân kích hoạt máy thở dễ dàng hơn. Trong một số máy thở, mức độ PEEP tự động có thể được theo dõi.
Kiểm soát tăng CO2 máu
Cả hai chế độ kiểm soát áp lực hoặc kiểm soát thể tích có thể được sử dụng miễn là áp lực cao nguyên không vượt quá 35 cm H2O, tần số là 8 đến 14 lần/phút (tỷ lệ I:E là 1:3 trở lên), sử dụng thở ra kéo dài để tránh PEEP nội sinh và khí lưu thông được cung cấp thể tích 6 đến 8 ml/kg. Ở chế độ kiểm soát thể tích, PIP có thể quá cao.
Ưu điểm của chế độ kiểm soát áp lực là lưu lượng giảm mang lại thể tích ở áp lực hít vào thấp hơn. Các chiến lược của tăng CO2 máu cho phép và thiếu oxy máu cho phép nói chung có thể chấp nhận được để giảm thiểu barotrauma và rò rỉ khí.
Trình ca lâm sàng 1
Một cậu bé 10 tuổi nặng 25 kg đến cấp cứu với tiền sử sốt và ho trong 2 ngày và đã phát triển suy hô hấp trong 3 giờ qua. Bé bị bệnh hen phế quản và sử dụng ống hít Fluticasone thường xuyên nhưng đã ngừng thuốc hít của mình trong 10 ngày qua.
Khi khám, bé lờ đờ. Nhịp tim là 130/phút, tần số thở là 40/phút với co lõm ngực và phập phồng cánh mũi. Huyết áp là 100/74 mm Hg, mạch ngoại vi yếu và thời gian hồi phục mao mạch là 4 giây. Anh ta có độ bão hòa 84% trong không khí, tăng tới 92% trong 100% oxy. Nghe phổi phế âm kém 2 bên và chụp X-quang ngực của bé cho thấy phổi tăng sáng 2 phế trường. Bé ngay lập tức được đặt nội khí quản và thông khí. Bé được bắt đầu vào chế độ thông khí của PRVC với các cài đặt sau:
1. Thể tích khí lưu thông – 150 ml (6 ml/kg)
2. FiO2—100 phần trăm
3. Tần số — 12
4. Tỷ lệ I:E — 1: 3
5. PEEP — 3
ABG của bè với các cài đặt trên là: pH (7,15), PCO2 (90), PO2 (96), HCO3 (20,1), SaO2 (99%) và BE (–6).
Sau khi tần số đã giảm xuống còn 8 và FiO2 còn 80% sao cho tỷ lệ I:E của bé ấy tăng lên 1:4. Lặp lại ABG cho thấy pH là 7,26, PCO2 72, PO2 76, HCO3 23, bão hòa 96% và BE –2. Bé tiếp tục trên các cài đặt tương tự cho hypercapnia permissive như đã thảo luận trước đó.
Thông khí cho hội chứng suy hô hấp cấp tính (ARDS)
Chỉ định thông khí trong ARDS cơ bản dựa trên bằng chứng lâm sàng về thiếu oxy, và bao gồm:
1. Tăng suy hô hấp.
2. Thở nhanh, nhịp tim nhanh, sử dụng cơ hô hấp phụ (trong giai đoạn muộn ngưng thở/nhịp tim chậm).
3. Tăng yêu cầu oxy với giảm độ bão hòa oxy khi cho oxy tối đa.
4. Hô hấp mệt mỏi/hôn mê.
5. Để giảm công thở.
Mục tiêu thông khí trong ARDS
Thông khí nên được cung cấp với giảm thiểu volutrauma phổi (sử dụng thể tích khí lưu thông thấp: 6-8 ml/kg), oxy tối thiểu có thể chấp nhận được với PEEP để đạt được PaO2 từ 55 đến 80 mm Hg và PCO2 động mạch tối đa chịu được (50 đến 60 mm Hg) với pH động mạch > 7,25 (tăng CO2 máu cho phép), và không có toan chuyển hóa (hypoxic). Thở máy thông thường là phương thức sẵn có nhất.
Cách tiếp cận tiêu chuẩn trước đó được sử dụng là: thông khí thể tích với thể tích khí lưu thông từ 10 đến 15 ml/kg với PEEP. Áp lực đổ đầy đầy đủ với việc sử dụng dịch truyền và khả năng co bóp tim tốt với thuốc tăng co bóp để ngăn chặn cung lượng tim thấp. Các vấn đề với thể tích khí lưu thông thông thường từ 10 đến 15 ml/kg và PEEP như sau: barotrauma, volutrauma, rò rỉ khí (tràn khí màng phổi), bệnh phổi mãn, phục hồi chậm, cung lượng tim kém, thở máy kéo dài và nhiễm trùng bệnh viện.
Theo quan điểm hiện tại, chiến lược thể tích khí lưu thông thấp được khuyến khích (NIH ARDS network study).
Đây là một thử nghiệm đa trung tâm ngẫu nhiên tiềm năng của 240 bệnh nhân với hai nhóm sử dụng 12 ml/kg so với thể tích 6 ml/kg khí lưu thông, PEEP 5 đến 18 cm H2O, FiO2 0,3 – 1, cho thấy giảm 25% tỷ lệ tử vong trong nhóm 6 ml/kg. Trong một nghiên cứu khác, sử dụng áp lực dương cuối kỳ thở ra cao hơn với thể tích khí lưu thông thấp hơn (phương pháp tiếp cận phổi mở) đã được sử dụng với kết quả cải thiện. Gattinoni và cs ở người lớn và Marraro ở bệnh nhi ARDS, cho thấy CT ngực (chụp cắt lớp vi tính) có thể hữu ích để xem mức độ tham gia của phổi. Gattinoni đã nghiên cứu lợi ích của tư thế nằm sấp ở những bệnh nhân có ARDS với các vùng phổi phía sau lưng không được thông khí. Tư thế nằm sấp, mặc dù cải thiện thoáng qua trong quá trình oxy hóa xảy ra nhưng không có tác động thực sự nào đến việc cải thiện kết quả lâu dài (ngày nay đã chứng minh nằm sấp có cải thiện tử vong). Các vấn đề liên quan đến tư thế nằm sấp bao gồm khó khăn trong quản lý và giám sát điều dưỡng (tụt ống NKQ tình cờ, đặc biệt là trong khi chụp X quang và vật lý trị liệu).
Trong khi không có nghiên cứu nào tốt về bệnh nhân ARDS và có ảnh hưởng đến kết quả, các nghiên cứu lâm sàng đang được tiến hành trên nhiều phương thức khác nhau như tư thế nằm sấp, điều trị surfactant, thông khí tần số cao, nitric oxide và ECMO (xem chương 17-19).
Trình ca lâm sàng 2
Một đứa trẻ 5 tuổi, tiền căn khỏe mạnh nặng 15 kg đến cấp cứu với 3 ngày sốt vừa phải đến cao và ho. Bé đã lờ đờ trong 1 ngày qua và ăn không tốt. Mẹ nhận thấy rằng bé thở nhanh từ sáng và đã trở nên li bì và không đáp ứng trong 10 phút qua. Khi khám, bé không phản ứng với nhịp tim 140/phút, nhịp thở 60/phút với co lõm ngực và đầu gật gù.
Bệnh nhân có tím ngoại vi, bão hòa 80% trong không khí và từ từ tăng lên 88% trong 100% oxy. Nghe phổi có ran nổ 2 bên. Chụp X-quang ngực gợi ý ARDS với thâm nhiễm lan tỏa 2 phổi.
Bé được đặt nội khí quản và thông khí trên chế độ PRVC. Cài đặt ban đầu là:
1. Thể tích khí lưu thông – 90 ml (6 ml/kg)
2. FiO2—100%
3. Tần số — 25
4. Tỷ lệ I:E — 1:2
5. PEEP — 6
Độ bão hòa của bé đã cải thiện tới 85% với các cài đặt trên và ABG được thực hiện cho thấy pH (7,30), PCO2 (45), PO2 (47), HCO3 (20,4), BE (–5) và bão hòa 85%. Để cải thiện oxy hóa, PEEP của bé đã tăng lên 8 và tỷ lệ I:E là 1:1. Sau can thiệp, bão hòa của ông đã cải thiện tới 95%. Mức PEEP tối đa 15-18 cm H2O có thể được yêu cầu làm tăng nguy cơ tổn thương do chấn thương áp lực, ảnh hưởng xấu lên tim mạch và hạ huyết áp.
Hội chứng airleak
Tràn khí màng phổi, dò phế quản – màng phổi
Thông khí cho hội chứng airleak là thách thức. Ống dẫn lưu ngực thường xuyên được yêu cầu.
Chiến lược thông khí
Sử dụng áp lực đường thở trung bình thấp, áp lực đỉnh hít vào thấp, PEEP thấp, thể tích khí lưu thông thấp hơn và thời gian hít vào thấp là cần thiết.
Các chế độ khác hữu ích trong Hội chứng airleak là:
- Thiết bị thông khí dao động tần số cao (HFOV) cung cấp các thể tích khí lưu thông nhỏ ở tần số cao với áp lực đường thở đỉnh và trung bình thấp hơn.
- Bệnh nhân phải dùng thuốc giãn cơ.
- Bệnh nhân không thể hút thường xuyên vì khi ngắt kết nối bệnh nhân khỏi máy dao động tần số cao có thể dẫn đến mất thể tích trong phổi.
- Tương tự như vậy, bệnh nhân không thể xoay trở thường xuyên và do đó, loét chèn ép có thể xảy ra.
- Bệnh nhân nên được xoay và hút đàm 1-2 lần/ngày, nếu bệnh nhân có thể chịu đựng được.
Thông khí sau phẫu thuật tim hở
Nguyên tắc chung
- Cần hiểu rõ được sinh lý tim liên quan đến tổn thương và phẫu thuật khắc phục cũng như tương tác tim phổi trong giai đoạn hậu phẫu.
- Nên tránh tình trạng thiếu oxy và tăng CO2 máu để ngăn ngừa tăng áp động mạch phổi làm tăng hậu tải thất phải/suy thất phải.
- Cần tránh sử dụng co mạch hệ thống quá mức để tránh tăng hậu tải thất trái.
- Thông khí giới hạn về thể tích/áp lực: Chế độ thông khí không cho thấy có sự khác biệt thực sự nào về kết quả.
- Cần tránh sử dụng PEEP quá mức và áp lực đường thở trung bình quá mức để tránh chèn ép tim/giảm cung lượng tim.
- Kháng lực mạch máu phổi và toàn thân có thể tăng lên do đau, gây tăng hậu tải tim.
- Xem xét nitric oxide ở những bệnh nhân bị tăng áp động mạch phổi nặng trước phẫu thuật, trong giai đoạn hậu phẫu.
Bệnh phổi mãn tính/Suy yếu cơ do thần kinh
- Mở khí quản thường được thực hiện.
- Cần phải đánh giá nhu cầu về thông khí ngày/đêm/tại nhà.
- Nói chung, cài đặt máy thở thấp là cần thiết.
- Thông khí áp lực dương không xâm lấn cũng có thể được cố gắng để cung cấp PS và CPAP qua mặt nạ phù hợp (BiPAP: Bi-level áp lực dương đường thở). Người ta có thể đặt một tần số “dự phòng” trong trường hợp ngưng thở.
Trình ca lâm sàng 3
Một bé gái được tiêm chủng 13 tuổi có trọng lượng 30 kg, đột ngột khởi phát yếu của chi dưới, không có khả năng đứng trong 2 ngày. Ngày hôm sau, bé phát triển yếu của cả hai chi trên và bé chỉ có thể di chuyển cánh tay của mình trên giường. Bé bắt đầu giảm âm lượng giọng nói và phàn nàn về một số cảm giác ngứa ran ở cả hai chân. Không có tiền sử sốt, ho, phân lỏng, chấn thương, thay đổi trong cảm giác hoặc co giật. Bé có bị sốt với ho ở 2 tuần trước và kéo dài trong 3-4 ngày. Khi khám, bé tỉnh táo, ý thức và định hướng. Nhịp tim của bé là 110/phút và nhịp thở 30/phút. Bé có những nỗ lực hô hấp nông với hô hấp đảo ngược. Kiểm tra CNS cho thấy liệt tứ chi với sức cơ ở cả hai chi dưới và chi trên là 1/5 và 2/5 tương ứng. Bé bị mất phản xạ gân xương toàn thân. Không mất cảm giác khách quan và không có dấu thần kinh khu trú nào khác. Cô được chẩn đoán mắc hội chứng Gullian-Barre với yếu cơ hô hấp. Cô được thông khí vì nguyên nhân gây suy hô hấp ở chế độ thông khí PRVC với các cài đặt sau:
- Thể tích khí lưu thông — 200 (6-7 ml/kg)
- Tần số — 15
- FiO2 — 40%
- PEEP — 3
- Tỷ lệ I:E — 1:2
ABG của cô ấy với các cài đặt trên nằm trong giới hạn bình thường.
Tăng ICP (áp lực nội sọ)
Cần lưu ý những điểm sau:
1. Tránh ketamine, succinyl choline vì các tác nhân này làm tăng ICP.
2. Vị trí đầu cao trên đường giữa là lý tưởng.
3. An thần đầy đủ và giãn cơ là cần thiết để ngăn ngừa ho và chống máy thở (dẫn đến tăng ICP) và giảm đau thích hợp trong các thủ thuật gây đau.
4. PEEP thấp (tránh PEEP quá mức) để ngăn chặn ICP tăng.
5. Mục tiêu của thông khí là giữ cho PaO2 và PaCO2 bình thường đạt 30-35 mm Hg; tăng thông khí không được khuyến khích.
Trong nguy cơ thoát vị não sắp xảy ra, PaCO2 trong khoảng 28-30 mm Hg có thể được yêu cầu như một biện pháp khẩn cấp.
Thông khí Sơ sinh
Áp lực dương liên tục (CPAP): Dòng khí ấm được liên tục lưu thông qua đường thở của trẻ sơ sinh ở áp lực đặt 3-8 cm H2O duy trì thể tích phổi cuối thì thở ra cao trong khi trẻ thở tự nhiên. CPAP thường được cung cấp bằng các ngạnh mũi (nasal prongs) hoặc ống thông mũi họng (nasopharyngeal tube). Nó cải thiện oxy hóa bằng cách tăng dung tích cặn chức năng. Tuy nhiên, tin tưởng quá mức vào CPAP có thể nguy hiểm và chỉ nên sử dụng nếu trẻ có đủ nỗ lực hô hấp, dung nạp tốt và duy trì đầy đủ khí máu động mạch (PCO2 < 50 mmHg, pH > 7,25, PaO2 > 50).
Với tất cả các thiết bị CPAP, một số không khí có thể xâm nhập vào đường tiêu hóa và gây ra tình trạng căng dạ dày. Điều này có thể được ngăn chặn bằng cách sử dụng một ống thông mũi dạ dày mở. CPAP có hiệu quả làm nẹp thành ngực, giữ cho đường khí đạo không bị xẹp, do đó ngăn ngừa ngưng thở do tắc nghẽn và xẹp phổi. Các nghiên cứu khác nhau đã ghi nhận hiệu quả của CPAP trong suy hô hấp (bệnh màng trong) ở mức độ nhẹ đến trung bình. Gần đây, các thử nghiệm đã được thực hiện bằng cách sử dụng thông khí áp lực dương qua mũi (NIPPV) và nó đã được tìm thấy có kết quả tương tự như CPAP.
Thông khí sơ sinh thông thường
Thông khí giới hạn áp lực chu kỳ thời gian
Loại thông khí thông thường nhất được sử dụng cho trẻ sơ sinh là thông khí giới hạn áp lực, chu kỳ thời gian khi áp lực hít vào đỉnh được cài đặt và khí được cung cấp để đạt được áp lực mục tiêu đó. Sau khi đạt được mục tiêu, phần còn lại của thể tích khí được xả vào khí quyển, do đó, lưu thể tích khí lưu thông với mỗi nhịp thở thay đổi bất chấp áp lực đỉnh cài đặt là không đổi. Thời gian hít vào cũng kết thúc sau một khoảng thời gian định trước.
Ngược lại, trong các chế độ giới hạn thể tích, thể tích đặt trước được cung cấp với từng nhịp thở, bất kể áp lực cần thiết. Một số máy thở cũng sử dụng lưu lượng khí làm cơ sở cho chu kỳ, trong đó thì hít vào kết thúc khi lưu lượng đã đạt đến mức thấp hoặc mức đặt trước quan trọng (thông khí chu kỳ lưu lượng).
Trong máy thở giới hạn áp lực, chu kỳ thời gian, lưu lượng liên tục các thông số được cài đặt ngay từ đầu là:
- Áp lực đỉnh hít vào (PIP)
- Áp dương cuối kỳ thở ra (PEEP)
- Thời gian hít vào (Ti)
- Tần số (RR)
Hệ thống này đơn giản và duy trì khả năng kiểm soát tốt áp lực hít vào.
Nhược điểm
- Thể tích khí lưu thông kém kiểm soát.
- Không đáp ứng với những thay đổi về độ giãn nở hô hấp.
- Trẻ thở tự nhiên có thể nhận được thông khí không đầy đủ và có nguy cơ gia tăng rò rỉ khí.
Trình ca lâm sàng 4
Một trẻ sơ sinh được sinh ra ở một bà mẹ 24 tuổi với tăng huyết áp thai kỳ (PIH) sinh mổ do tăng huyết áp không kiểm soát được ở tuần thứ 34 của thai kỳ. Bé có trọng lượng sơ sinh là 1,8 kg. Bé có thở nhanh khi sinh với 68 lần/phút và co lõm gian sườn, dưới sườn và hõm ức. Bé thở rên và có độ bão hòa 85% trong không khí phòng và đạt 94% trong oxy.
X-quang ngực cho thấy các hình ảnh cản quang đồng nhất 2 bên gợi ý về bệnh màng trong (HMD). Bé được đặt nội khí quản và thông khí giới hạn áp lực chu kỳ thời gian của chế độ thông khí với các cài đặt sau:
- PIP — 22
- PEEP — 4
- FiO2—100%
- Tần số — 50
- Thời gian hít vào — 0.4 giây
Khí máu của bè với các cài đặt trên cho thấy pH là 7,25, PCO2 (60), PO2 (68), HCO3 (18), BE (–5,0) và độ bão hòa (95%). Cài đặt thông khí của bé đã được sửa đổi thành một PIP 24 và tần số đã được tăng lên 55. Sau đó, PCO2 của ông đã xuống đến 44 và pH chuẩn.
Các phương thức thay thế của thông khí sơ sinh
Do những nhược điểm liên quan đến thông khí thông thường, các chiến lược thay thế sau đang được sử dụng ngày càng nhiều:
Thông khí được kích hoạt bởi bệnh nhân (PTV Patient triggered ventilation)
Đây là một hình thức thông khí, nơi nhịp thở của máy được tạo ra để đáp ứng với tín hiệu bắt nguồn từ nỗ lực hô hấp của bệnh nhân, do đó đồng bộ hóa sự khởi đầu của cả nhịp thở tự phát và cơ học. Các loại tín hiệu được sử dụng để cung cấp PTV cho trẻ sơ sinh khác nhau và có thể là trở kháng (impedence), áp lực hoặc lưu lượng. Các tính năng cơ bản là thay đổi sự kiểm soát nhịp thở từ bác sĩ lâm sàng sang cho bệnh nhân và thế hệ mới hơn của máy thở cho phép ứng dụng đến trẻ sơ sinh nhỏ nhất. PTV có thể thuộc các loại sau:
a. Thông khí hỗ trợ/kiểm soát (Assist/control ventilation):
Đây là chế độ thông khí tốt nhất trong giai đoạn cấp tính vì nó đòi hỏi ít nỗ lực nhất định của bệnh nhân và tạo ra oxy hóa được cải thiện ở áp lực đường thở trung bình bằng hoặc thấp hơn so với các chế độ thông thường. Trong loại thông khí này, nhịp thở áp lực dương được cung cấp để đáp ứng với nỗ lực hít vào của bệnh nhân (hỗ trợ) miễn là nó vượt quá tiêu chuẩn ngưỡng kích hoạt đặt trước. Có một tần số dự phòng (kiểm soát) trong trường hợp bệnh nhân ngừng thở. Lưu lượng hít vào tỷ lệ với nỗ lực của bệnh nhân và thông khí được dung nạp tốt.
b. Thông khí bắt buộc ngắt quãng đồng bộ (SIMV, Synchronous intermittent mandatory ventilation):
Trong chế độ thông khí này, nhịp thở cơ học được cung cấp theo tần số được cài đặt bởi bác sĩ nhưng được đồng bộ hóa khi bắt đầu nhịp thở của chính bệnh nhân. Cho phép thở tự do giữa nhịp thở cơ học. Điều này đảm bảo ít rủi ro hơn về “chống máy” hoặc rò rỉ khí và an thần là không cần thiết. SIMV đặc biệt hữu ích cho việc cai máy thở từ thông khí kiểm soát.
c. Thông khí hỗ trợ áp lực (PSV, Pressure support ventilation):
Tương tự như thông khí hỗ trợ/kiểm soát ngoại trừ việc nó là chu kỳ lưu lượng, do đó bệnh nhân có toàn quyền kiểm soát mức độ thở và trong bao lâu (Ti). Mặc dù PSV có thể được sử dụng để thông khí đầy đủ (PSV max), trong thực tế nó được sử dụng như một chế độ cai máy thở.
d. Thông khí hỗ trợ theo tỷ lệ (PAV).
e. Thông khí phút bắt buộc (MMV):
Đây là những chiến lược thông khí đầy hứa hẹn khác hiện đang được phát triển để sử dụng lâm sàng nhưng không có dữ liệu liên quan đến việc sử dụng ở trẻ sơ sinh.
Chiến lược cứu hộ để xử trí sơ sinh thông khí thất bại
Mặc dù các kỹ thuật thông khí được cải thiện, thông khí thông thường có thể thất bại trong một số tình huống nhất định. Một thông số được sử dụng phổ biến để đánh giá hiệu quả của thông khí là chỉ số oxy hóa (OI).
OI = (Paw x FiO2 x 100) / PaO2
- PAW = Áp lực đường thở trung bình
- FiO2 = Nồng độ oxy hít vào
- PaO2 = Áp lực riêng phần oxy
OI từ 25-40 cho thấy không đủ thông khí với chế độ hỗ trợ hiện có.
OI > 40 cho biết suy hô hấp.
Các liệu pháp cứu hộ khác nhau như được đưa ra dưới đây hiện đang được thực hiện:
Thông khí tần số cao: Có thể có hai loại:
1. Thông số dao động tần số cao (HFOV).
2. Thông khí phản lực tần số cao (HFJV).
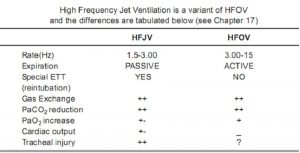
Ở trẻ sơ sinh, thông khí dao động tần số cao đã được tìm thấy là có hiệu quả trong những tình huống nhất định. Trong loại thông khí này, dòng khí tươi liên tục chạy qua nguồn tạo ra dao động và van rò rỉ có kiểm soát hoặc bộ lọc thấp cho phép khí thoát ra khỏi hệ thống. Cả hít vào và thở ra đều là các quá trình chủ động. Dao động được tạo ra ở tần số dao động từ 3 Hz-15 Hz (1 Hertz (Hz) = 60 nhịp thở) mỗi phút. Dao động áp lực trong đường dẫn khí tạo ra sự biến động thể tích khí lưu thông nhỏ xung quanh áp lực căng không đổi. Biên độ của áp lực thay đổi từ 15-50 cm H2O, xác định thể tích khí lưu thông. Thông khí này gây ra việc tuyển dụng phế nang đồng đều và có nguy cơ rò rỉ khí thấp hơn đáng kể. Các nghiên cứu trước đây về HFOV đã nêu lên một số nghi ngờ về nguy cơ IVH, tuy nhiên các thử nghiệm đối chứng ngẫu nhiên được thực hiện với các tiêu chí lựa chọn thích hợp đã mô tả một kết quả tốt hơn đáng kể với HFOV trong một số điều kiện nhất định. Phương thức thông khí này đã được phát hiện có hiệu quả trong suy hô hấp phức tạp bởi PPHN. Chỉ Sensorimedics 3100/3100A, máy thở dao động tần số cao đã được FDA chấp thuận để can thiệp sớm (HFOV dự phòng) nhưng nó không phải là hình thức điều trị thường được ưa thích.
Trình ca lâm sàng 5
Một người mẹ 29 tuổi đã sinh bé ở tuần thứ 38 của thai kỳ, với nước ối nhuộm phân xu (MSL, Meconium stained liquor). Lúc sinh đứa bé khóc rất mạnh. Bé đã phát triển bệnh suy hô hấp ngay sau khi sinh. Bé thở với 80 lần/phút với co lõm ngực nghiêm trọng và độ bão hòa 88% trong 100% oxy. Chụp X-quang ngực của anh ấy gợi ý về hội chứng hít phân xu (MAS, meconium aspiration syndrome). Bé được thông khí do tình trạng thiếu oxy kéo dài với các cài đặt sau:
- Chế độ: giới hạn áp lực chu kỳ thời gian
- PIP 26
- PEEP 3
- Tần số 60
- FiO2 100%
- Tỷ lệ I:E là 1:3
Kết quả khí máu của bé là: pH (7.182), PCO2 (56), PO2 (40), HCO3 (16.2), BE (– 7.5) và độ bão hòa oxyhemoglobin 86%. Siêu âm tim được thực hiện do nghi ngờ tăng áp phổi tồn tại (PPHN) cho thấy áp lực phổi 90 mm Hg với áp lực hệ thống là 82/40. Bé được bắt đầu dùng dopamine để tăng áp lực hệ thống và milrinone cho giãn mạch phổi. Sodium bicarbonate được dùng để điều chỉnh toan và PIP tăng lên 28. Tỷ lệ I:E không tăng do nguy cơ rò rỉ khí trong MAS cao. Sau những can thiệp này, ABG được cải thiện thành pH: 7,24, PCO2 45, HCO3 19,6, BE – 2,6 nhưng PO2 vẫn ở mức thấp trên 45 mm Hg. Bé đã được đưa ra một thử nghiệm của thông khí tần số cao, sau đó tình trạng thiếu oxy của bé từ từ cải thiện.
Nitric Oxide hít (INO)
Nitric oxide (NO) dường như được phân bố phổ biến trong vũ trụ. Các bác sĩ ICU đã quan tâm đến các tác động của NO đối với trương lực mạch máu. Oxit nitric hít chỉ cung cấp đến phổi có khí, nơi nó nhanh chóng khuếch tán từ các tế bào nội mô thành các tế bào cơ trơn mạch máu cận kề và kích thích Guanylate Cyclase làm tăng nồng độ Cyclic Guanosine Monophosphate khiến cho cơ trơn giãn. Hiệu ứng giãn mạch cục bộ này cải thiện sự không phù hợp V/Q. NO khuếch tán vào khoảng mạch máu sẽ nhanh chóng được chuyển thành methemoglobin, do đó tránh tác dụng giãn mạch hệ thống.
Oxit nitric hít đặc biệt hữu ích trong điều trị chứng tăng áp phổi tồn tại biến chứng của RDS. Điều này có thể được sử dụng với cả thông khí tần số cao và thông thường. Kinsella và cộng sự đã báo cáo kết quả trong chín trường hợp PPHN được điều trị bằng INO. Trong vòng 15 phút bắt đầu, PaO2 tăng từ 55 mm Hg lên 136 mm Hg và OI giảm từ 60 xuống 26. Ba ca đầu tiên phải được chuyển sang ECMO nhưng sáu ca còn lại hồi phục hoàn toàn.
Bệnh nhân tăng áp phổi thứ phát sau bệnh tim bẩm sinh cũng có thể có lợi cả về chẩn đoán và điều trị từ NO. Đôi khi, NO có thể kết hợp với O2 để tạo thành NO2 và peroxynitrite, có thể có độc tính cao đối với cơ thể. Do đó, cần nghiên cứu thêm để xác nhận sự an toàn ngắn hạn và dài hạn của việc sử dụng INO ở trẻ rất nhỏ. Liều lượng sử dụng (10-80 phần triệu) cũng cần được chuẩn hóa.
TÓM LƯỢC
1. Hãy nhớ rằng sốc và hồi sức sau sinh là những dấu hiệu quan trọng để thông khí, ngoài suy hô hấp và bệnh thần kinh cơ.
2. Giám sát lâm sàng đầy đủ sự nâng lên của lồng ngực và độ bão hòa oxy là rất quan trọng (bất kể mode thở gì).
3. Nếu máy thở thất bại, hoặc khi nghi ngờ, hãy rút ống nội khí quản và thử thông khí bóng-mask.
4. Luôn nghĩ về tràn khí màng phổi ở bệnh nhân thở máy.
5. Pulse oximetry và ABG cơ sở là cần thiết cho thông khí.
6. Thiếu oxy mô nên được loại trừ/sửa chữa trước khi an thần một đứa trẻ bị kích thích.
7. Không dùng thuốc giãn cơ/an thần ở bệnh nhân tắc nghẽn đường thở trên, trừ khi rất tự tin trong đặt nội khí quản.
8. Thể tích khí lưu thông thấp cho phép ngăn ngừa chấn thương phổi (hypercapnia cho phép).
9. Giám sát CO2 và giám sát biểu đồ dạng sóng là mong muốn nếu có.





