Bài viết Ngưng thở lúc ngủ ở bệnh nhân tim mạch được dịch từ bài Obstructive Sleep Apnea in Cardiovascular Disease: A Review of the Literature and Proposed Multidisciplinary Clinical Management Strategy bởi bác sĩ V.A Minh.
Giới thiệu
Bệnh tim mạch (CVD) vẫn là một nguyên nhân rất phổ biến về tỷ lệ mắc bệnh và tử vong, cả ở Hoa Kỳ và trên toàn thế giới. Song song với việc phát triển và cải tiến các trị liệu mới cho CVD đã biết như BMV hoặc suy tim (HF), đã có sự tập trung gia tăng vào việc điều chỉnh các yếu tố nguy cơ tim mạch cho cả phòng ngừa tiên phát và thứ phát, phản ánh sự hiểu biết hơn nữa về CVD như một quá trình mang tính hệ thống với đa yếu tố quyết định.
Ngưng thở lúc ngủ do tắc nghẽn (OSA) có liên quan đến nhiều dạng bệnh lý tim mạch khác nhau bao gồm tăng huyết áp, đột quỵ não, suy tim, bệnh mạch vành và rung nhĩ. [1] Người lớn mắc OSA không chỉ có nguy cơ mắc bệnh CVD mà còn xấu đi dự hậu liên quan với CVD. OSA rất phổ biến, ước tính ảnh hưởng đến 34% nam giới và 17% phụ nữ trong dân số [2] và 40% đến 60% bệnh nhân mắc CVD. [3] Ngoài ra, tỷ lệ này ngày càng tăng, với những con số này tăng 30% so với 2 thập kỷ trước ,[2] khả năng liên quan đến gia tăng đáng kể bệnh béo phì cũng như dân số già hóa.
Mặc dù có mối liên quan rõ ràng giữa CVD và OSA, các thử nghiệm ngẫu nhiên đã không chứng minh được rằng điều trị ngưng thở khi ngủ giúp cải thiện kết quả tim mạch cứng ở bệnh nhân CVD.[5] Tuy nhiên, lĩnh vực này vẫn còn gây tranh cãi, vì các thử nghiệm ngẫu nhiên được thực hiện cho đến nay vẫn còn hạn chế về số lượng cũng như thiết kế, nhấn mạnh sự cần thiết phải nghiên cứu thêm vào. [6] Hơn nữa, tài liệu hiện tại cho thấy tác động của chẩn đoán và điều trị OSA khác nhau giữa các tiến trình bệnh lý tim mạch cụ thể, cho nên cần hiểu biết sâu sắc hơn và cách tiếp cận lâm sàng khác nhau về vấn đề này. Trong bài viết này, chúng tôi xem xét các tài liệu liên quan đến OSA ở bệnh nhân CVD. Ngoài ra, chúng tôi cung cấp một cách tiếp cận lâm sàng thực tế để đánh giá và quản lý BN nghi ngờ hoặc đã chẩn đoán OSA ở bệnh nhân mắc CVD bao gồm các khuyến cáo được tổng hợp từ một số hướng dẫn thực hành ở các nơi khác nhau kết hợp với một số đề xuất của chúng tôi về các vấn đề chưa được giải quyết theo Guideline hiện hành, dựa trên kinh nghiệm lâm sàng riêng và y văn tốt nhất có sẵn.
Định nghĩa ngưng thở khi ngủ
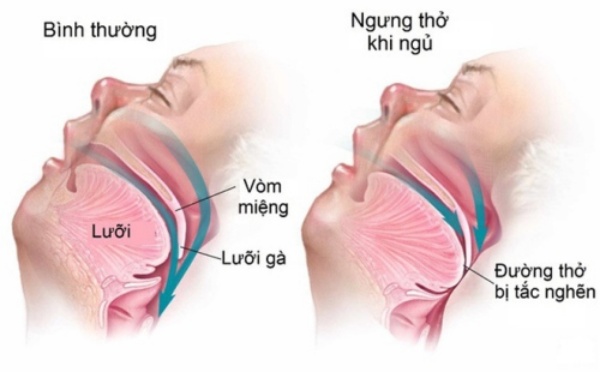
Ngưng thở khi ngủ được đặc trưng bởi các cơn ngưng thở lặp đi lặp lại trong khi ngủ.
Ngưng thở được định nghĩa là ngừng luồng khí hô hấp kéo dài từ 10 giây trở lên, trong khi thuật ngữ giảm thở liên quan đến việc giảm luồng khí hô hấp (ít nhất 30%) kéo dài 10
giây trở lên khi gây giảm độ bão hòa oxy hoặc đánh thức khi ngủ. [7]
Các bước cần thiết cho một chu kỳ hô hấp thành công bao gồm kích hoạt tín hiệu từ trung tâm điều hòa ở thân não, truyền tín hiệu qua các dây thần kinh ngoại biên, kích hoạt các cơ hô hấp để tạo ra áp lực xâm nhập âm tính và đường thở thông thoáng.
Cơ chế gây ngưng thở hoặc giảm thở có thể gây bởi tắc nghẽn, trong đó tắc nghẽn đường hô hấp trên gây ngừng luồng khí mặc dù có nỗ lực hô hấp hoặc trung ương, trong đó không có cả luồng khí và nỗ lực hô hấp. Thuật ngữ rối loạn nhịp thở lúc ngủ (SDB) bao gồm OSA, trung ương (CSA) và ngưng thở hỗn hợp, cái mà cho thấy nỗ lực hô hấp vắng mặt ban đầu và sau đó nỗ lực rõ ràng với tắc nghẽn và chấm dứt ngưng thở hỗn hợp.
Các yếu tố nguy cơ quan trọng đối với OSA bao gồm béo phì, bất thường về giải phẫu sọ mặt hoặc miệng hậu (oropharyngeal), nam giới và hút thuốc.[8] Trong khi ngủ, có sự giảm trương lực của các cơ mũi liên quan đến việc duy trì sự thông khí đường thở. Đặc biệt, sự thư giãn của cơ cằm-lưỡi cho phép lưỡi rơi xuống phía sau hầu họng, tạo điều kiện cho sự tắc nghẽn ở những người nhạy cảm.[9]
Các yếu tố giải phẫu bao gồm béo phì dẫn đến hẹp đường dẫn khí tương đối làm tăng khả năng tắc nghẽn. Quan sát cho thấy rằng OSA cũng ảnh hưởng đến bệnh nhân không béo phì và không có bất thường về giải phẫu có thể thấy được chỉ ra các cơ chế không giải phẫu cũng quan trọng. Ví dụ bao gồm mất ổn định kiểm soát thông khí [10] và giảm ngưỡng kích thích trong giấc ngủ.[11] Sự góp phần tương đối từ các quá trình này khác nhau giữa từng bệnh nhân, với ý nghĩa tiềm năng cho điều trị. Hiểu rõ hơn về các cơ chế của OSA có thể tạo điều kiện cho các chiến lược điều trị cá nhân hóa hơn trong tương lai.
CSA là kết quả của sự thất bại thoáng qua của các trung tâm kiểm soát hô hấp ở tủy để khởi kích hô hấp. Cơ chế chính được cho là sự điều hòa bất thường của ngưỡng ngưng thở, áp suất riêng phần của CO2 dưới mức hô hấp bị ức chế, mặc dù tùy thuộc vào nguyên nhân cơ bản, bệnh nhân CSA có thể là tăng CO2, CO2 bình thường hoặc giảm CO2.[9] Suy tim là một trong những nguyên nhân hàng đầu của CSA, đặc biệt liên quan đến thở Cheyne ‐ Stokes, được đặc trưng bởi các cơn nỗ lực tăng dần – giảm dần hô hấp và giảm CO2 máu.[12]
Đánh giá và chẩn đoán
Việc đánh giá ngưng thở lúc ngủ bắt đầu bằng đánh giá giấc ngủ toàn diện, bao gồm khai thách bệnh sử về các triệu chứng hoặc dấu chứng lâm sàng, chẳng hạn như buồn ngủ ban ngày quá mức, đau đầu buổi sáng, ngủ ngáy, chứng kiến ngưng thở khi ngủ, hoặc khó tập trung, khám thực thể và đánh giá tiền sử y tế cho các bệnh đi kèm có liên quan và các yếu tố nguy cơ khác [13] (Bảng 1).
Bệnh nhân nghi ngờ ngưng thở lúc ngủ sau đánh giá này nên được thực hiện test chẩn đoán, tiêu chuẩn chẩn hóa là dùng PSG. Điều trị OSA thường được dành riêng cho những người có chỉ số giảm thở -ngưng thở (AHI; số lần ngưng thở và giảm thở được quan sát mỗi giờ) ≥ 5 đo trong suốt khảo sát giấc ngủ ở các bệnh nhân có triệu chứng/dấu chứng của ngưng thở lúc ngủ hoặc liên quan với tình trạng y khoa (gồm tăng huyết áp, HF, bệnh động mạch vành, rối loạn nhịp tim đáng kể và các dạng CVD khác). Ngoài ra, AHI ≥15 thường được điều trị như OSA ngay cả khi không có triệu chứng, dấu chứng hoặc các tình trạng y tế liên quan. [14]
Mức độ nặng cũng được xác định dựa vào AHI, với 5-14 được coi là mức độ nhẹ, 15-30 mức trung bình và > 30 mức nặng. Sự thay đổi có ý nghĩa giữa đêm và đêm của AHI đã được quan sát thấy trong các nghiên cứu về PSG ban đêm liên tiếp, với 7% đến 25% bệnh nhân đáp ứng các tiêu chuẩn chẩn đoán cho OSA trung bình đến nặng vào đêm thứ hai mặc dù kết quả âm tính vào tối hôm trước.[15] Hiện tại do đó, hướng dẫn khuyên bạn nên lặp lại PSG ở bệnh nhân có nghiên cứu ban đầu âm tính khi nghi ngờ lâm sàng về OSA vẫn còn cao. [16]
| Bảng 1. Triệu chứng và dấu chứng của OSA |
| Ngáy |
| Ngưng thở được chứng kiến bởi người ngủ cùng |
| Các đợt ngột thở hoặc thở ngáp trong lúc ngủ |
| Mất ngủ với các lần thức giấc lặp lại |
| Buồn ngủ ban ngày quá mức |
| Ngủ không ngon giấc |
| Đau đầu vào buổi sáng |
| Khó tập trung |
| Giảm trí nhớ |
| Kích thích và/hoặc thay đổi tính tình |
| Tiểu đêm |
| Giảm libido và/hoặc rối loạn cương dương |
Thử nghiệm ngưng thở lúc ngủ tại nhà (HSAT) bằng thiết bị theo dõi di động là một chiến lược thử nghiệm thay thế hợp lý. Hiện tại có vài loại HSAT, tất cả đều đo tần số tim và đo oxy có một số loại cũng đo áp lực mũi, đo thể tích ngực và bụng, và/hoặc đo huyết áp động mạch ngoại biên. So với PSG, độ chính xác chẩn đoán của HSAT thấp hơn và quan trọng là khác nhau tùy thuộc vào dân số được nghiên cứu và tiêu chuẩn chẩn đoán được sử dụng. [17]
Mặc dù có những lưu ý này, HSAT đưa ra một giải pháp thay thế khả thi cho PSG trong các trường hợp chọn lọc và được khuyến cáo chẩn đoán OSA ở những bệnh nhân không biến chứng với nguy cơ OSA trung bình đến nặng. [7] Do độ nhạy giới hạn và hậu quả có thể của kết quả âm tính giả, các trường hợp âm tính hoặc không chẩn đoán nên được đánh giá với PSG. Hơn nữa, bệnh nhân có nguy cơ ngưng thở khi ngủ trung ương hoặc hỗn hợp (bệnh tim phổi đang kể, sử dụng opioid mãn tính, tiền sử đột quỵ não hoặc rối loạn thần kinh cơ có liên quan đến cơ hô hấp) hoặc các rối loạn giấc ngủ không hô hấp khác cần được đánh giá PSG thay vì HSAT,[16] vì chẩn đoán chính xác với HSAT cho ngưng thở trung ương chưa được phê duyệt.
Bởi vì một đêm HSAT ít tốn tài nguyên hơn nguyên-đêm với PSG, chi phí giảm đã được trích dẫn là một lợi ích tiềm năng của việc tăng sử dụng HSAT trong chẩn đoán OSA. Một số phân tích so sánh hiệu quả chi phí của HSAT với PSG nguyên-đêm hoặc phần-đêm ở người lớn nghi ngờ OSA từ trung bình đến nặng thay vì đánh giá PSG nguyên-đêm là phương thức thử nghiệm được ưu chuộng. [20]
Tăng chi phí liên quan đến kiểm tra lặp lại và HSAT âm tính tính đến trong các kết quả này. Một lưu ý chính của các phân tích này là khả năng xảy ra lỗi liên quan đến sự thiếu sót trong mô hình của lộ trình chẩn đoán lâm sàng và những hạn chế về chất lượng của dữ liệu thực tế có sẵn để hiệu chỉnh mô hình của họ. Chỉ có 1 nghiên cứu được công bố cho đến nay đã phân tích hiệu quả chi phí tương đối của các phương thức chẩn đoán khác nhau bằng cách sử dụng phép đo sử dụng tài nguyên thế giới thực trong bối cảnh thử nghiệm ngẫu nhiên có kiểm soát (RCT).
Sử dụng dữ liệu từ thử nghiệm HomePAP, Kim và cộng sự đã phát hiện ra rằng trong 373 bệnh nhân có nguy cơ mắc OSA từ trung bình đến nặng, lộ trình thử nghiệm tại nhà dẫn đến chi phí thấp hơn đáng kể cho bệnh nhân so với PSG tại phòng đo giấc ngủ ($ 1575 so với $ 1840 , P = 0,02).[22] Do đó, việc sử dụng HSAT ở những BN được lựa chọn phù hợp với nghi ngờ OSA có thể có khả năng giảm chi phí; tuy nhiên, các nhân viên y tế phải nhận ra rằng việc mở rộng sử dụng HSAT cho nhóm dân số khác, đặc biệt là những bệnh nhân có nguy cơ thấp, có thể thực sự làm tăng chi phí chung do thử nghiệm thường xuyên hơn.
Một vài bảng câu hỏi lâm sàng và các công cụ dự đoán đã được phát triển để hỗ trợ cho việc đánh giá OSA, chẳng hạn như bảng câu hỏi STOP BANG, Thang điểm giấc ngủ Epworth và Bảng câu hỏi Berlin (Bảng 2). Những công cụ lâm sàng này được thiết kế để cung cấp một phương pháp đánh giá tiêu chuẩn có thể được thực hiện tương đối nhanh chóng trong tình huống ngoại trú, tại trung tâm giấc ngủ hoặc tại các phòng khám chăm sóc ban đầu. Mặc dù mang lại lợi thế là nhanh chóng, thuận tiện và không tốn kém, các nghiên cứu đánh giá độ chính xác chẩn đoán của các công cụ lâm sàng này so với PSG hoặc HSAT đã chứng minh không đủ nhạy và đặc hiệu.[7] Theo đó, các công cụ dự đoán đánh giá lâm sàng hiện không được khuyến cáo để chẩn đoán OSA trong trường hợp không có PSG hoặc HSAT. Tuy nhiên, họ có thể đóng một vai trò hữu ích như các công cụ bổ trợ trong quá trình sàng lọc hoặc hỗ trợ đánh giá hiệu quả điều trị trong thời gian dài theo dõi bệnh nhân mắc OSA.
| Bảng 2. Tổng kết bảng câu hỏi ngưng thở lúc ngủ lâm sàng | ||
| Bảng câu hỏi | Tổng kết nội dung bảng câu hỏi | Độ chính xác chẩn đoán so với AHI (>15 biến cố/giờ) [16] |
| Berlin | 10 câu hỏi phụ thuộc vào 3 triệu chứng/dấu chứng:
Bệnh nhân có thể phân loại bởi thang điểm thành nhóm nguy cơ thấp hoặc nguy cơ cao có chứng OSA |
Độ nhạy. 0.77 (073-0.81).
Độ đặc hiệu. 0.44 (0.38-0.51). |
| STOP | 4 câu hỏi liên quan với các triệu chứng/dấu chứng:
|
Độ nhạy. 0.89 (0.81-0.94).
Độ đặc hiệu. 0.32 (0.19-0.48). |
| STOP-BANG | 4 câu hỏi liên quan với triệu chứng/triệu chứng + 4 yếu tố lâm sàng góp phần:
Bệnh nhân được phân loại thành nguy cơ thấp, trung bình, cao có chứng OSA |
Độ nhạy. 0.90 (0.86-0.93).
Độ đặc hiệu. 0.36 (0.29-0.44). |
| Epworth | 8 câu hỏi để hỏi BN tỉ lệ khả năng vào giấc ngủ trong các tình huống ban ngày khác nhau.
Bệnh nhân được phân loại có giấc ngủ bình thường, buồn ngủ mức trung bình, hoặc nặng và có thể buồn ngủ bệnh lý. |
Độ nhạy.0.47 (0.35-0.59).
Độ đặc hiệu 0.62 (0.56-0.68). |
Điều trị
Quản lý hiệu quả OSA đòi hỏi phải đánh giá toàn diện về kiểu hình của từng bệnh nhân cũng như đánh giá và theo dõi lâu dài. Các lựa chọn hành vi, y tế, nha khoa và phẫu thuật hiện có để điều trị chứng ngưng thở khi ngủ.
Điều trị bằng áp lực đường thở dương tính (PAP) là liệu pháp đầu tay cho tất cả các bệnh nhân được chẩn đoán mắc chứng ngưng thở khi ngủ tắc nghẽn và đã được chứng minh là làm giảm AHI [23] và cải thiện tình trạng buồn ngủ và chất lượng cuộc sống được báo cáo.[24] Về chi phí hiệu quả, ước tính gia tăng tỷ lệ chi phí-hiệu quả là 15.915 đô la đạt được chất lượng sống điều chỉnh theo năm.[20] Cơ chế điều trị của PAP là giữ luồng khí nén ở đường thở trên, do đó làm giảm tắc nghẽn đường thở và các biến cố ngưng thở. Hai chế độ PAP chính là áp lực đường thở dương liên tục (CPAP) và thông khí với hai ngưỡng áp lực dương (Bi- PAP). CPAP là phương thức đầu tiên được ưa chuộng cho hầu hết các bệnh nhân OSA, trong khi thông khí với hai ngưỡng áp lực dương thường dành cho bệnh nhân mắc OSA kèm theo hội chứng giảm thông khí, mặc dù nó cũng có thể được sử dụng ở những BN OSA đơn độc không dung nạp với CPAP và một số trường hợp CSA. Các thiết lập tối ưu được xác định một cách lý tưởng thông qua điều chỉnh thủ công PAP trong suốt quá trình PSG toàn đêm để có áp lực giúp loại bỏ tắc nghẽn đường thở trên và vẫn có thể chịu được cho bệnh nhân. Ngoài ra, một số bệnh nhân trải qua một khảo sát phân chia-đêm, trong đó điều chỉnh PAP được thực hiện theo phần chẩn đoán của PSG. Một khảo sát phân chia-đêm đòi hỏi phải chẩn đoán kết luận OSA từ trung bình đến nặng với ít nhất 3 giờ còn lại trong test để tiến hành điều chỉnh PAP.
Tự động điều chỉnh CPAP (APAP) là một tùy chọn khác mang lại ưu điểm cho việc thực hiện điều chỉnh tại nhà hơn là trong phòng đo giấc ngủ. Với APAP, bác sĩ lâm sàng lập trình một phạm vi áp lực, và mức PAP được quản lý sẽ tự động được điều chỉnh suốt đêm đến áp suất thấp nhất cần thiết để duy trì mức độ ổn định đường thở trên bằng phần mềm phát hiện sự kiện độc quyền. Một số thử nghiệm ngẫu nhiên so sánh CPAP cố định với APAP cho thấy không có sự khác biệt hoặc, trong một số trường hợp, một lợi thế nhỏ của APAP liên quan đến tỷ lệ tuân thủ, giảm AHI và cải thiện tình trạng buồn ngủ ở nhóm OSA không biến chứng.[25] Đáng chú ý, BN suy tim, COPD hoặc một dạng bệnh phổi đáng kể khác, hội chứng giảm thông khí do béo phì và SDB liên quan đến bệnh lý thần kinh cơ đã được loại trừ khỏi các nghiên cứu này và các hướng dẫn hiện tại khuyến cáo không nên sử dụng APAP để điều chỉnh áp suất hoặc điều trị ở những bệnh nhân này.[27]

Điều trị PAP là một điều trị hiệu quả của OSA; tuy nhiên, hiệu quả có thể bị hạn chế do không tuân thủ điều trị của bệnh nhân, điều này không phải là không phổ biến và có thể do nhiều yếu tố khác nhau.[28] Chiến lược có thể hiệu quả đối với một số bệnh nhân trong việc cải thiện tuân thủ điều trị bao gồm thay đổi giao diện mặt nạ (khả năng dung nạp cao của giao diện mũi đã được đưa ra), thêm độ ẩm cho hệ thống PAP (hiệu quả có thể được giới hạn ở những người bị nghẹt mũi), thêm dây buộc cằm (chinstrap) vào mặt nạ (cũng có thể làm giảm rò rỉ không khí và AHI tồn dư), [29] và sử dụng chế độ APAP.[24] Trị liệu hành vi nhận thức nhằm cải thiện hiệu quả của bệnh nhân đối với sức khỏe của họ đã được chứng minh là tăng sự tuân thủ trong một số nghiên cứu.[28] Đánh giá sớm và khắc phục kịp thời mọi vấn đề là cực kỳ quan trọng sau khi bắt đầu điều trị, vì sử dụng trong 2 tuần đầu tiên dự đoán tuân thủ dài hạn với trị liệu.[23]
Các điều trị hành vi cho chứng ngưng thở lúc ngủ bao gồm giảm cân, điều trị tư thế ngủ và tránh thức uống có cồn hoặc các thuốc an thần khác (Bảng 3). Giảm cân làm giảm mức độ nghiêm trọng của OSA ở hầu hết bệnh nhân thừa cân, với mối tương quan đáng kể giữa mức độ giảm cân và giảm AHI.[30] Giảm cân có thể là nội khoa hoặc phẫu thuật.[33] Điều chỉnh lối sống tích cực và giảm cân có thể làm giảm nguy cơ các biến cố tim mạch trong tương lai bao gồm tử vong ở bệnh nhân thừa cân/béo phì thông qua các cơ chế không liên quan đến OSA [34] và do đó nên được khuyến cáo cho tất cả những bệnh nhân OSA cùng với các phương pháp điều trị khác.[36] Phẫu thuật Bariatric có hiệu quả giảm cân và giảm AHI và do đó giảm cân nên được xem xét ở những bệnh nhân béo phì chọn lọc kèm OSA.[37] Mặc dù giảm cân có thể làm giảm AHI, nhưng hầu hết bệnh nhân sẽ cần một số hình thức trị liệu OSA bổ sung, bởi vì chỉ 10% đến 30% bệnh nhân đạt được AHI <5 trong các thử nghiệm giảm cân y tế hoặc phẫu thuật.[33]
| Bảng 3: Điều trị hành vi cho ngưng thở lúc ngủ do tắc nghẽn | |
| Điều trị | Chọn bệnh nhân |
| Giảm cân | Tất cả BN thừa cân béo nên khuyến khích giảm cân, như thêm vào với điều trị đầu tay (primary). |
| Điều trị tư thế | Có thể được sử dụng như điều trị hàng hai (secondary) hoặc điều trị thêm vào ở các bệnh nhân với giảm ý nghĩa ở tư thế không- nằm ngửa so với nằm ngửa.
Có thể được xem xét điều trị đầu tay ở các trường hợp chọn lọc khi AHI bình thường ở tư thế không-nằm ngửa đã được chứng minh bởi PSG và tuân thủ có thể được đảm bảo. |
| Tránh thức uống có cồn hoặc các chất khác | Bệnh nhân nên được khuyến khích để hạn chế tối thiểu thức uống cồn.
Bác sĩ nên theo dõi và tránh chỉ định thuốc có khả năng làm nặng thêm tình trạng ngưng thở lúc ngủ, như Benzodiazepines, thuốc Opiates, hoặc ức chế hệ thần kinh trung ương khác. |
Điều trị tư thế ngủ liên quan đến việc sử dụng một thiết bị định vị để duy trì một vị trí khác ngoài nằm ngửa trong khi ngủ, vì tư thế nằm ngửa có liên quan đến việc giảm kích thước đường thở nhiều hơn. Vai trò của điều trị tư thế ngủ chủ yếu là điều trị hàng hai (secondary), nhưng nó có thể được sử dụng như một trị liệu chính ở những bệnh nhân được chứng minh là có ‐ AHI thấp khi ở tư thế không nằm ngửa.[39] Ước tính >50% tất cả bệnh nhân có AHI> 5 biến cố/giờ có tư thế giấc ngủ ảnh hưởng ngưng thở lúc ngủ.[40]
Các dụng cụ đặt ở miệng, chẳng hạn như một dụng cụ đẩy hàm dưới và các dụng cụ giữ lưỡi, hoạt động bằng cách mở rộng cơ học đường hô hấp trên bằng cách di chuyển lưỡi về phía trước và giảm khả năng thu gọn của nó trong khi ngủ,[41] mô phỏng kĩ thuật Jaw-Thrust được sử dụng bởi bác sĩ gây mê để mở đường thở cho bệnh nhân gây mê. Cả dụng cụ đẩy hàm dưới và các dụng cụ giữ lưỡi đều làm tăng diện tích mặt cắt ngang của đường thở ở cấp độ của khẩu cái-hầu (Velopharynx) và khẩu hầu (oropharynx), mặc dù sự thay đổi đường kính lớn hơn với các thiết bị giữ lưỡi so với dụng cụ nâng hàm dưới.[42] Dụng cụ đặt ở miệng có hiệu quả trong việc giảm AHI ở bệnh nhân mắc OSA [43] nhưng kém hiệu quả hơn liệu pháp PAP.[41] AHI cơ bản ≥30 và áp lực CPAP điều trị tối đa> 12 mm Hg được dự đoán là thất bại điều trị dụng cụ đặt ở miệng (thành công được xác định bằng cách đạt được AHI <5 hoặc 5≤ AHI <10 với mức giảm> 50% so với ban đầu), và do đó, các đặc điểm lâm sàng này cần được xem xét khi lựa chọn bệnh nhân điều trị bằng dụng cụ đặt ở miệng. [44] Dụng cụ đặt ở miệng được khuyên dùng để điều trị ngáy tiên phát mà không mắc OSA, và trong điều trị OSA nhẹ – trung bình trong trường hợp bệnh nhân rất muốn thử dùng dụng cụ hơn trị liệu PAP. Chúng cũng được ưu chuộng so với việc không điều trị ở các BN ngáy tiên phát mà không có OSA hoặc OSA ở bất kỳ mức độ nghiêm trọng nào ở những bệnh nhân không dung nạp hoặc không muốn thử trị liệu PAP.[43]
Phẫu thuật đường hô hấp trên được thiết kế để giải quyết tắc nghẽn về giải phẫu đường thở ở đường hô hấp trên và bao gồm nhiều kỹ thuật khác nhau. Các thủ thuật phẫu thuật riêng lẻ có thể được phân loại là mũi, hầu họng, hầu họng hoặc toàn bộ đường hô hấp trên tùy thuộc vào vị trí giải phẫu mà tại đó tắc nghẽn là mục tiêu. Nhiều bệnh nhân đã giải phẫu tắc nghẽn tại nhiều vị trí và yêu cầu nhiều phẫu thuật chỉnh sửa, trong đó nhiều phẫu thuật được thực hiện đồng thời hoặc qua nhiều lần phẫu thuật. Phẫu thuật có thể được coi là trị liệu chính cho bệnh nhân ngáy tiên phát kèm OSA, ở bệnh nhân mắc OSA nhẹ đến trung bình, trong đó họ có thể không phải dụng cụ đặt ở miệng, và trong trường hợp giải phẫu tắc nghẽn trong đó phẫu thuật sẽ được coi là hiệu quả cao và là trị liệu thứ cấp cho bệnh nhân OSA gặp phải đáp ứng không đầy đủ hoặc không thể chịu đựng được liệu pháp PAP.
Phẫu thuật là một lựa chọn quản lý hiệu quả để điều trị OSA, với tỷ lệ thành công về PSG được báo cáo (thường được định nghĩa là giảm ≥50% trong AHI xuống giá trị AHI ≤20) từ 35% đến 83% trong y văn.[45] Giới hạn của báo cáo hiệu quả trong tài liệu bao gồm sự không đồng nhất đáng chú ý của kỹ thuật phẫu thuật cũng như lựa chọn bệnh nhân dựa trên đặc điểm giải phẫu cá nhân và ưu chuộng của bác sĩ phẫu thuật. Tổng quan về các loại phẫu thuật khác nhau được sử dụng để điều trị OSA cùng với hiệu quả được báo cáo của từng kỹ thuật được trình bày trong Bảng 4.[50] Một hình thức phẫu thuật đặc biệt, kích thích thần kinh hạ thiệt (12th), có tài liệu phát triển hỗ trợ hiệu quả của nó. Thử nghiệm STAR đã thu nhận 126 bệnh nhân mắc chứng OSA từ đến ‐ nặng, gặp khó khăn trong việc tuân thủ CPAP và phẫu thuật cấy simulator thần kinh hạ thiệt.[51] Sau 18 tháng, trung vị AHI đã giảm 68% cũng như cải thiện điểm số trên thang điểm giấc ngủ Epworth và bảng câu hỏi giấc ngủ FOSQ với chỉ 2 sự kiện bất lợi nghiêm trọng được báo cáo trong suốt thử nghiệm.[52]
| Bảng 4. Tổng quan về phẫu thuật cho OSA | ||
| Vùng giải phẫu | Phẫu thuật cụ thể | Dự hậu |
| Mũi | Chỉnh hình cuốn mũi.
Chỉnh hình vách ngăn mũi. Phẫu thuật valve mũi. Chỉnh hình mũi (Rhinoplasty). Cắt poly mũi. Cắt bỏ hạch vòm họng. |
Giảm 2.66cm H20 có ý nghĩa trong áp lực CPAP (KTC 95% 1.67- 3.56;P<0.00001) được báo cáo trong phân tích gộp nghiên cứu sau phẫu thuật mũi [45] |
| Hầu trên | Phẫu thuật tạo hình lưỡi gà, vòm miệng, họng (UPPP: uvulopalatopharyngoplasty).
Uvolopalatal flap. Nhiều dạng khác của UPPP được sử dụng. Cắt amiđan. |
Tỉ lệ thành công PSG kết hợp 50% cho UPPP trong phân tích gộp; tuy nhiên, tỉ lệ từ các nghiên cứu riêng lẻ khác nhau có ý nghĩa, với tỉ lệ thành công lên đến 83% trong đoàn hệ chọn lọc hơn [50]. |
| Hầu dưới | Phẫu thuật giảm lưỡi (tongue reduction).
Phẫu thuật nâng/ổn định lưỡi (togue advancement/stabilization). Phẫu thuật thanh thiệt (Epiglottis). |
Tỉ lệ thành công PSG từ 35% đến 62% tùy nghiên cứu của phẫu thuật hạ hầu (hypopharyngeal) [48] |
| Phẫu thuật toàn bộ đường hô hấp trên. | Nâng cao xương hàm tối đa (MMA).
Mở khí quản. Kích thích đường hô hấp trên. |
Hiệu quả kết hợp từ phân tích gộp cho mỗi loại phẫu thuật:
|
a PSG thành công được định nghĩa là giảm ≥50% mức AHI ban đầu and AHI sau phẫu thuật < 20 biến cố/giờ.
b tỉ lệ chữa khỏi được định nghĩa AHI sau phẫu thuật <5 biến cố/giờ.
Nguy cơ của phẫu thuật đường thở trên bao gồm những nguy cơ vốn có của bất kỳ phẫu thuật nào như chảy máu, nhiễm trùng và các biến chứng liên quan đến gây mê. Loại thứ hai là các biến chứng tim mạch chu phẫu được biết là cao hơn ở những bệnh nhân mắc OSA so với dân số phẫu thuật nói chung.[53] Nguy cơ thêm vào khác nhau tùy theo kỹ thuật phẫu thuật cụ thể được sử dụng và bao gồm, nhưng không giới hạn, tổn thương đường thở, khó thở, gây tê tại chỗ hoặc liệt, thay đổi giọng nói, cảm giác vướng họng và thay đổi vị giác.[55]
Tình trạng tim mạch liên quan với OSA
Tăng huyết áp kháng trị
Trong tất cả các tiến trình bệnh tim mạch liên quan đến OSA, mối quan hệ với tăng huyết áp là mối quan hệ đã được xác nhận rõ nhất. Nhiều nghiên cứu quan sát đã chứng minh mối liên hệ này,[56] và một nghiên cứu có ảnh hưởng của Peppard và cộng sự, theo dõi 709 bệnh nhân ở trong đoàn hệ WSC, đã tìm thấy mối quan hệ phụ thuộc-liều lượng tuyến tính, giữa mức độ nghiêm trọng của OSA tại thời điểm ban đầu và nguy cơ phát triển tăng huyết áp trong thời gian theo dõi.[58] Mối quan hệ đặc biệt mạnh mẽ giữa OSA và tăng huyết áp kháng trị, thường được xác định là không có khả năng kiểm soát huyết áp đầy đủ mặc dù đã sử dụng 3 thuốc chống tăng huyết áp bao gồm thuốc lợi tiểu hoặc kiểm soát huyết áp đầy đủ cần ≥4 thuốc. Ví dụ, 1 nghiên cứu cho thấy tỷ lệ mắc OSA là 71% ở BN tăng huyết áp kháng trị so với 38% ở những người bị tăng huyết áp vô căn.[59]
Một số thử nghiệm ngẫu nhiên có đối chứng đã chứng minh giảm mức huyết áp hệ thống ở những bệnh nhân được điều trị bằng CPAP. Một phân tích gộp gần đây của 5 thử nghiệm ngẫu nhiên trên 457 bệnh nhân đã tìm thấy sự giảm đáng kể huyết áp trong 24 giờ (4,78 mm Hg [95% KTC 1,61-7,95] tâm thu và 2,95 mm Hg [95% KTC 0,53-5.37] tâm trương) cũng như huyết áp tâm trương trung bình về đêm (1,53 mm Hg [95% KTC, 0-3.07]) ở những bệnh nhân được điều trị bằng CPAP.[60] Trong khi mức độ giảm này tương đối khiêm tốn, nó đã được chứng minh là thậm chí giảm ít trong mức huyết áp vẫn tạo ra giảm nguy cơ biến cố tim mạch bất lợi.[61] Dựa trên những dữ liệu này, chúng tôi tin rằng test chẩn đoán OSA là hợp lý ở tất cả các BN bị tăng huyết áp kháng trị, kể cả những người không có dấu hiệu hoặc triệu chứng rõ ràng của OSA.
Tăng áp phổi
OSA liên quan chặt chẽ với tăng huyết áp phổi (TAP) và có thể giữ vai trò nguyên nhân trong sinh lý bệnh của nó. Trong khi 10% đến 20% bệnh nhân mắc OSA từ TB đến nặng có TAP cùng tồn tại,[62] tỷ lệ OSA ở bệnh nhân TAP được chẩn đoán bằng thông tim phải được ước tính là 70% đến 80%.[63] Cả tăng CO2 máu và các đợt thiếu oxy ban đêm có thể kích hoạt co thắt động mạch phổi dẫn đến tăng áp lực động mạch phổi cấp tính, có thể đảo ngược. Các con đường truyền tín hiệu liên quan đến sự co mạch do thiếu oxy trong TAP bao gồm oxit nitric, endothelin, angiopoietin 1, serotonin và NADPH‐oxidease.[64]
Sự thiếu oxy mãn tính kích hoạt con đường viêm thêm vào dẫn đến tái cấu trúc mạch máu phổi và, thậm chí, tăng không hồi phực trở kháng mạch máu phổi (PVR).[65] Các cơ chế được đưa ra góp phần thêm vào TAP bao gồm tăng tiền tải tim mạch bên phải do áp lực âm lồng ngực trong giai đoạn tắc nghẽn đường thở, tạo ra các loại oxy hoạt hóa (ROS) cũng như rối loạn chức năng nội mô mạch máu phổi.[66] Bằng chứng trên siêu âm tim của tái cấu trúc và rối loạn chức năng thất phải cũng đã được thấy trong mối liên quan với OSA.[67] Thêm vào cơ chế trực tiếp liên quan với mạch máu phổi.[67] Ngoài các cơ chế trực tiếp liên quan đến mạch máu phổi, OSA có thể dẫn đến TAP một cách gián tiếp thông qua việc góp phần vào suy tim trái liên quan với TAP hậu mao mạch như ở BN tăng huyết áp kháng trị.
Tăng huyết áp phổi nếu chỉ do OSA nói chung là nhẹ; tuy nhiên, OSA có thể làm tăng thêm độ nặng của áp lực động mạch phổi và trở kháng mạch máu phổi khi TAP còn liên quan đến các nguyên nhân cơ bản khác. Điều quan trọng là sự hiện diện của OSA ở những bệnh nhân bị PH nặng có liên quan đến tăng tỷ lệ tử vong.[68] Liên quan với hiệu quả điều trị OSA ở các BN TAP, y văn hiện tại, vẫn còn giới hạn bởi cỡ mẫu nhỏ và lượng nhỏ của thử nghiệm ngẫu nhiên, đưa ra về lợi ích. Nghiên cứu quan sát đã chứng minh giảm PVR ở các BN điều trị với CPAP.[69] Trong thử nghiệm ngẫu nhiên cho đến nay, điều trị OSA bằng CPAP có liên quan đến việc giảm đáng kể áp lực tâm thu động mạch phổi (28,9 mm Hg so với 24 mm Hg) khi so với placebo.[70]
Do tác dụng bất lợi của ngưng thở lúc ngủ ở bệnh nhân TAP và bằng chứng hạn chế về tác dụng có lợi của CPAP, chúng tôi khuyên nên sàng lọc lâm sàng tất cả các bệnh nhân TAP về ngưng thở lúc ngủ bằng đánh giá giấc ngủ toàn diện. Ngoài ra, chúng tôi tin rằng việc thực hiện một số test chẩn đoán liên quan giấc ngủ ở tất cả bệnh nhân TAP là hợp lý. Bệnh nhân nghi ngờ ngưng thở lúc ngủ dựa trên sự hiện diện của các triệu chứng SDB hoặc các yếu tố nguy cơ, cũng như bệnh nhân bị giảm oxy máu về đêm khi test tại nhà, nên được chỉ định PSG. Cách tiếp cận này phù hợp với các khuyến cáo được cung cấp bởi Tài liệu đồng thuận chuyên gia của ACCF / AHA 2009 về Tăng áp phổi [71] cũng như Hướng dẫn ESC/ERS 2015 để chẩn đoán và điều trị tăng áp phổi.[72]
Suy tim
Ngưng thở khi ngủ rất phổ biến ở bệnh nhân mắc bệnh HF, với các nghiên cứu cho thấy tỷ lệ hiện hành từ 50% đến 70%.[73] Đáng chú ý, CSA chiếm khoảng 2/3 số ca ngưng thở khi ngủ ở dân số này, trong khi OSA chiếm số ít đáng kể. Một mối quan hệ nghịch đảo tồn tại giữa tỷ lệ CSA và cả phân suất tống máu thất trái và mức độ nặng của HF trên lâm sàng.[73] CSA và OSA có thể cùng tồn tại với một tỷ lệ đáng kể, một trong chúng đóng vai trò là kiểu hình nổi trội ở phần lớn bệnh nhân.[73] Vì HSAT chưa được xác thực để chẩn đoán CSA, các hướng dẫn hiện tại khuyến cáo PSG ưu chuộng để chẩn đoán cho bệnh nhân HF.[16] Một nghiên cứu duy nhất trên 53 bệnh nhân nội trú với HF mất bù tìm thấy sự phù hợp cao giữa AHI, được phân loại là tắc nghẽn hoặc trung tâm, được đo trong khi đồng thời PSG và theo dõi HSAT, với các hệ số tương quan là 0,91 (KTC 95%, 0,84-0,95) và 0,98 (KTC 95%, 0,96-0,99),[75] cho thấy tiềm năng của HSAT đối với vai trò đánh giá bệnh nhân có nguy cơ SDB phức tạp trong tương lai đang chờ điều tra thêm.
Ngưng thở khi ngủ phổ biến ở những bệnh nhân bị rối loạn chức năng thất trái không có triệu chứng cũng như những BN HF biểu hiện lâm sàng, với 1 nghiên cứu chẩn đoán ngưng thở khi ngủ từ trung bình đến nghiêm trọng ở 66% bệnh nhân mắc chứng ngưng thở khi ngủ hiện tại.[76] Ngưng thở lúc ngủ cùng tồn tại liên quan với tăng nguy cơ dự hậu xấu, bao gồm tử vong, ở các BN suy tim.[77] Một số quá trình sinh lý bệnh xuất phát trực tiếp từ các biến cố ngưng thở có thể giải thích mối liên quan này, bao gồm kích hoạt hệ thống thần kinh giao cảm [79] cũng như tăng tiền tải và hậu tải từ đảo lộn áp lực trong lồng ngực trong quá trình hít vào chống lại đường thở tắc nghẽn.[80] Các cơ chế thêm và bởi ngưng thở lúc ngủ có thể làm tệ đi dự hậu ở các bệnh nhân suy tim bao gồm làm nặng lên tình trạng tăng huyết áp,[81] tăng nguy cơ rối loạn nhịp bao gồm đột tử do tim, [82] và tăng nguy cơ biến cố mạch vành.[83]
Các nghiên cứu tìm kiếm các lợi ích tiềm năng của PAP liên quan đến suy tim nền ở nhóm bệnh nhân này đã cho ra mâu thuẫn và kết quả thất vọng. Một số nghiên cứu nhìn vào điểm cuối thay thế cho thấy tác dụng có lợi liên quan đến liệu pháp PAP ở bệnh nhân ngưng thở khi ngủ với HF. Giảm tín hiệu hệ thống thần kinh giao cảm đã được quan sát thấy ở những bệnh nhân OSA và CSA được điều trị bằng CPAP.[84] CPAP cũng làm giảm tình trạng tiền rối loạn nhịp tim liên quan đến OSA, đã được chứng minh là làm giảm ngoại tâm thu thất [86] cũng như nguy cơ tái phát RN.[87] Hơn nữa, CPAP cho kết quả huyết động thuận lợi, bao gồm cải thiện tâm thu thất trái [89] và chức năng tâm trương [90] ở bệnh nhân OSA có áp lực động mạch phổi bít cao.
Những nghiên cứu ban đầu đầy hứa hẹn này đã thúc đẩy RCT lớn hơn tìm kiếm các kết cục lâm sàng cứng, đặc biệt ở những bệnh nhân có CSA chiếm ưu thế. Thử nghiệm CANPAP đã đánh giá hiệu quả của điều trị CPAP ở bệnh nhân mắc bệnh HF và CSA. Không thấy lợi ích ở những bệnh nhân được điều trị bằng CPAP; tuy nhiên, một phân tích post hoc cho thấy giảm tỷ lệ tử vong ở những bệnh nhân điều trị bằng CPAP dẫn đến cải thiện đáng kể AHI (đến <15 biến cố/giờ).[91] Trong khi CPAP có hiệu quả trong việc làm giảm các biến cố tắc nghẽn, nhiều bệnh nhân HF vẫn tồn tại ngưng thở trung ương và giảm thở mặc dù điều trị bằng CPAP đã được thích hợp.
Thở ASV (Adaptive servoventilation) là một hình thức điều trị áp lực đường thở dương hai mức độ, trong đó mức độ hỗ trợ áp lực (chênh lệch giữa áp lực hô hấp và hô hấp) khác nhau giữa các chu kỳ hô hấp để duy trì thông khí phút ổn định. Một tỷ lệ dự phòng được lập trình để kích hoạt thở trong thời gian ngưng thở trung tâm. Do đó, chế độ này mang lại lợi thế về mặt lý thuyết ở bệnh nhân HF có thở Cheyne ‐ Stokes, được đặc trưng bởi các giai đoạn tăng thông khí, giảm thông khí và ngưng thở trung tâm.[92] Thử nghiệm SAVIOR ‐ C đã không cho thấy sự cải thiện về phân suất tống máu hoặc mức peptide natriuretic não (BNP) sau 24 tuần điều trị ASV ở những bệnh nhân mắc bệnh HF và CSA nhưng đã cho thấy những cải thiện về chất lượng cuộc sống và tình trạng lâm sàng.[93] Thử nghiệm SERVE ‐ HF được thiêt kế để kiểm tra hiệu quả ASV đến tỷ lệ tử vong ở bệnh nhân có phân suất tống máu thất trái ≤45% và chủ yếu là ngưng thở khi ngủ trung tâm. Mặc dù làm giảm AHI một cách hiệu quả, ASV không mang lại lợi ích sống còn và thực sự có liên quan đến sự gia tăng tỷ lệ tử vong do tim mạch (29,9% so với 24%).[94] Các cơ chế được đưa ra cho phát hiện này bao gồm giảm cung lượng tim liên quan đến PAP ở mức cao hơn khi dùng chế độ ASV, cũng như giả thuyết rằng CSA thực sự là một cơ chế bù trừ ở những bệnh nhân bị HF nặng với các đặc tính có lợi bị suy giảm khi điều trị ASV.
Ngoài ra, thuật toán riêng được sử dụng trong SERVE ‐ HF đã được chứng minh là gây ra các đợt tăng thông khí đáng kể ở một số bệnh nhân, mà một số nghi ngờ có thể liên quan đến sự gia tăng tỷ lệ tử vong.[95] Câu hỏi về việc liệu các phát hiện của SERVE ‐ HF có đại diện cho hiệu quả của hiệu quả nhóm ASV so với 1 thuật toán cụ thể có thể được trả lời bằng thử nghiệm ADVENT HF đang thực hiện, nghiên cứu về hiệu quả của liệu pháp ASV đối với tỷ lệ tử vong và bệnh tật ở bệnh nhân HF (trái phân suất tống máu thất ≤45%) với SDB bằng thuật toán đã cập nhật.[96] Cho kết quả này, điều trị ASV chống chỉ định ở bệnh nhân mắc bệnh HF và CSA. Ngược lại với CSA, các thử nghiệm ngẫu nhiên lớn xem xét hiệu quả của liệu pháp CPAP trên các tiêu chí chính cứng ở bệnh nhân HF bị ngưng thở khi ngủ chủ yếu là tắc nghẽn còn thiếu. Do tác dụng có lợi của CPAP đối với các điểm cuối thay thế đã thảo luận ở trên, trong bối cảnh sự gia tăng quan sát thấy các tác dụng phụ bao gồm tử vong liên quan đến OSA cũng như không có nghiên cứu cho thấy tác hại, chúng tôi đề nghị thử nghiệm chẩn đoán ở bệnh nhân HF bị nghi ngờ ngưng thở khi ngủ dựa trên triệu chứng về đêm và/hoặc các yếu tố nguy cơ được phát hiện trong quá trình đánh giá giấc ngủ toàn diện.
Rung nhĩ
Tương tự như OSA, AF là phổ biến trong dân số nói chung, với tỷ lệ mắc từ 1% đến 2%.[97] Ở bệnh nhân mắc OSA, tỷ lệ mắc AF là ≈5%, [98] trong khi đáng chú ý là tỷ lệ mắc OSA ở bệnh nhân được chẩn đoán mắc AF đã được báo cáo cao tới 32% đến 39%.[99] Một mối liên quan độc lập có ý nghĩa giữa 2 rối loạn và tồn tại ngay cả sau khi kiểm soát các tình trạng gây nhiễu như tăng huyết áp, béo phì và suy tim.[101] Trong khi nhiều cơ chế đã được đưa ra để giải thích mối liên quan này, quan trọng nhất dường như là sự tăng vọt về đêm trương lực giao cảm, tăng huyết áp hệ thống và tái cấu trúc, đặc biệt là tâm nhĩ. Sự thay đổi trong điều hòa hệ thống giao cảm và đối giao cảm được quan sát thấy ở BN OSA.[79] Trong giai đoạn ngưng thở, xung ly tâm phó giao cảm tăng, gây nhịp chậm thoáng qua cũng như rút ngắn thời gian trơ hiệu quả của tâm nhĩ với hậu quả nhạy cảm với kích thích bên ngoài, một hiệu quả phục vụ cho việc giúp hồi phục với atropine hoặc cắt thần kinh phó giao cảm. Trong các mô hình động vật của OSA, tình trạng thiếu oxy trong máu dẫn đến tăng kích thích hệ thần kinh giao cảm cũng như kích hoạt hệ thống angiotensin renin, giảm ngưỡng cho cảm ứng RN.[102] Quan sát rằng sự triệt đốt thần kinh thận và khối hạch giao cảm cung cấp sự bảo vệ đáng kể nhưng không hoàn toàn bảo vệ chống lại RN liên quan với ngưng thở lúc ngủ cho thấy các cơ chế bổ sung ngoài kích hoạt tế bào thần kinh có liên quan.[103]
Theo thời gian, OSA thúc đẩy tái cấu trúc của cả tâm thất và tâm nhĩ, cung cấp thêm một cơ chế gây rối loạn nhịp tim. Sự dao động quá mức áp lực trong lồng ngực, như đã thấy trong các thời gian ngưng thở, đã được chứng minh là gây ra sự giãn nở tâm nhĩ cấp tính cũng như tăng tần số ngoại tâm thu ngay cả ở những người khỏe mạnh.[106] Biến cố ngưng thở lặp đi lặp lại mãn tính có liên quan đến sự giãn nở nhĩ trái và xơ hóa [108] cũng như phì đại tâm thất trái và rối loạn chức năng tâm trương.[110] Các nghiên cứu điện sinh lý của tâm nhĩ trái bị giãn sau các biến cố ngưng thở lặp đi lặp lại đã cho thấy giảm dẫn truyền nhĩ, giảm biên độ điện tâm đồ và các điện tâm nhĩ phân đoạn phức tạp cung cấp hỗ trợ cơ học cho tái cấu trúc nhĩ ở BN RN liên quan với OSA.[109] Giảm dẫn truyền nhĩ cũng xảy ra trong quá trình tăng CO2 máu, ngay cả khi không bị thiếu oxy.[111] Tính nhạy cảm với RN ở bệnh nhân OSA có thể phản ánh tác động kết hợp của các cơ chế khác nhau này, với sự kích hoạt tế bào thần kinh và tăng CO2 máu được kích hoạt bởi các biến cố ngưng thở cấp tính được đặt lên trên cơ chất dễ bị tổn thương của trái tim đã bị trái cấu trúc.
Ngoài mối liên hệ dịch tễ học rõ ràng giữa hai tình trạng, ngày càng có nhiều bằng chứng cho thấy vai trò quan trọng của OSA trong RN tái phát và/hoặc điều trị RN trơ với điều trị. Trong nghiên cứu ORBIT ‐ AF, bao gồm > 10 000 bệnh nhân bị RN, các BN OSA cùng tồn tại có triệu chứng RN nặng nề hơn và có nhiều khả năng cần điều trị kiểm soát nhịp tim.[87]
Nguy cơ tăng cao hơn của RN tái phát sau một đợt biến cố xãy ra (incident) [88] và kết quả xấu tệ hơn sau khi cắt đốt qua catheter [112] đã được quan sát thấy ở những bệnh nhân OSA. Điều quan trọng, có bằng chứng cho thấy việc điều trị OSA có thể thay đổi những nguy cơ này này. Trong nhóm nghiên cứu ORBIT ‐ AF, bệnh nhân OSA được điều trị bằng CPAP ít hơn có ý nghĩa khả năng tiến triển thành RN vĩnh viễn so với bệnh nhân OSA không dùng CPAP.[87]
Ngoài ra, nhiều nghiên cứu quan sát đã chứng minh giảm đáng kể nguy cơ RN tái phát sau cắt đốt qua catheter ở các bệnh nhân OSA được điều trị bằng CPAP so với bệnh nhân OSA không được điều trị.[112] Một phân tích gộp của các nghiên cứu này cho thấy ở những bệnh nhân OSA được điều trị bằng CPAP, nguy cơ tái phát AF sau cắt đốt qua catheter không khác biệt đáng kể so với nhóm đối chứng không có OSA, trong khi bệnh nhân OSA không được điều trị bằng CPAP có nguy cơ tái phát cao hơn 57% (P <0,001).[113] Những hạn chế quan trọng của các nghiên cứu này bao gồm thiết kế quan sát, chẩn đoán ngưng thở khi ngủ qua bệnh sử lâm sàng và/hoặc bảng câu hỏi chuẩn hóa thay cho test đánh giá giấc ngủ chính thức trong phần lớn các trường hợp và xác định sử dụng CPAP thông qua tự báo cáo.
Nhìn chung, y văn hiện tại trong lĩnh vực này cho thấy lợi ích có thể có của việc điều trị OSA bằng CPAP liên quan đến gánh nặng RN và nguy cơ tái phát trong quá trình kiểm soát nhịp, đặc biệt là sau khi cắt đốt bằng catheter. Trên cơ sở các dữ liệu này, chúng tôi đề nghị thực hiện test chẩn đoán với HSAT hoặc PSG ở những bệnh nhân nghi ngờ ngưng thở lúc ngủ sau khi đánh giá giấc ngủ toàn diện dựa trên các triệu chứng về đêm và/hoặc các yếu tố nguy cơ khi cắt đốt qua catheter được lên kế hoạch. Khuyến cáo này phù hợp với Hướng dẫn Đồng thuận của Chuyên gia HRS năm 2017 về RN qua catheter hoặc phẫu thuật.[118]
Ngoài ra, chúng tôi tin rằng các bác sĩ lâm sàng hợp lý khi xem xét test chẩn đoán ở những bệnh nhân nghi ngờ chứng ngưng thở lúc ngủ được quản lý thông qua các chiến lược kiểm soát nhịp khác hơn là cắt đốt, mặc dù hiện tại không đủ bằng chứng để cung cấp các tiêu chí lâm sàng cụ thể hướng dẫn chọn lọc từ trong nhóm bệnh nhân lớn và không đồng nhất này. Do đó, các bác sĩ phải áp dụng phán đoán lâm sàng cá nhân hóa trong việc lựa chọn bệnh nhân để test HSAT hoặc PSG, lưu ý rằng bệnh nhân có các đặc điểm nguy cơ cao hơn (tiền sử RN tái phát sau chuyển nhịp, thất bại do thuốc chống loạn nhịp, v.v.) có nhiều khả năng nhận được lợi ích từ việc phát hiện và điều trị OSA. Bệnh nhân bị RN phát hiện có triệu chứng SDB và có nguy cơ mắc OSA từ đến trung bình ‐ nặng trong khi đánh giá giấc ngủ toàn diện nên được chỉ định để test chẩn đoán, tương tự như bệnh nhân không có không có RN kèm theo.
Rối loạn nhịp khác
Ngoài RN, OSA có liên quan với nhiều loại rối loạn nhịp tim khác cũng như đột tử do tim. Simantirakis và cộng sự báo cáo tỉ lệ hiện hành 22% khoảng ngưng dài và nhịp chậm ở các BN với OSA mức độ TB đến nặng những người được theo dõi lâu dài với ILR (implanted loop recorder).[119] Bệnh nhân có thể được xem xét có “hội chứng nhịp nhanh nhịp chậm” khi xen kẽ với RN hoặc các dạng nhịp nhanh trên thất khác. Nguy cơ rối loạn nhịp thất cũng có vẻ cao hơn ở những bệnh nhân OSA.
Nghiên cứu của Mehra và cộng sự đã tìm thấy tỷ lệ nhịp tim nhanh thất không kéo dài cao hơn đáng kể (5,3% so với 1,2%, P = 0,004) ở những bệnh nhân OSA nặng so với nhóm chứng.[98] Tương tự, OSA nặng có nguy cơ ngoại tâm thu thất phức tạp cao hơn đáng kể, được định nghĩa là nhịp nhanh thất không kéo dài, ngoại tâm thu thất cặp đôi, cặp ba, cặp bốn (25% so với 14,5%, P = 0,002). Quan trọng, tăng nguy cơ đột tử do tim đã được báo cáo ở những bệnh nhân OSA nặng, đặc biệt ở các BN có SpO2 ban đêm <78%.[120] Có dữ liệu hạn chế cho thấy tác dụng có lợi của liệu pháp CPAP trong việc giảm rối loạn nhịp ở bệnh nhân với OSA [119]; tuy nhiên, nghiên cứu bổ sung là cần thiết thêm vào cùng với các nghiên cứu nhỏ này và chủ yếu là nghiên cứu quan sát.
Bệnh động mạch vành, bệnh mạch máu não, hoặc bệnh nhân không có bệnh lý tim mạch trước đó nhưng có nguy cơ cao biến cố tim mạch bất lợi trong tương lai Đã xác định có mối liên quan giữa OSA và các dạng CVD khác ngoài các mô tả ở trên, đặc biệt là bệnh động mạch vành (CAD) 58 và bệnh mạch máu não.[124] Trong số các cơ chế sinh lý bệnh liên quan giữa OSA với CAD và bệnh mạch máu não là một số trong các mô tả ở trên, bao gồm tăng hoạt động của hệ thần kinh giao cảm, stress oxi hóa, và sự ưu chuộng riêng đối với tăng huyết áp kháng trị và/hoặc kiểm soát kém. Các cơ chế bổ sung cũng đã được xác định, bao gồm rối loạn chức năng nội mô,[125] thúc đẩy trạng thái tiền đông máu,[127] và rối loạn chuyển hóa đặc trưng bởi kháng insulin.[128] Điều trị OSA bằng CPAP đã được chứng minh là giảm thiểu các quá trình này,[127] đưa ra một cơ chế hợp lý OSA có thể ảnh hưởng đến dự hậu tim mạch.
Hỗ trợ hiệu quả của điều trị OSA trong việc cải thiện dự hậu tim mạch đến từ các nghiên cứu quan sát trước đây. Một phân tích tiền cứu trên 54 bệnh nhân CAD và OSA đã biết cho thấy giảm đáng kể tiêu chí chính cộng gộp đối với tử vong tim mạch, hội chứng mạch vành cấp tính, nhập viện vì HF, hoặc cần tái thông mạch vành (tỷ số rủi ro (HR) 0,24; KTC 95%, 0,09- 0,62; P <0,01) trong số những bệnh nhân được điều trị OSA bằng CPAP hoặc phẫu thuật đường hô hấp trên; tuy nhiên, những kết quả này có thể bị sai lệch đáng kể vì nhóm không được điều trị bao gồm những bệnh nhân đã từ chối điều trị mặc dù có khuyến cáo từ bác sĩ của họ.[132] Một nghiên cứu quan sát theo dõi 223 bệnh nhân trong 5 năm sau đột quỵ cho thấy nguy cơ tử vong tăng hơn ở bệnh nhân không thể dung nạp CPAP so với những người dung nạp CPAP (tỷ số HR 1,58; KTC 95%, 1,01-2,49; P = 0,04).[133] Tương tự, một nhóm bệnh nhân gồm 444 bệnh nhân được điều trị bằng CPAP, giảm cân hoặc phẫu thuật đã tìm thấy một lượng đáng kể giảm tỷ lệ tử vong liên quan đến từng phương thức điều trị riêng lẻ so với bệnh nhân không được điều trị. Khi so sánh với dân số chung sử dụng dữ liệu sinh tồn có nguồn gốc từ điều tra dân số, bệnh nhân không được điều trị có tỷ lệ tử vong cao hơn đáng kể, trong khi tỷ lệ tử vong không khác biệt đáng kể giữa bệnh nhân được điều trị và dân số nói chung.[134]
Tương tự, một nghiên cưu trên 444 bệnh nhân được điều trị bằng CPAP, giảm cân hoặc phẫu thuật đã tìm thấy sự giảm đáng kể tỷ lệ tử vong liên quan đến từng phương thức điều trị riêng lẻ so với bệnh nhân không được điều trị. Khi so sánh với dân số chung sử dụng dữ liệu sống còn nguồn gốc từ điều tra dân số, bệnh nhân không được điều trị có tỷ lệ tử vong cao hơn đáng kể, trong khi tỷ lệ tử vong không khác biệt đáng kể giữa bệnh nhân được điều trị và dân số chung.[134]
Mặc dù thất vọng, không có thử nghiệm ngẫu nhiên nào điều tra tác động của liệu pháp PAP đến kết quả tim mạch đã cho thấy một lợi ích rõ ràng đối với dự hậu tim mạch. Ở những bệnh nhân có tiền sử đột quỵ não, nghiên cứu Hsu và cộng sự cho thấy không có giảm các biến cố mạch máu não tái phát ở những bệnh nhân OSA được điều trị bằng liệu pháp PAP.[135] Peker et al đã chọn ngẫu nhiên 244 bệnh nhân không có vấn đề buồn ngủ có CAD sau khi tái thông mạch và điều trị OSA ở mức độ trung bình với APAP so với không điều trị PAP và không tìm thấy sự khác biệt nào trong dự hậu biến cố tim mạch tổng hợp sau thời gian theo dõi trung vị 57 tháng.[136]
Thử nghiệm SAVE là RCT lớn nhất được thiết kế để trả lời câu hỏi liệu điều trị OSA bằng CPAP có thể cải thiện dự hậu tim mạch ở bệnh nhân CVD.[5] Nghiên cứu SAVE phân ngẫu nhiên với 2717 bệnh nhân OSA trung bình đến nặng có CAD hoặc bệnh mạch máu não điều trị với CPAP cộng với chăm sóc thông thường hoặc chăm sóc thông thường một mình và theo dõi trong khoảng thời gian trung bình là 3,7 năm. Thử nghiệm không chứng minh được sự giảm đáng kể ở tiêu chí chính (tử vong tim mạch cộng gộp, nhồi máu cơ tim, đột quỵ não, nhập viện vì đau thắt ngực không ổn định, suy tim hoặc cơn thiếu máu não thoáng qua) ở những bệnh nhân được điều trị bằng CPAP thêm vào chăm sóc thông thường (tỷ số HR 1,10; KTC 95%, 0,91-1,32; P = 0,34). Trong số các tiêu chí phụ, CPAP có liên quan đến việc giảm đáng kể chứng ngáy và buồn ngủ ban ngày, cải thiện chất lượng cuộc sống và tâm trạng liên quan đến sức khỏe và nghỉ làm ít hơn vì sức khỏe kém.
Mặc dù các nghiên cứu này bao gồm các bệnh nhân CVD đã chẩn đoán trước đây, còn vai trò của trị liệu PAP trong phòng ngừa tiên phát ở bệnh nhân OSA mà chưa xác định có CVD cũng cần đước xác minh. Barbé và cộng sự đã ghi nhận 725 bệnh nhân không có vấn đề giấc ngủ với OSA từ TB đến ‐ nặng nhưng không có tiền sử CVD trước đó và chọn ngẫu nhiên họ thành CPAP so với không điều trị. Sau trung bình 4 năm, không có sự khác biệt về tỷ lệ tăng huyết áp hệ thống hoặc các biến cố tim mạch bao gồm tử vong do tim mạch, nhồi máu cơ tim hoặc đột quỵ, TIA hoặc HF.[137] Một phân tích tổng hợp 10 RCT năm 2017 (trong đó có 6 nghiên cứu có CVD được yêu cầu để ghi danh) bởi Yu và cộng sự cho thấy không có mối liên quan nào giữa liệu pháp PAP và các biến cố tim mạch lớn (tỷ lệ nguy hiểm 0,77; KTC 95%, 0,531,13; P = 0,19).[138]
Mặc dù liệu pháp PAP dường như có hiệu quả trong việc giảm các triệu chứng của OSA, nhưng kết quả của các thử nghiệm ngẫu nhiên này không hỗ trợ hiệu quả của nó trong việc giảm nguy cơ biến cố tim mạch bất lợi ở bệnh nhân mắc OSA. Một số hạn chế tiềm tàng đối với các bằng chứng sẵn có đã được trích dẫn.[6] Đầu tiên, việc tuân thủ PAP dưới mức tối ưu là phổ biến, với thời gian trung bình <4 giờ / đêm được báo cáo ở 6 trong số 10 RCT được đưa vào phân tích meta.[138] Trong nghiên cứu SAVE lớn nhất trong tất cả các thử nghiệm về vấn đề này đến nay, thời gian sử dụng PAP trung bình là 3,3 giờ mỗi đêm và chưa đến một nửa (42%) trong số những người trong nhóm CPAP đạt được sự tuân thủ tốt, có nghĩa là ≥4 giờ sử dụng CPAP mỗi đêm.[5] Phân tích tổng hợp của Yu cho thấy trong 4 RCT đạt được tuân thủ điều trị trung bình > 4 giờ/đêm, liệu pháp PAP có liên quan đến nguy cơ biến cố tim mạch thấp hơn đáng kể (nguy cơ tương đối 0,58; KTC 95%, 0,34-0,99); tuy nhiên, ý nghĩa của kết quả này là không chắc chắn do không có mối liên hệ tương tự trong phân tích phân nhóm bệnh nhân từ tất cả 10 RCT với tuân thủ PAP tốt bằng cách sử dụng hồi quy gộp, có thể gây nhiễu vì sự khác biệt không phân ngẫu nhiên giữa bệnh nhân tuân thủ và không tuân thủ và giới hạn vốn có của phân tích dưới nhóm và post-hoc.Thứ hai, những bệnh nhân có triệu chứng ngưng thở khi ngủ nghiêm trọng (thang điểm Epworth (ESS) > 10) đã bị loại trừ khỏi một số thử nghiệm ngẫu nhiên, và một số tác giả đã đưa ra giả thuyết rằng lợi ích của liệu pháp PAP trong việc ngăn ngừa dự hậu bất lợi về tim mạch có thể bị hạn chế ở những bệnh nhân có nguy cơ cao hơn có OSA nặng. Thứ ba, tất cả các bệnh nhân tham gia thử nghiệm SAVE đều được chẩn đoán mắc OSA khi sử dụng HSAT, mặc dù các hướng dẫn khuyến cáo sử dụng PSG để sử dụng cho BN có bệnh tim phổi có ý nghĩa, là một trong những tiêu chí đưa vào nghiên cứu này. Do đó, có khả năng một tỷ lệ đáng kể dân số tuyển vào có thể bị ảnh hưởng bởi thở Cheyne Stokes hoặc các dạng ngưng thở hỗn hợp khác sẽ không có lợi ích tương tự từ liệu pháp PAP như ở bệnh nhân bị ngưng thở do tắc nghẽn hoàn toàn.[6]
Mặc dù những hạn chế này có thể đưa ra các chủ đề quan tâm cho các đánh giá trong tương lai, bằng chứng tốt nhất hiện có không hỗ trợ việc sử dụng liệu pháp PAP đặc biệt cho mục đích giảm nguy cơ các biến cố bất lợi trong tương lai tại thời điểm này. Do đó, chúng tôi đề nghị test chẩn đoán cho bệnh nhân mắc CAD, bệnh mạch máu não hoặc nguy cơ tim mạch tăng cao trong trường hợp ngưng thở khi ngủ được nghi ngờ trên lâm sàng vì các dấu hiệu hoặc triệu chứng được phát hiện trong quá trình đánh giá giấc ngủ lâm sàng.
Nguy cơ chu phẫu
OSA kèm theo có liên quan đến việc quản lý tiền phẫu cho bệnh nhân CVD có kế hoạch phẫu thuật. OSA không chỉ làm tăng nguy cơ biến chứng hô hấp, mà một số nghiên cứu đã báo cáo tăng nguy cơ RN sau phẫu thuật và các biến chứng tim khác.[53] Tỷ lệ cao OSA không được chẩn đoán cao kết hợp với quan sát cho thấy các biến chứng sau phẫu thuật là phổ biến hơn ở những bệnh nhân OSA chưa được chẩn đoán [139] đã thúc đẩy nhiều trung tâm kết hợp sàng lọc OSA như một phần thường quy của đánh giá trước phẫu thuật. Các bảng câu hỏi về giấc ngủ khác nhau đã được sử dụng trong vai trò này, thang điểm STOP BANG được xác nhận rộng rãi nhất trong dân số bệnh nhân phẫu thuật. Điểm STOP BANG ≥3 xác định bệnh nhân có nguy cơ mắc OSA và có liên quan độc lập với tăng nguy cơ biến chứng phẫu thuật.[54] Ở bệnh nhân mắc OSA được chẩn đoán trước đó, đánh giá trước phẫu thuật nên bao gồm đánh giá kết quả nghiên cứu giấc ngủ trước đó để xác nhận loại và mức độ nặng của ngưng thở khi ngủ cũng như đánh giá sự tuân thủ của họ với PAP và/hoặc các liệu pháp khác.
Xác định bệnh nhân đã được chẩn đoán xác định hoặc có nguy cơ cao OSA trong quá trình đánh giá trước phẫu thuật tạo cơ hội cho các can thiệp có mục tiêu có thể làm giảm nguy cơ biến chứng tim phổi do phẫu thuật. Các vấn đề quản lý cụ thể cần được xem xét bao gồm xác định nhu cầu đánh giá và tối ưu hóa cho tình trạng tim phổi trước phẫu thuật, lựa chọn chiến lược gây mê phù hợp, cường độ và thời gian theo dõi sau phẫu thuật và điều kiện trị liệu PAP sau phẫu thuật. Năm 2016, Hiệp hội Gây mê và Y học giấc ngủ (SASM) về Sàng lọc và Đánh giá trước phẫu thuật cho bệnh nhân trưởng thành bị ngưng thở khi ngủ do tắc nghẽn đưa ra những hướng dẫn liên quan đến những câu hỏi này.[53] Sơ đồ đánh giá trước phẫu thuật của hướng dẫn này được biểu thị trong Hình 1.
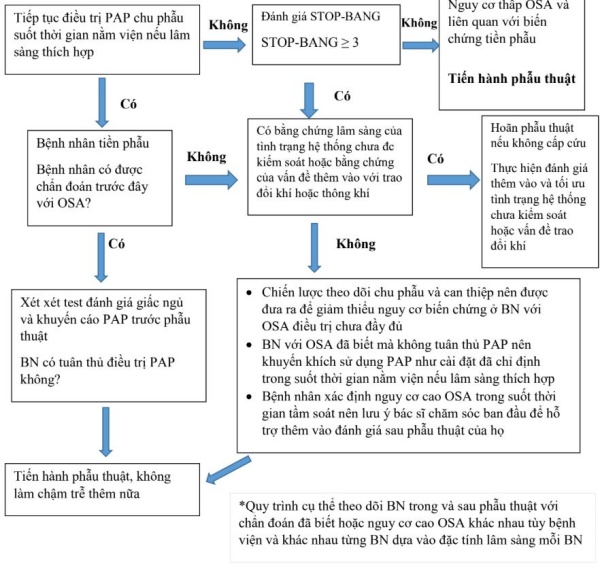
Quy trình cụ thể theo dõi trong và sau thủ thuật phẫu thuật ở BN với đã chẩn đoán hoặc nguy cơ cao OSA khác nhau tùy viện và bệnh nhân với bệnh nhân dựa trên đặc tính lâm sàng của từng cá nhân.
Tổng kết các khuyến cáo
Đánh giá
1. Do tỷ lệ ngưng thở khi ngủ cao ở bệnh nhân mắc CVD đã biết, chúng tôi khuyên các bác sĩ lâm sàng nên thực hiện sàng lọc thường quy các triệu chứng SDB ở bệnh nhân mắc CVD.
A. Các chiến lược thích hợp để sàng lọc bao gồm tập trung vào các câu hỏi được thực hiện bởi nhân viên y tế cũng như sử dụng các câu hỏi đã được chuẩn hóa như STOP- BANG, ESS hoặc bảng câu hỏi Berlin.
B. Bệnh nhân nếu có khai bất kỳ triệu chứng nào nên được đánh giá giấc ngủ một cách toàn diện.
C. Sàng lọc OSA nên được đưa vào đánh giá trước phẫu thuật thường quy và đặc biệt chúng tôi khuyên bạn nên sử dụng các công cụ như STOP BANG cho mục đích này.
2. Cách tiếp cận của chúng tôi trong việc lựa chọn bệnh nhân để thực hiện test chẩn đoán giấc ngủ sau khi đánh giá giấc ngủ toàn diện khác nhau dựa trên bệnh nền tim mạch kèm theo (Hình 2):
A. Chúng tôi đề nghị test chẩn đoán cho tất cả bệnh nhân, kể cả những người không có triệu chứng SDB, với các dạng CVD sau:
- Tăng huyết áp kháng trị, được định nghĩa là huyết áp được kiểm soát không đầy đủ mặc dù điều trị bằng ≥3 thuốc hạ áp đường uống bao gồm thuốc lợi tiểu hoặc kiểm soát huyết áp đầy đủ với ≥ 4 thuốc.
- ăng huyết áp phổi.
- AF tái phát sau khi điều trị chuyển nhịp hoặc cắt đốt.
B. Chúng tôi đề nghị test chẩn đoán cho những bệnh nhân nghi ngờ hoặc đã có bệnh lý tim mạch mà nghi ngờ có ngưng thở lúc ngủ sau khi đánh giá giấc ngủ toàn diện:
- HF có triệu chứng (NYHA II ‐ IV) hoặc rối loạn chức năng thất trái (phân suất tống máu <40%) không có triệu chứng (NYHA I).
- RN, đặc biệt ở những bệnh nhân có triệu chứng dai dẳng, thách thức kiểm soát tần số bằng thuốc hoặc chiến lược kiểm soát nhịp sẽ được theo đuổi.
- Hội chứng nút xoang bệnh lý.
- Hội chứng nhịp nhanh nhịp chậm.
- Nhịp tim nhanh thất hoặc ngoại tâm thu thất thường xuyên.
- Những người sống sót sau cái chết tim đột ngột.
- Bệnh động mạch vành.
- Bệnh mạch máu não.
- Bệnh nhân có nguy cơ cao đối với các biến cố tim mạch trong tương lai.
C. Kiểm tra định kỳ các triệu chứng ban đêm của SDB nên được lặp lại theo các khoảng thời gian xác định trong thời gian dài theo dõi ở bệnh nhân CVD hoặc các yếu tố nguy cơ quan trọng khác không được chuyển để test chẩn đoán sau khi đánh giá giấc ngủ toàn diện ban đầu.
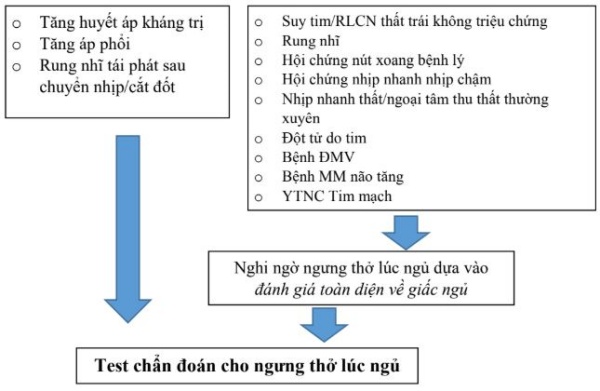
3. Chiến lược test chẩn đoán: Chúng tôi đồng ý với các khuyến cáo sau đây của Viện Y học Giấc ngủ Hoa Kỳ 2017 về chẩn đoán OSA:
A. Không nên sử dụng các công cụ lâm sàng, bảng câu hỏi và thuật toán dự đoán để chẩn đoán OSA trong trường hợp không thực hiện đo đa kí giấc ngủ (PSG) hoặc test ngưng thở tại nhà (HSAT).
B. Có thể sử dụng phương pháp PSG hoặc HSAT để chẩn đoán OSA ở bệnh nhân không biến chứng.
- Những người có HSAT âm tính hoặc không kết luận nên thực hiện PSG.
- Đối với những người có xác suất tiền nghiệm cao và PSG âm tính, có thể xem xét một lặp lại PSG.
C. PSG nên được sử dụng chứ không phải HSAT ở những bệnh nhân phức tạp, được định nghĩa là những BN có bệnh tim phổi nền quan trọng, yếu cơ hô hấp tiềm ẩn do rối loạn thần kinh cơ, bằng chứng giảm thông khí lúc thức hoặc nghi ngờ giảm thông khí liên quan giấc ngủ, sử dụng thuốc gây nghiện mãn tính, đột quỵ não, mất ngủ nghiêm trọng hoặc nghi ngờ rối loạn vận động liên quan đến giấc ngủ như hội chứng chân không yên.
Điều trị:
Chúng tôi đồng ý với các khuyến cáo từ ban soạn thảo Ngưng thở khi Ngủ ở Người lớn năm 2009 của Viện Y học Giấc ngủ Hoa Kỳ về việc điều trị OSA:
- Tương quan lâm sàng là cần thiết để xác định liệu bệnh nhân không nạp-CPAP nên được chuyển đến phẫu thuật đường hô hấp trên hoặc điều trị bằng đặt dụng cụ ở miệng. Một cách tiếp cận đa ngành trong quản lý OSA nên được sử dụng phù hợp với từng bệnh nhân, bao gồm sự tham gia của các bác sĩ được đào tạo về y học giấc ngủ, phẫu thuật tai mũi họng-phẫu thuật đầu và cổ, bác sĩ tim mạch, phẫu thuật maxillofacial và nha sĩ được đào tạo về nha khoa giấc ngủ.
- Tất cả bệnh nhân OSA được chẩn đoán nên được đề nghị điều trị.
- Theo dõi với test giấc ngủ nên được thực hiện để đánh giá hiệu quả của các liệu pháp không-PAP như là một phần của kế hoạch theo dõi thường xuyên bên cạnh việc đánh giá các triệu chứng và các thông số lâm sàng khác.
- Đối với những bệnh nhân gặp khó khăn trong việc dung nạp CPAP, nên cố gắng điều chỉnh phương pháp điều trị để cải thiện sự tuân thủ.
- Mode ASV không nên được sử dụng ở những bệnh nhân bị HF và phân suất tống máu thấp, do có bằng chứng gây hại.
- Dụng cụ đặt ở miệng (OAs): Chúng tôi đồng ý với các khuyến cáo năm 2015 từ AASM và AADSM liên quan đến OAs.
-
-
- OAs có thể được điều trị như là liệu pháp chính ở bệnh nhân chủ yếu với ngáy mà không ngưng thở khi ngủ.
- OAs có thể được cung cấp như là liệu pháp chính ở những bệnh nhân mắc OSA nhẹ đến vừa phải, những người rất thích để tránh điều trị CPAP.
- Bệnh nhân không đáp ứng/dung nạp PAP có thể được xem xét dùng OAs.
- OAs có thể được thêm vào với PAP trong các trường hợp được chọn lọc.
- OAs tùy chỉnh được cung cấp bởi một nha sĩ được đào tạo ưu chuộng hơn các OAs không tùy chỉnh ở bất cứ khi nào thực hiện được. Bệnh nhân được điều trị bằng OAs nên theo dõi thường xuyên bởi nha khoa đã qua đào tạo để đánh giá hiệu quả và các tác dụng phụ tiềm ẩn.
-
-
- Phẫu thuật đường hô hấp trên:
-
-
- Phẫu thuật đường thở trên có thể được cung cấp trị liệu cho bệnh nhân chủ yếu với ngáy mà không ngưng thở khi ngủ.
- Bệnh nhân không đáp ứng/dung nạp PAP có thể được xem xét phẫu thuật đường hô hấp trên.
- Phẫu thuật đường hô hấp trên có thể được coi là bổ sung cho PAP hoặc OAs trong các trường hợp chọn lọc.
-
-
- Giảm cân: Tất cả bệnh nhân thừa cân và béo phì bị OSA nên được khuyến cáo giảm cân. Bệnh nhân CVD có thể đạt được lợi ích lớn hơn từ việc giảm cân và nên được giới thiệu đến một chương trình giảm cân chính thức, với sự cho phép về nguồn lực.





