1. CUNG CẤP VÀ TIÊU THỤ OXY
Cung cấp oxy (oxygen delivery: DO2)
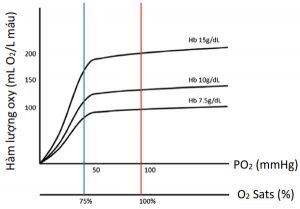
DO2 là tổng lượng oxy được máu vận chuyển (chuyển tải) đến mô và được tính bằng tích số của hàm lượng oxy trong máu động mạch (CaO2) nhân với cung lượng tim (cardiac output: CO). Oxy trong máu thường được ước tính từ nồng độ hemoglobin (Hb) (g/L), lượng Hb có liên kết với oxy (độ bão hòa tính bằng phần trăm) và áp suất riêng phần của oxy (PO2) hòa tan trong huyết tương (Hình 1 ):
Hàm lượng O2 = (k1 × Hb x % bão hòa) + (k2 × PO2) (1)
trong đó hàm lượng oxy được tính bằng mili lít oxy trên một lít máu, k1 là hằng số Hufner và k2 là hệ số hòa tan của oxy bằng 0.003mL oxy hòa tan/mmHg/dL huyết tương. Oxy hòa tan đóng góp rất ít vào tổng hàm lượng oxy do khí oxy có độ hòa tan hạn chế. Do đó, DO2 là một hàm số của nồng độ Hb, oxy hóa và CO:
DO2 = CO × (1.36 × Hb x % bão hòa) + (0.003 × PO2) (2)
Tiêu thụ oxy (oxygen consumption: VO2)
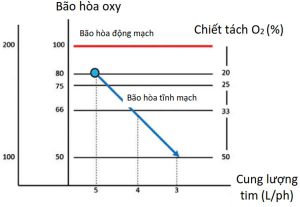
Cung cấp oxy đáp ứng với những thay đổi sinh lý (hay bệnh lý) ở bất kỳ thành phần nào trong 3 thành phần của DO2 (tức là Hb, sự oxy hóa máu, CO) và thay đổi VO2. Trong trường hợp thiếu oxy cấp tính hoặc mất máu cấp tính, CO tăng lên để duy trì DO2 bình thường. Tuy nhiên, không có cơ chế bù trừ cấp nào cho tình trạng giảm CO cấp tính. Giảm DO2 cấp tính do giảm CO (chẳng hạn như nhồi máu cơ tim cấp) khi VO2 không thay đổi được “bù trừ” bằng cách tăng cường chiết tách oxy, dẫn đến giảm độ bão hòa oxy tĩnh mạch trộn (mixed venous oxygen saturation: SvO2) (Hình 2).
Tỷ lệ chiết tách oxy (oxygen extraction ratio: O2ER) bình thường khoảng 25-30%, là lượng oxy được tách ra khỏi Hb để các tế bào sử dụng. Nghĩa là, giả định với độ bão hòa oxy động mạch 100% thì SvO2 khoảng 70-75%. Độ bão hòa oxy tĩnh mạch trung tâm (ScvO2) thấp hơn SvO2 3-5%.
Cung cấp oxy cũng đáp ứng thay đổi về nhu cầu chuyển hóa và VO2, được thể hiện bằng sự gia tăng DO2 khi VO2 tăng, gần như hoàn toàn nhờ vào CO tăng. Sự gia tăng DO2 tương ứng để duy trì tỷ lệ cung cấp và tiêu thụ oxy (DO2/VO2) ở mức xấp xỉ 5:1. Tỷ lệ DO2/VO2 này đủ cao để quá trình hô hấp tế bào không phụ thuộc vào nguồn cung cấp oxy. Khi không thể duy trì tỷ lệ DO2/VO2 thì cách bù trừ ban đầu là tăng tỷ lệ chiết tách oxy. Nếu O2ER vượt quá 40-50% thì DO2 bắt đầu không đủ, và VO2 trở nên phụ thuộc vào DO2 khi tỷ lệ DO2/VO2 hạ xuống dưới 2:1, tạo ra mối quan hệ DO2/VO2 hai pha (Hình 3). Ngưỡng quan trọng này của mối quan hệ DO2/VO2 được gọi là DO2 nguy cấp (critical DO2), tương ứng với ngưỡng chiết tách oxy tối đa (60-70%).
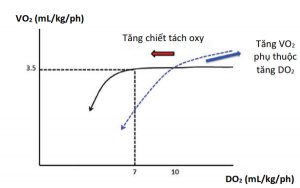
Dưới ngưỡng DO2 nguy cấp này, VO2 giảm theo kiểu gần tuyến tính cùng với tình trạng thiếu oxy mô ngay sau đó. Các tế bào gần như hoàn toàn phụ thuộc vào quá trình chuyển hóa kỵ khí kém hiệu quả, tạo ra tương đối ít adenosine triphosphate (ATP) và tình trạng nhiễm toan acid lactic do sản xuất quá mức, lúc này xảy ra “nợ oxy”. Phục hồi DO2 trước khi mô chết không hồi phục sẽ trả lại lượng oxy thiếu hụt này, dẫn đến tăng VO2 khi DO2 tăng lên (tạo ra sự gia tăng hấp thụ oxy phụ thuộc vào nguồn cung cấp một cách rõ ràng), giải quyết nhiễm toan lactic và được đảo rối loạn chức năng cơ quan.
Sử dụng oxy và thiếu oxy mô
Các tế bào có nhân phụ thuộc vào chuyển hóa hiếu khí vì sự ly giải glucose thông qua hô hấp ty thể tạo ra nhiều ATP hơn so với quá trình đường phân kỵ khí diễn ra ở bào tương. Phân tử oxy dễ dàng khuếch tán từ Hb trong mao mạch vào tế bào và ty thể. Trong ty thể, phân tử oxy là chất nhận điện tử cuối cùng của chuỗi vận chuyển điện tử xảy ra tại hoặc gần màng trong của ty thể. Thiếu oxy mô dẫn đến rối loạn chức năng tế bào, được đánh giá bằng mức độ tưới máu da (thời gian phục hồi sắc da), tưới máu thận (lượng nước tiểu) và tưới máu não (trạng thái tinh thần).
Giảm tưới máu mô do giới hạn DO2 và hậu quả là tình trạng thiếu oxy từ lâu đã là mô hình sinh lý bệnh phổ biến đằng sau hội chứng rối loạn chức năng đa cơ quan (MODS). Việc tối ưu hóa DO2 trong giai đoạn đầu của sốc khi bộ máy cung cấp năng lượng tế bào vẫn hoạt động có thể cải thiện sự suy giảm năng lượng tế bào sắp xảy ra và giảm tỷ lệ mắc mới/mức độ nghiêm trọng của rối loạn chức năng cơ quan. Tuy nhiên, trạng thái sốc tiến triển được đặc trưng bởi việc không sử dụng oxy để sản xuất ATP do suy chức năng ty thể, dẫn đến bệnh ty thể do thiếu oxy. Các tế bào, khi đối mặt với tình trạng thiếu năng lượng do rối loạn chức năng ty thể, sẽ giảm hoạt động chuyển hóa, biểu hiện lâm sàng là rối loạn chức năng đa cơ quan (bao gồm cả bệnh cơ tim liên quan đến nhiễm khuẩn huyết). Về khía cạnh này, rối loạn chức năng cơ quan có thể là một phản ứng thích nghi với đáp ứng viêm nặng. SIRS, chứ không phải DO2, trở thành sinh lý bệnh tiên quyết trong MODS, do đó chiến lược tăng DO2 (thậm chí đến trên mức bình thường) sẽ không mang lại ích lợi gì.
2. CÁC BIỆN PHÁP ĐÁNH GIÁ TƯỚI MÁU MÔ CƠ BẢN
Thông thường, một đợt suy tuần hoàn cấp dẫn đến tình huống lâm sàng phức tạp gọi là sốc, được đặc trưng bởi sự mất cân bằng giữa cung cấp và nhu cầu oxy toàn thân. Trong trường hợp này, việc sử dụng oxy tế bào không đầy đủ có thể là do nhu cầu oxy vượt quá DO2 hoặc tế bào không thể sử dụng oxy do rối loạn chức năng ty thể.
Một mặt, hồi sức dịch tích cực và nhanh chóng trong giai đoạn sớm của suy tuần hoàn cấp là biện pháp can thiệp chính và được khuyến cáo, mặt khác các mục tiêu huyết động và giới hạn an toàn cho thấy liệu có nên ngừng liệu pháp dịch hay không ở bệnh nhân đã được hồi sức vẫn chưa rõ ràng. Tuy nhiên, quản lý dịch theo mục tiêu có tầm quan trọng then chốt để cải thiện kết cục ở bệnh nhân không ổn định về huyết động vì cả thiếu và thừa dịch đều có hại.
Về cơ bản, lý do sinh lý duy nhất để truyền dịch trong giai đoạn sốc tuần hoàn cấp là tăng thể tích nhát bóp bằng cách tăng tiền tải tim, một đáp ứng sinh lý được gọi là đáp ứng với bù dịch. Khả năng tim cung cấp lưu lượng máu toàn thân liên tục là hiệu ứng sau cùng của tương tác giữa chức năng tim, hồi lưu tĩnh mạch và kháng lực mạch máu hệ thống. Chức năng tim được Otto Frank và Ernest Starling mô tả đầu tiên từ hơn 100 năm trước, trong khi những hiểu biết về hồi lưu tĩnh mạch chủ yếu dựa trên các nghiên cứu của Arthur Guyton về mối quan hệ giữa độ đàn hồi của các tĩnh mạch có khả năng co giãn, thể tích tĩnh mạch lúc căng giãn và co xẹp, và sức cản của hệ thống tĩnh mạch. Theo đó, rối loạn chức năng tuần hoàn cấp có thể là do tim giảm hoạt động hoặc do tiền tải không đủ.
Quyết định truyền dịch dựa trên giả định rằng chức năng tim chưa tối ưu và khi đó, gia tăng tiền tải sẽ có liên quan đến gia tăng đồng thời cung lượng tim. Tuy nhiên, đánh giá lâm sàng về vị trí của tâm thất trên đường cong Frank-Starling (xem chương khác) rất phức tạp cũng như việc dự đoán khả năng đáp ứng bù dịch tại giường vẫn còn nhiều thách thức và không được sử dụng thường quy.
Huyết áp hệ thống thường là yếu tố đầu tiên kích hoạt nghiệm pháp truyền dịch nhanh và hơn nữa, mục tiêu lâm sàng thường thấy ngay tại giường là nâng huyết áp bằng cách truyền dịch. Tuy nhiên, việc sử dụng huyết áp thay thế cho CO có thể gây nhầm lẫn, vì sự gia tăng huyết áp động mạch trong nghiệm pháp truyền dịch nhanh là khá khó dự đoán và có liên quan chặt chẽ với trương lực mạch máu hệ thống và độ đàn hồi động mạch. Hơn nữa, giả định hạ huyết áp và sốc là đồng nghĩa nhau có thể gây hiểu lầm, vì việc khôi phục huyết áp động mạch trung bình (MAP) trên các giá trị định trước không nhất thiết liên quan đến hồi phục sốc, trong khi các giá trị MAP thấp hơn so với các hướng dẫn quốc tế không phải lúc nào cũng cho thấy trạng thái sốc, do đó cần phải chuẩn hóa trên từng bệnh nhân. Đồng thời, mối quan hệ sinh lý giữa sự thay đổi huyết áp hệ thống và thể tích nhát bóp trở nên yếu hơn ở những bệnh nhân đã được hồi sức trước đó, đặc biệt là trong đợt sốc nhiễm khuẩn. Trong bối cảnh rối loạn chức năng tuần hoàn cấp, huyết áp hệ thống hay giá trị cung lượng tim đơn độc không hoàn toàn cung cấp đủ thông tin, do đó quyết định bù dịch cũng phải dựa trên các thông số lâm sàng và cận lâm sàng đơn giản, đáng tin cậy, có thể lặp lại được cùng với các tín hiệu thu được từ chức năng tim và những gì liên quan đến đáp ứng toàn thân (Hình 4).
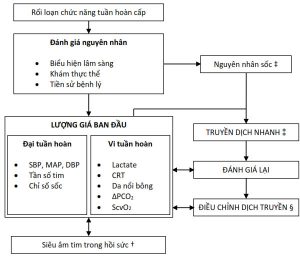
†Siêu âm tim trong hồi sức bất cứ khi nào có sẵn (tức là một siêu âm tim có định hướng và có trọng điểm được thực hiện và giải thích tại giường bởi bác sĩ hồi sức) có thể giúp chẩn đoán ban đầu và đánh giá thêm về đáp ứng với liệu pháp dịch.
‡Nguyên nhân sốc: xem xét nguồn gốc của sự mất ổn định huyết động bắt đầu từ nguyên nhân thường gặp nhất: sốc nhiễm khuẩn → sốc tim → sốc giảm thể tích → phân bố → tắc nghẽn.
⁑Truyền dịch nhanh là việc truyền dịch nhanh chóng mà không nhất thiết phải theo dõi đáp ứng theo thời gian thực. Việc nạp chất lỏng được thực hiện theo y văn khi có nguồn xác định gây mất ổn định huyết động (14).
§Điều chỉnh dịch truyền dựa trên việc truyền một lượng nhỏ dịch nhưng đủ lớn để làm tăng áp lực đổ đầy hệ thống trung bình và tăng hồi lưu tĩnh mạch dẫn đến tăng CO ở những người đáp ứng với tiền tải [nghiệm pháp truyền dịch nhanh: 250–500 mL truyền trên 10 –20 phút].
Đánh giá tổng quát rối loạn chức năng tuần hoàn cấp
Đánh giá và điều trị rối loạn chức năng tuần hoàn cấp thường là một kịch bản lâm sàng đầy thách thức vì hai lý do chính, thường có liên quan nhau. Thứ nhất, đây là tình huống liên quan đến thời gian, cần được xử lý kịp thời để tránh rối loạn chức năng đa cơ quan. Vì mục đích này, việc nhận ra các dấu hiệu lâm sàng của rối loạn chức năng tuần hoàn cấp có tầm quan trọng then chốt. Thứ hai, hội chứng này cần được điều trị kịp thời do đó việc điều chỉnh dựa trên đáp ứng sinh lý của bệnh nhân bằng cách đánh giá các thông số đơn giản và đáng tin cậy. Điều này đặc biệt đúng đối với phần lớn các trường hợp được quản lý ban đầu bên ngoài ICU. Trên thực tế, có sự khác biệt lớn trong cách đánh giá ban đầu và điều trị hội chứng này, do khả năng khác nhau của các chuyên gia tham gia hồi sức ban đầu, đặc biệt là ở các cơ sở hạn chế về nguồn lực chẳng hạn như những quốc gia có thu nhập thấp.
Nguyên nhân của huyết động không ổn định có thể được giả định trên cơ sở dữ liệu trong y văn về các trường hợp nhập ICU. Ví dụ, một thử nghiệm lớn trên 1,600 bệnh nhân ICU cho thấy rối loạn chức năng tuần hoàn cấp liên quan đến sốc nhiễm khuẩn chiếm đại đa số (62%), trong khi sốc tim (16%), sốc giảm thể tích (16%) và các loại sốc phân bố khác (4%) hoặc sốc tắc nghẽn (2%) ít gặp hơn. Xem xét mức độ phổ biến này, suy tuần hoàn cấp mới xuất hiện nhập khoa cấp cứu (ED) chủ yếu nên được xem là có liên quan đến biến cố nhiễm khuẩn và ít hơn là tim mạch, do đó nó nên được điều trị theo định hướng như vậy, nếu không có bất kỳ dấu hiệu lâm sàng rõ ràng nào của một loại sốc khác (tức là mất dịch rõ ràng hay các dấu hiệu của rối loạn chức năng thất phải nghiêm trọng .v.v.).
Các biến số lâm sàng được sử dụng để quyết định bù dịch
Rối loạn chức năng tuần hoàn cấp thường được tiếp cận bằng cách bù dịch tích cực. Mục đích sinh lý của chiến lược này là tối ưu hóa CO để cải thiện DO2. Tuy nhiên, một thông số sinh lý hoặc sinh hóa đơn lẻ có khả năng đại diện cho sự cân bằng giữa thay đổi CO và DO2 (kết hợp giữa đại và vi tuần hoàn) vẫn chưa sẵn có.
Khả năng của các bác sĩ ICU trong việc ước tính giá trị CO chính xác dựa trên khám lâm sàng tại giường là khá thấp (chỉ khoảng 42-62% các trường hợp), thường dẫn đến các đánh giá không thống nhất (có nghĩa là CO được ước tính cao trong khi thực tế CO thấp, hoặc ngược lại). Tuy nhiên, tại giường bệnh, chẩn đoán rối loạn chức năng tuần hoàn cấp chủ yếu dựa trên lâm sàng. Thật vậy, một CO rất thấp có thể gây hại, vì nó là yếu tố quyết định chính cho cung cấp oxy ngoại biên, tuy nhiên không có mối tương quan toán học giữa phép đo CO và mức độ đầy đủ của lưu lượng máu ngoại biên. Nói cách khác, giá trị CO bình thường hoặc thậm chí cao có thể là không đủ nếu nhu cầu chuyển hóa tăng.
Vì tất cả những lý do này, việc theo dõi cơ bản một rối loạn chức năng tuần hoàn cấp nên tập trung vào các thông số có khả năng đồng thời chỉ ra đáp ứng đại và vi tuần hoàn với sốc và theo dõi những thay đổi của cả hai hệ thống trong đáp ứng với liệu pháp dịch (xem Bảng 1 và Hình 4).
| Bảng 1. Theo dõi huyết động cơ bản tại giường | |||
| Biến số | Ưu điểm | Thận trọng | Ứng dụng lâm sàng |
| Huyết áp | Dễ có được; giá trị mục tiêu (SBP >90, MAP >65 mmHg) | SBP và MAP thấp, khi thu được đơn lẻ không dự đoán được đáp ứng bù dịch | Một phần của khám lâm sàng tiêu chuẩn tại giường.
Hạ huyết áp phải được nhận diện ngay lập tức và khi kết hợp với nhịp tim nhanh, phải bắt đầu hồi sức dịch trừ khi có bằng chứng rõ ràng về suy tim nặng. |
| Chỉ số sốc | Dễ có được; giá trị bình thường 0.5-0.7. Tương quan tuyến tính nghịch với CO | Chỉ số sốc >1 có thể tăng trong sốc tim và sốc tắc nghẽn | Hữu ích cho bệnh nhân sốc
Chỉ số sốc ≥1 có thể là dấu hiệu của giảm thể tích nhưng cần loại trừ sốc tim |
| Thời gian đổ đầy mao mạch (CRT) | Dễ thực hiện | Phụ thuộc người đánh giá
Bị ảnh hưởng bởi khoảng thời gian và áp lực ấn khác nhau, môi trường và nhiệt độ da |
Một phần của khám lâm sàng tiêu chuẩn tại giường trong ICU CRT ≤2 giây nên được xem là bình thường |
| Da nổi bông | Dễ thực hiện | Phụ thuộc người đánh giá
Không áp dụng được ở màu da tối Bị ảnh hưởng bởi môi trường và nhiệt độ da |
Thao tác chuẩn: sử dụng một áp lực vừa đủ để loại bỏ máu ở đầu móng tay của bác sĩ, được minh họa bằng sự xuất hiện của một hình lưỡi liềm màu trắng mỏng dưới móng tay trong 15 giây
Một phần của khám lâm sàng tiêu chuẩn tại giường trong ICU Chuẩn hóa: xem thang điểm da nổi bông từ 0 đến 5 (vùng nổi bông vượt quá nếp lằn bẹn) |
| Lactate | Thu được nhanh; kích hoạt các đánh giá khác trong sốc chưa có biểu hiện lâm sàng; giá trị mục tiêu ≤2 mmol/L | Lactate bình thường không loại trừ rối loạn chức năng tuần hoàn cấp
Không phải phép đo trực tiếp tưới máu mô. Bị ảnh hưởng bởi thanh thải lactate |
Lactate bình thường cho thấy hồi sức thành công
Tăng lactate nặng kéo dài (>10 mmol/L trong >24 giờ) có liên quan với tiên lượng xấu Cần theo dõi sát khi lactate >2 Xem xét nhập ICU khi lactate >4 |
| ScvO2 | Thu được nhanh; giá trị mục tiêu (khi thấp ở thời điểm ban đầu) | Cần đặt CVC vào tĩnh mạch chủ trên | Tối ưu hóa SvcO2 thấp (<70%) được dùng trong giao thức hồi sức sốc nhiễm khuẩn
Giá trị bình thường hoặc cao không chỉ ra được mức độ sốc |
| ∆PCO2 | Thu được nhanh; giá trị mục tiêu (2-6 mmHg) | Cần đặt CVC vào tĩnh mạch chủ trên | Giá trị cao (>6 mmHg) có thể chỉ ra hồi sức dưới ngưỡng (lưu lượng máu mô chưa đủ) |
Vai trò của huyết áp hệ thống và chức năng thận
Huyết áp động mạch (ABP) phụ thuộc vào một số yếu tố: lượng máu được tim bơm ra, sức đàn động mạch và sức cản mạch máu hệ thống và hệ thống điều chỉnh trương lực mạch máu động mạch để giữ áp lực tưới máu, tức là MAP, không đổi.
Mặc dù hạ huyết áp động mạch không phải là dấu hiệu của rối loạn chức năng tuần hoàn cấp, huyết áp tâm thu thấp hơn 90 mmHg (hoặc dưới 40 mmHg ở bệnh nhân tăng huyết áp trước đó) hoặc MAP dưới 65 mmHg cần được nhận diện kịp thời. Đối mặt với một bệnh nhân bị sốc trong những phút đầu tiên, một trong những câu hỏi cơ bản là liệu họ có được lợi từ liệu pháp dịch hay không. Giá trị MAP đơn lẻ không đủ để kích hoạt hồi sức dịch: MAP thấp có thể không liên quan đến sốc giảm thể tích hoặc sốc nhiễm khuẩn, hoặc ngược lại, có thể được duy trì đầy đủ nhờ cơ chế bù trừ như tăng kháng lực mạch máu. Hơn nữa, huyết áp tâm thu thấp có thể liên quan đến huyết áp tâm trương bình thường (70 mmHg) hoặc thấp (40 mmHg). Một trong những yếu tố quyết định chính của huyết áp tâm trương là trương lực tiểu động mạch, do đó huyết áp tâm thu và tâm trương thấp cho thấy trương lực mạch thấp, đặc biệt khi có nhịp tim nhanh, và vì vậy cần dùng thuốc vận mạch sớm.
Nhịp tim nhanh là một dấu hiệu ban đầu quan trọng của sốc nhưng rõ ràng nó cũng có thể là do đau, lo lắng, sốt, thiếu máu, viêm. Vì những lý do này, không nên sử dụng đơn lẻ nhịp tim nhanh để dự đoán khả năng đáp ứng bù dịch. Về cơ bản, ở bệnh nhân sốc, cả hạ huyết áp và nhịp tim nhanh nên kích hoạt bắt đầu hồi sức dịch trừ khi có bằng chứng rõ ràng về suy tim nặng.
Một chỉ số hữu ích và dễ dàng đánh giá tình trạng giảm thể tích tuần hoàn là “chỉ số sốc” (shock index: SI), tức là tỷ số tần số tim (HR) chia cho huyết áp tâm thu (HR/SBP). Chỉ số này ban đầu được mô tả ở bệnh nhân chấn thương nhưng mức độ liên quan của nó cũng đã được chứng minh ở bệnh nhân nhiễm khuẩn huyết. SI có mối tương quan tuyến tính nghịch với CO và ở người lớn khỏe mạnh có phạm vi bình thường là 0.5-0.7. SI ≥1 có liên quan đến mức độ giảm thể tích tuần hoàn nhưng cần nhấn mạnh là giá trị này cũng có thể cao trong sốc tim và sốc tắc nghẽn. Do đó, với SI ≥1, cần đánh giá tình trạng tim mạch trước khi bắt đầu liệu pháp dịch.
Một phương pháp hấp dẫn để khảo sát tình trạng giảm thể tích là nghiệm pháp nâng chân thụ động (PLR). Nó có thể được xem là một “thử thách thể tích nội tại” ngắn gọn và hoàn toàn có thể đảo ngược. Nâng chân cao đẩy khoảng 300 mL máu từ chân vào khoang trong lồng ngực giúp tránh nguy cơ quá tải dịch. Tất nhiên, ảnh hưởng của PLR có giới hạn thời gian với đỉnh gia tăng CO là 1 phút sau khi bắt đầu huy động máu. Độ tin cậy của PLR khá tốt khi đo trực tiếp CO. Tuy nhiên, thay đổi áp lực mạch sau PLR (tức là sự khác biệt giữa huyết áp tâm thu và tâm trương) có thể hữu ích trong việc đánh giá khả năng đáp ứng bù dịch, mặc dù độ nhạy và độ đặc hiệu thấp hơn so với đo CO.
Một dấu hiệu ngoại suy khác của tình trạng giảm tưới máu có thể đang diễn ra là lượng nước tiểu. Thiểu niệu là một triệu chứng không đặc hiệu và có thể xuất hiện khi mất nước nhẹ. Hơn nữa, lượng nước tiểu có thể không phản ánh tình trạng giảm tưới máu hệ thống trong giai đoạn đầu của rối loạn chức năng tuần hoàn: một số cơ chế bù trừ thần kinh-thể dịch có thể chịu trách nhiệm bảo tồn, thậm chí đôi khi làm tăng lưu lượng máu đến thận và trong trường hợp này, việc bù thêm dịch có thể làm giảm tưới máu thận do gây ra tắc nghẽn tĩnh mạch thận. Truyền dịch không nhất thiết dẫn đến khôi phục bài niệu bình thường và thiểu niệu có thể là kết quả của các bất thường vi tuần hoàn sâu sắc bên trong thận mà không liên quan đến giảm tưới máu.
Đánh giá tưới máu ngoại biên bằng khám lâm sàng và màu sắc da
Vai trò của tình trạng da nổi bông và thời gian đổ đầy mao mạch (CRT)
Đáp ứng hệ thống giữa cung cấp và tiêu thụ oxy tập trung vào việc tái phân bố máu từ các cơ quan không quan trọng sang các cơ quan quan trọng. Trong tình trạng này, da là một trong những cơ quan không quan trọng bị giảm lưu lượng hệ thống. Tưới máu da có thể bị ảnh hưởng bởi nhiệt độ môi trường xung quanh, màu da và khác nhau giữa các quan sát viên. Tuy nhiên, những hạn chế này được cân bằng bởi nhiều ưu điểm chẳng hạn như đây là thông số ít tốn kém, không xâm lấn và dễ tiếp cận để thay thế cho phương thức theo dõi xâm lấn và tốn kém hơn, ít nhất là trong giai đoạn đầu của hồi sức. Tình trạng da nổi bông tiến triển có liên quan đến nồng độ lactate cao và lượng nước tiểu ít, nhưng không tương quan với cung lượng tim, cho thấy chức năng tim và sốc tiến triển không biến đổi song hành.
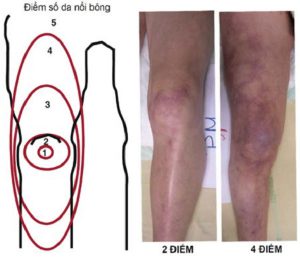
Đánh giá da nổi bông là một cách tiếp cận bán định lượng dựa trên sự mở rộng vùng da nổi bông quanh đầu gối. Điểm số da nổi bông nằm (Hình 5) trong khoảng từ 0 (không nổi bông) đến 5 (vùng da nổi bông vượt quá nếp lằn bẹn): điểm ≥4 và điểm số cao dai dẳng trong 6 giờ đầu nhập ICU đều có liên quan đến kết cục xấu nhất.
CRT là một công cụ rất hấp dẫn vì dễ học, không tốn kém, có thể lặp lại, áp dụng được tại các khoa phòng, ICU và khi hạn chế nguồn lực. Phương pháp này đo thời gian cần thiết để sắc da đầu ngón tay trở về bình thường sau khi dùng lực ấn để gây trắng màu da. Hạn chế chính của CRT là khả năng chuẩn hóa thao tác thực hiện, vì thao tác này phụ thuộc vào mức độ và phương thức ấn lực ép. CRT được tính bằng cách ấn đủ lực trong 15 giây để loại bỏ máu ở đầu móng tay của người thực hiện, được minh họa bằng sự xuất hiện của một hình liềm màu trắng mỏng dưới móng tay.
Vai trò của nồng độ lactate
Mặc dù có nhiều cơ chế gây tăng lactate máu nhưng từ lâu lactate đã được sử dụng rộng rãi như một dấu hiệu sinh hóa của giảm tưới máu mô trong bệnh cảnh nặng. Bất kể cơ chế nào liên quan đến sự xuất hiện của tăng lactate máu, và đặc biệt là tăng lactate máu dai dẳng trong thời gian điều trị tại ICU, đều là một yếu tố tiên lượng nặng chính ở bệnh nhân nguy kịch.
Định lượng nồng độ lactate máu và theo dõi biến thiên của nó trong quá trình hồi sức là rất quan trọng. Bất cứ khi nào có thể, nên đo nồng độ lactate trong máu và các giá trị thu được phải phù hợp với khám lâm sàng (xem thêm chương khác).
Vai trò của đặt đường tĩnh mạch trung tâm (CVC) và siêu âm tim trong hồi sức (CCE)
Đặt và sử dụng CVC
Vai trò của đặt CVC trong giai đoạn đầu xử trí rối loạn chức năng tuần hoàn cấp còn nhiều tranh cãi. Hiện nay việc đặt CVC và đo áp lực tĩnh mạch trung tâm (CVP) để hướng dẫn hồi sức dịch không được khuyến cáo. CVP không thể được sử dụng như một công cụ dự đoán về khả năng đáp ứng bù dịch và do đó, không cần thiết phải đặt CVC với mục đích duy nhất là đo CVP. Tuy nhiên, nếu bệnh nhân có sẵn CVC thì có thể dùng CVP để tối ưu hóa lượng dịch truyền hồi sức. CVP có thể được sử dụng như một giới hạn/điểm cuối an toàn, vì CVP tăng cao trong nghiệm pháp truyền dịch nhanh có thể phản ánh khả năng không đáp ứng bù dịch (xem chương khác).
Mặc dù mục tiêu CVP tuyệt đối không được khuyến cáo nhưng có thể áp dụng quy tắc 5-2-0 để đánh giá khả năng đáp ứng bù dịch nếu không có phương thức nào khả thi hơn. Kỹ thuật này bao gồm quan sát CVP nền trong 10 phút rồi sau đó bù dịch dựa trên CVP ban đầu. Nếu CVP <8 cmH2O thì truyền nhanh 200 mL dịch trong 10 phút; nếu CVP ≤14 cmH2O thì truyền nhanh 100mL dịch; và nếu CVP >14 cmH2O thì truyền nhanh 50 mL dịch. Trong thời gian truyền từ phút thứ 0 đến phút thứ 9, nếu CVP tăng >5 cmH2O thì ngừng truyền lập tức. Sau khi truyền, nếu CVP tăng 2-5 cm H2O thì không bù dịch thêm, nếu CVP tăng <2 cmH2O thì tiếp tục bù dịch khi bệnh nhân vẫn còn đáp ứng với liệu pháp dịch.
Việc đặt CVC cũng có thể hữu ích để đánh giá hai thông số lâm sàng khác, có thể cung cấp thông tin quan trọng: chênh lệch CO2 tĩnh-động mạch (ΔPCO2) và ScvO2.
ΔPCO2 phản ánh sự cân bằng giữa sản xuất CO2 bởi mô và loại bỏ CO2 qua phổi. ΔPCO2 >6 mmHg cho thấy cung lượng tim không đủ cao cho nhu cầu chuyển hóa toàn cơ thể. ScvO2 là thay thế của độ bão hòa oxy tĩnh mạch trộn (SvO2), phản ánh sự cân bằng giữa DO2 và VO2.
ScvO2 thấp trước đây được xem là mục tiêu điều trị trong xử trí giai đoạn đầu sốc nhiễm khuẩn và dường như liên quan đến giảm tỷ lệ tử vong. ScvO2 thấp cho thấy tưới máu mô không đủ, trong khi ScvO2 cao chỉ ra việc giảm sử dụng oxy của tế bào (xem chương khác).
Siêu âm tim trong hồi sức: một theo dõi cơ bản
Vai trò của siêu âm tim trong quản lý bệnh nhân nặng đã thay đổi qua những thập kỷ gần đây, trở thành một khảo sát có định hướng và có trọng điểm được các bác sĩ hồi sức thực hiện và diễn giải tại giường hỗ trợ điều chỉnh các can thiệp và đánh giá lại hiệu quả của các chiến lược đã áp dụng. Có hai mục đích khi thực hiện CCE là (1) đánh giá định tính về cấu trúc và chức năng tim chẳng hạn như bệnh van tim, khả năng co bóp cơ tim, huyết khối và (2) cung cấp các thông số định lượng về khả năng đáp ứng với bù dịch chẳng hạn mức độ co xẹp và đường kính tĩnh mạch chủ dưới, ước tính thể tích nhát bóp và cung lượng tim thông qua tích phân vận tốc theo thời gian của dòng ra van hai lá (được mô tả trong chương khác).
Thách thức chính của CCE là thu được hình ảnh có nhiều thông tin nhất trong các tình huống lâm sàng phức tạp nhưng bị hạn chế về thời gian thực hiện, tư thế bệnh nhân và người siêu âm, các can thiệp liên quan đến phổi và trạng thái kích động của bệnh nhân. Bất cứ khi nào có thể, CCE nên được xem là một phần của lượng giá thường quy tình trạng huyết động không ổn định cấp tính, vì đánh giá định tính chức năng tim đóng vai trò trung tâm trong xử trí ban đầu và đánh giá định lượng rất hữu ích trong giai đoạn tối ưu hóa sau đó.
Đo đường kính tĩnh mạch chủ dưới (IVC):
Khi IVC không được đổ đẩy, khả năng đàn hồi tốt làm cho tĩnh mạch chủ dưới co xẹp trong thì hít vào khi thở tự nhiên. Trong tình huống giảm thể tích tuần hoàn, chênh lệch áp lực giữa phần IVC trong lồng ngực và phần IVC trong ổ bụng là lớn nhất, giúp đẩy máu ra khỏi IVC vào tâm nhĩ phải. Thông thường, đường kính IVC là 2.1 cm và xẹp >50% tương đương với CVP 0-5 mmHg (1 mmHg = 1.3 cmH2O), trong khi đường kính IVC >2.1 cm và xẹp <50% tương đương với CVP 10- 20 mmHg. Hạn chế sinh lý của đường kính IVC tương tự CVP, là một phép đo tiền tải nhưng các thông số tim-phổi “bình thường” thường không xuất hiện ở những bệnh nhân nặng.