Bài viết Thông khí cơ học xâm lấn cho bệnh nhân ARDS do Covid-19 được biên dịch bởi Bs. Đặng Thanh Tuấn – BV Nhi Đồng 1
1. Tóm tắt
Mục đích của bài báo này là phân tích bằng chứng về việc sử dụng các chiến lược thở máy và các can thiệp liên quan ở bệnh nhân người lớn mắc hội chứng nguy kịch hô hấp cấp tính (ARDS) do COVID-19 và đưa ra các khuyến nghị điều trị dựa trên những can thiệp này. Đối với mỗi khuyến nghị được đề cập, điều quan trọng là phải xem xét kỹ lưỡng chất lượng của các cuộc đánh giá bằng chứng trước khi áp dụng các khuyến nghị này vào các tình huống lâm sàng cụ thể hoặc các quyết định chính sách. Không có hướng dẫn hoặc khuyến nghị nào có thể xem xét tất cả các đặc điểm lâm sàng của từng bệnh nhân, vì chúng là duy nhất. Do đó, bác sĩ, bệnh nhân, nhà hoạch định chính sách và các bên liên quan khác không nên coi những khuyến nghị này là bắt buộc. Tuy nhiên, bài viết đánh giá này, thảo luận một cách khách quan về các phương pháp điều trị có sẵn và các quy trình quản lý được áp dụng tại nhiều trung tâm trên khắp thế giới để tất cả các bác sĩ điều trị sử dụng.
1.1 Giới thiệu
Một loại coronavirus mới đã được xác định ở Vũ Hán, Trung Quốc vào tháng 12 năm 2019, gây ra bệnh viêm phổi không điển hình và lây lan nhanh chóng dẫn đến đại dịch. Tổ chức Y tế Thế giới đã chỉ định thuật ngữ COVID-19 (Bệnh Coronavirus 2019) cho đại dịch này. COVID-19 do coronavirus 2 (SARS-CoV-2) gây ra hội chứng hô hấp cấp tính nghiêm trọng. Tỷ lệ mắc và tử vong chính do COVID-19 được cho là do viêm phổi cấp do virus tiến triển thành hội chứng suy hô hấp cấp tính (ARDS).
1.2 Định nghĩa về ARDS
COVID-19 ARDS (CARDS) được chẩn đoán khi một người bị nhiễm COVID-19 được xác nhận đáp ứng tiêu chuẩn chẩn đoán ARDS Berlin 2012 (1), bao gồm:
(i) Suy hô hấp cấp giảm oxy máu; (ii) Xuất hiện trong vòng 1 tuần kể từ khi các triệu chứng hô hấp trở nên tồi tệ hơn; (iii) Bệnh lý khoảng khí hai bên trên phim chụp X-quang phổi, chụp cắt lớp vi tính (CT) hoặc siêu âm không giải thích được đầy đủ do tràn dịch, xẹp thùy hoặc phổi, hoặc nốt; và (iv) Suy tim không phải là nguyên nhân chính của suy hô hấp cấp giảm oxy máu. Bài viết này sẽ cố gắng thảo luận về việc xử trí những bệnh nhân phát triển ARDS do COVID-19.
1.3 Phương pháp
Chúng tôi đã triệu tập một hội đồng chuyên môn với rất nhiều bác sĩ gây mê, bác sĩ dịch tễ học lâm sàng, bác sĩ nhi khoa, chuyên gia nội khoa, bác sĩ tâm thần, bác sĩ X quang và nhà logistic phương pháp để đánh giá các nghiên cứu khác nhau liên quan đến COVID-19. Sau đó, chúng tôi đã có một cuộc thảo luận trực tiếp về vấn đề tương tự tại bệnh viện của chúng tôi trước khi tóm tắt sự hiểu biết của chúng tôi. Chúng tôi đã đánh giá các đánh giá có hệ thống hiện có từ tìm kiếm của chúng tôi trong MEDLINE, EMBASE, Cơ quan đăng ký các thử nghiệm có đối chứng của Cochrane.
Cơ sở dữ liệu tóm tắt các đánh giá về hiệu ứng (OvidSP), CINAHL (EBSCOHost) và Web of Science (Thomson Reuters) kể từ ngày hệ thống cuối cùng xem xét đến tháng 12 năm 2020, không hạn chế ngôn ngữ. Các thành viên ban hội thẩm cũng được yêu cầu nêu rõ bất kỳ nghiên cứu bổ sung nào không được xác định bởi cuộc tìm kiếm. Các khuyến nghị là “mạnh mẽ” hoặc “có điều kiện” theo cách tiếp cận GRADE (2). Chúng tôi đã sử dụng cụm từ GRADE “chúng tôi đề xuất” cho các đề xuất mạnh mẽ và “chúng tôi đề xuất” cho các đề xuất có điều kiện.
Bản thảo do ủy ban viết (S.S, V.S) soạn thảo thành tài liệu hướng dẫn để toàn bộ hội đồng đánh giá điện tử tiếp theo. Toàn bộ hội đồng đã có cơ hội sửa chữa các lỗi thực tế hoặc diễn giải. Phiên bản cuối cùng được phê duyệt sau đó đã được đệ trình.
Oxygen hóa & thông khí cho bệnh nhân COVID-19 mắc ARDS (CARDS) tuân theo một thời gian dự kiến, với thời gian trung bình để đặt nội khí quản là 8 – 10 ngày sau khi khởi phát triệu chứng (3). Do đó, bắt buộc phải liên tục theo dõi bệnh nhân về sự phát triển của ARDS khi ngày nhiễm trùng tiến triển. Chiến lược chính cho bệnh nhân COVID-19 là chăm sóc hỗ trợ, bao gồm điều trị oxy cho bệnh nhân giảm oxy máu. Liệu pháp oxy được tiến hành nếu nhịp thở từ 30 nhịp thở/phút trở lên và/hoặc SpO2 ≤93% trên khí phòng (4).
Bệnh nhân COVID-19 đôi khi có biểu hiện “giảm oxy máu thầm lặng hoặc vui vẻ” (các đặc điểm lâm sàng không điển hình như cảm giác bình tĩnh và cảm giác khỏe mạnh ngay cả khi thiếu oxy ở mức độ đáng kể).
Lý do cho điều này là sự hiện diện của nồng độ carbon dioxide thấp (tình trạng thiếu oxy mô giảm CO2 máu trầm trọng), thường thấy ở chứng bệnh lý do độ cao (5). Những phát hiện không điển hình như thế này khiến bác sĩ điều trị nhầm lẫn nên đặt nội khí quản hay không đặt nội khí quản. Thở máy cho bệnh nhân CARDS là một nhiệm vụ chưa từng có và đầy thách thức vì những bệnh nhân này thường có bệnh lý phổi không đồng nhất đòi hỏi một chiến lược thông khí bảo vệ phổi có mục tiêu để cải thiện kết quả. Hầu hết bệnh nhân CARDS cần được thở máy kịp thời. Việc đặt nội khí quản chậm trễ quá mức và thở máy xâm nhập sẽ gây bất lợi cho bệnh nhân và nguy cơ lây lan cho nhân viên y tế cao (6). Ngưỡng đặt nội khí quản thấp nên được xem xét nếu tình trạng lâm sàng của bệnh nhân xấu đi ngay cả khi tăng cường cung cấp oxy ở lưu lượng cao và FiO2 cao.
1.4 Phương thức không xâm lấn
Liệu pháp oxy qua mũi lưu lượng cao (HFNO) được sử dụng như phương pháp điều trị đầu tay (3) cho suy hô hấp và ARDS mức độ nhẹ-trung bình. Thông khí không xâm lấn (NIV) chỉ được khuyến cáo cho những bệnh nhân bị HFNO thất bại. NIV cung cấp lợi ích thông qua PEEP, cho bệnh nhân ARDS mức độ nhẹ-trung bình bằng cách giảm tải hô hấp và tỷ lệ đặt nội khí quản, nhưng nó có thể tạo ra khí dung đáng kể.
Ống thông mũi lưu lượng cao (HFNC) cho HFNO có hiệu quả trong việc cải thiện oxy hóa, nhưng do các báo cáo về lượng phân tán khí dung cao nên ban đầu không được khuyến cáo. Tuy nhiên, các nghiên cứu sâu hơn ở những bệnh nhân bị suy hô hấp cấp giảm oxy máu, HFNC đã được chứng minh là tránh được việc đặt nội khí quản so với các thiết bị oxy thông thường, và bằng chứng khoa học về việc tạo ra và phân tán các chất sinh học thông qua HFNC cho thấy nguy cơ tương tự như mặt nạ oxy tiêu chuẩn.
Do đó, ngạnh HFNC với khẩu trang phẫu thuật trên mặt bệnh nhân là một phương thức hợp lý để có lợi cho bệnh nhân COVID-19 giảm oxy máu và tránh đặt nội khí quản (7). Liệu pháp HFNC về cơ bản là một hệ thống cung cấp oxy có khả năng cung cấp tới 100% oxy được làm ẩm và làm ấm với tốc độ lưu lượng lên đến 60 lít mỗi phút. Tất cả các cài đặt được kiểm soát độc lập cho phép tạo sự tự tin hơn trong việc cung cấp oxy bổ sung cũng như kết quả tốt hơn khi sử dụng (8).
Tư thế nằm sấp cho bệnh nhân không đặt nội khí quản: Mặc dù tư thế nằm sấp đã được chứng minh là cải thiện tình trạng oxy hóa và kết quả ở bệnh nhân ARDS từ trung bình đến nặng đang được thở máy, nhưng có ít bằng chứng về lợi ích của tư thế nằm sấp ở những bệnh nhân tỉnh táo cần bổ sung thở oxy mà không cần thở máy (9).
1.5 Các biện pháp phòng ngừa và quy trình tuân theo khi đặt nội khí quản cho bệnh nhân COVID-19
Quản lý và đặt nội khí quản ở bệnh nhân COVID- 19 là một quy trình tạo khí dung và có liên quan đến tăng nguy cơ lây truyền vi rút cho các nhà cung cấp dịch vụ chăm sóc sức khỏe. Do đó, cần phải chú ý cao độ để ngăn ngừa nhiễm trùng khi đặt nội khí quản. Có thể đảm bảo an toàn cho bệnh nhân và nhân viên y tế bằng các biện pháp phòng ngừa sau (10).
- Chuyên gia chăm sóc sức khỏe nên thực hiện các biện pháp phòng ngừa qua không khí với lớp bảo vệ tiêu chuẩn cấp độ 3 được mặc trong khi thực hiện đặt nội khí quản. Trình tự khuyên dùng để trang bị thiết bị bảo hộ cá nhân (PPE) như sau: rửa tay → mũ đội đầu → khẩu trang bảo hộ N95 → khẩu trang phẫu thuật → áo choàng cách ly toàn thân → găng tay bên trong dùng một lần → kính bảo hộ → quần áo bảo hộ → găng tay bên ngoài dùng một lần → bao giày → áo choàng dùng một lần → găng tay ngoài cùng dùng một lần → mũ trùm kín đầu hoặc tấm che mặt (11).
- Đối với đặt nội khí quản, từ viết tắt OH – MSMAID (Oxygen, Helper, Monitor, Suction, Machine, Airway devices, Intravenous access, and Drugs) (Oxy, Người trợ giúp, Màn hình, Hút, Máy, Thiết bị đường thở, Tiếp cận tĩnh mạch và Thuốc) có thể được sử dụng để dễ nhớ (12).
- Việc đặt nội khí quản nên được thực hiện bởi bác sĩ gây mê có kinh nghiệm nhất, trong phòng cách ly lây nhiễm qua không khí, tốt nhất là trong phòng áp lực âm để đảm bảo an toàn cho bệnh nhân và NVYT (Nhân viên y tế).
- Nên hạn chế số lượng người cung cấp dịch vụ chăm sóc sức khỏe trong phòng trước khi đặt nội khí quản.
- Sử dụng oxy trước 3-5 phút với 100% oxy là bắt buộc vì những bệnh nhân nguy kịch này có lượng oxy dự trữ kém (13).
- Nên duy trì thông khí tự phát và tránh thông khí bóp bóng qua mask hỗ trợ trong quá trình oxy hóa trước đặt càng nhiều càng tốt.
- Kỹ thuật RSI (đặt nội khí quản trình tự nhanh) được khuyến cáo để tránh thông khí bằng tay cho phổi của bệnh nhân và ngăn chặn sự tạo khí dung tiềm ẩn của vi rút từ đường thở. Có thể sử dụng hộp đặt nội khí quản có rào cản khí dung COVID để che chắn khí dung (14).
- Sử dụng cả hai tay để giữ mặt nạ để đảm bảo độ kín bằng kỹ thuật V-E chứ không phải kỹ thuật C-E bằng một tay.
- Ống soi thanh quản video nên được ưu tiên đặt nội khí quản vì nó làm tăng khoảng cách giữa bệnh nhân và bác sĩ gây mê.
- Xử trí đường thở phải an toàn, chính xác và nên thực hiện trong vòng 15-20 giây.
- Sau khi đặt nội khí quản, kẹp ETT (ống nội khí quản) và bơm phồng bóng chèn trước khi tiến hành thở máy.
- Bộ lọc vi-rút và HME phải được kết nối giữa ống nội khí quản và bộ dây máy thở.
- Có thể khẳng định vị trí đặt ống thích hợp bằng theo dõi EtCO2, ngực nâng lên thấy rõ hai bên và nghe tim 5 điểm thường quy tốt hơn là không làm để xác định vị trí đặt ống.
- Nên sử dụng thiết bị đường thở trên thanh môn (SGAD, Supraglottic airway devices) trong các tình huống CICO (Không thể đặt nội khí quản và không thể oxygen hóa, Can’t intubate and can’t oxygenate) và phải xem xét mở khí quản tại giường càng sớm càng tốt.
- Nếu cần đặt nội khí quản trong khi vận chuyển bệnh nhân có CARDS, phải đảm bảo rằng tất cả các quy trình nêu trên phải được độ giãn nở (15).
1.6 Thở máy
Thở máy ở bệnh nhân COVID-19 mắc ARDS là một thách thức vì những bệnh nhân này thường có bệnh lý phổi không đồng nhất. Điều này đòi hỏi một chiến lược thông khí bảo vệ phổi có mục tiêu để cải thiện kết quả.
Chỉ định thở máy
- Các chỉ định thở máy trong COVID-19 như sau (7):Suy hô hấp cấp do thiếu oxy với tình trạng suy hô hấp nặng.
- Tình trạng thiếu oxy trầm trọng hơn liên quan đến tăng nhịp thở gắng sức.
- Tăng công thở kết hợp với việc sử dụng các cơ hô hấp phụ.
- Không duy trì SpO2> 90% với oxy lưu lượng cao > 50 L/phút với HFNO hoặc với oxy bổ sung tối đa (16).
- Tình trạng thiếu oxy với tình trạng tâm thần bị thay đổi và không duy trì được sự thông thoáng của đường thở.
- Bệnh nhân suy đa cơ quan, huyết động không ổn định dai dẳng cần hỗ trợ vận mạch, hoặc những bệnh nhân có nhiều bệnh đi kèm như (ĐM, Bệnh tim mạch, tăng huyết áp, tuổi cao, già yếu, ung thư hoặc bệnh hô hấp mãn tính).
- pH động mạch <7,3 với PaCO2> 50mm Hg. 8. PaO2/FiO2 <200 (17).
- Tần số thở cao với hô hấp không đồng bộ ngực bụng kéo dài hoặc nghịch lý.
- Chỉ số ROX thấp (<4,88) với bệnh nhân điều trị HFNC. (Chỉ số ROX (18) được định nghĩa là tỷ lệ SpO2/FiO2 trên tốc độ hô hấp và nó đã được sử dụng như một yếu tố dự đoán nhu cầu đặt nội khí quản ở những bệnh nhân được điều trị oxy HFNC. Chỉ số ROX
≥ 4,88 sau khi bắt đầu HFNC có liên quan đến mức thấp hơn nguy cơ đặt nội khí quản.)
Các chỉ định đặt nội khí quản và thở máy ở bệnh nhân COVID-19 không chỉ giới hạn trong các tình trạng nêu trên và phải tùy từng trường hợp cụ thể và theo quyết định của bác sĩ điều trị (19).
Chiến lược thông khí cho bệnh nhân CARDS
Thời gian tối ưu để đặt nội khí quản cho bệnh nhân COVID-19 vẫn chưa rõ ràng. Thở máy nên được xem xét nếu bệnh nhân COVID-19 phát triển ARDS từ trung bình đến nặng (PaO2/FiO2 <200) để ngăn ngừa P- SILI (Tổn thương phổi do bệnh nhân tự gây ra) và lây truyền vi rút cho nhà cung cấp dịch vụ chăm sóc sức khỏe [6]. Đặt nội khí quản và thở máy xâm lấn được ưu tiên xem xét ở những bệnh nhân ARDS đang xấu đi mặc dù đã điều trị oxy bổ sung với HFNC. Những bệnh nhân ARDS tự thở không đặt nội khí quản có nguy cơ bị P-SILI tăng lên do thể tích khí lưu thông hít vào cao.
Do đó, đo áp lực thực quản bằng áp kế có thể được sử dụng ở những bệnh nhân thở tự nhiên, không đặt nội khí quản để ước tính thời gian đặt nội khí quản (20). Nguy cơ lây nhiễm cho NVYT vẫn là một mối lo ngại. Áp lực thực quản từ 5 đến 10 cmH2O thường được dung nạp tốt. Tuy nhiên, nếu áp lực tăng hơn 15 cmH2O thì nguy cơ P-SILI tăng lên và do đó phải tiến hành đặt nội khí quản càng sớm càng tốt. Nếu không có áp kế thực quản, thì thay đổi CVP (áp lực tĩnh mạch trung tâm) với hô hấp hoặc đánh giá lâm sàng về nỗ lực thở quá mức đối với việc tăng công thở sẽ được xem xét (21).
Tỷ lệ tử vong rất cao (67%) đối với bệnh nhân CARDS thở máy (22). Một chiến lược thở máy không phù hợp ở bệnh nhân ARDS có thể dẫn đến VILI (tổn thương phổi do máy thở) bao gồm barotrauma (áp lực đường thở cao), volutrauma, atelectrauma, biotrauma, myotrauma (tổn thương cơ hoành) và chấn thương do oxy (các gốc oxy tự do).
ARDS không phải COVID -19 có hai kiểu hình phụ được xác định dựa trên thử nghiệm ARMA và ALVEOLI. Chúng đáp ứng khác nhau với PEEP, liệu pháp dịch truyền tự do và có thể được xác định với độ chính xác đáng chú ý bằng cách sử dụng bốn dấu ấn sinh học: interleukin-6, interferon gamma, angiopoietin 1/2 và chất ức chế hoạt hóa plasminogen-1 (23) (24)
(a) Loại tăng viêm – Loại này có liên quan đến mức độ cao hơn của dấu ấn sinh học viêm, sử dụng thuốc vận mạch cao, nhiễm trùng huyết cao, bicarbonate huyết thanh thấp hơn và có kết quả xấu nhất về tỷ lệ tử vong, ngày không thở máy và ngày không có suy cơ quan. Nó đáp ứng với PEEP cao và liệu pháp truyền dịch bảo tồn.
(b) Loại giảm viêm – Nó đáp ứng với PEEP thấp và liệu pháp truyền dịch tự do (25).
Các báo cáo sơ bộ trên CARDS đã đề cập (26) (27) rằng trong giai đoạn đầu của COVID-19, các đặc điểm ARDS không điển hình phổ biến hơn (giảm oxy máu nặng với mức độ độ giãn nở cao và khả năng huy động của phổi thấp) trong khi ở giai đoạn sau của bệnh, các đặc điểm ARDS cổ điển phổ biến hơn (độ giãn nở của phổi thấp và khả năng huy động phế nang cao). Gattinoni và cộng sự (26) (28) cũng báo cáo rằng viêm phổi COVID-19 có hai loại và cách xử trí của chúng khác nhau về quản lý thở máy.
- Loại L – được đặc trưng bởi độ đàn hồi thấp, độ giãn nở cao, trọng lượng phổi thấp, khả năng huy động của phổi thấp và tỷ lệ thông khí/tưới máu (V/Q) thấp.
- Loại H- được đặc trưng bởi độ đàn hồi cao, độ độ giãn nở thấp, trọng lượng phổi cao, khả năng huy động phổi cao và shunt từ phải sang trái cao. Loại viêm phổi này có các đặc điểm giống như ARDS điển hình.
Hiện tại vẫn chưa có sự thống nhất về quản lý thở máy của bệnh nhân CARDS. Do đó, chiến lược thở máy cho bệnh nhân ARDS có thông khí thể tích khí lưu thông thấp, cũng phù hợp nhất để quản lý CARDS. Các tính năng nổi bật giống nhau được liệt kê dưới đây:
(1) Thông khí bảo vệ phổi (29)
Một số thử nghiệm đối chứng ngẫu nhiên và phân tích tổng hợp đã báo cáo lợi ích sống sót khi thông khí bảo vệ phổi thể tích khí lưu thông thấp. Sau khi thực hiện thông khí thể tích khí lưu thông thấp ở bệnh nhân ARDS, bệnh nhân phải theo dõi tự động
PEEP & rối loạn nhịp thở máy phải được theo dõi (30). Không có chế độ thông khí duy nhất nào tốt hơn rõ rệt so với các chế độ khác trong việc quản lý bệnh nhân ARDS (31). Tuy nhiên, hầu hết các bác sĩ lâm sàng thích sử dụng chế độ kiểm soát/hỗ trợ giới hạn thể tích cho bệnh nhân ARDS đang thở máy (30). Các phương thức thông khí như thông khí giải phóng áp lực đường thở (APRV) cũng có thể được sử dụng dựa trên chuyên môn của bác sĩ (32). Tốt nhất nên tránh thông khí dao động tần số cao do nguy cơ lan truyền khí dung và không cho thấy lợi ích tử vong ở bệnh nhân ARDS (12). Thậm chí, kiểm soát thể tích có điều chỉnh bằng áp lực cũng không phải là một phương thức thông khí được chấp nhận ở bệnh nhân ARDS do cung cấp thể tích khí lưu thông cao vượt quá mục tiêu thông khí bảo vệ phổi. Các cài đặt thông khí ban đầu sau đây (Bảng 1) được khuyến nghị ở bệnh nhân COVID- 19:
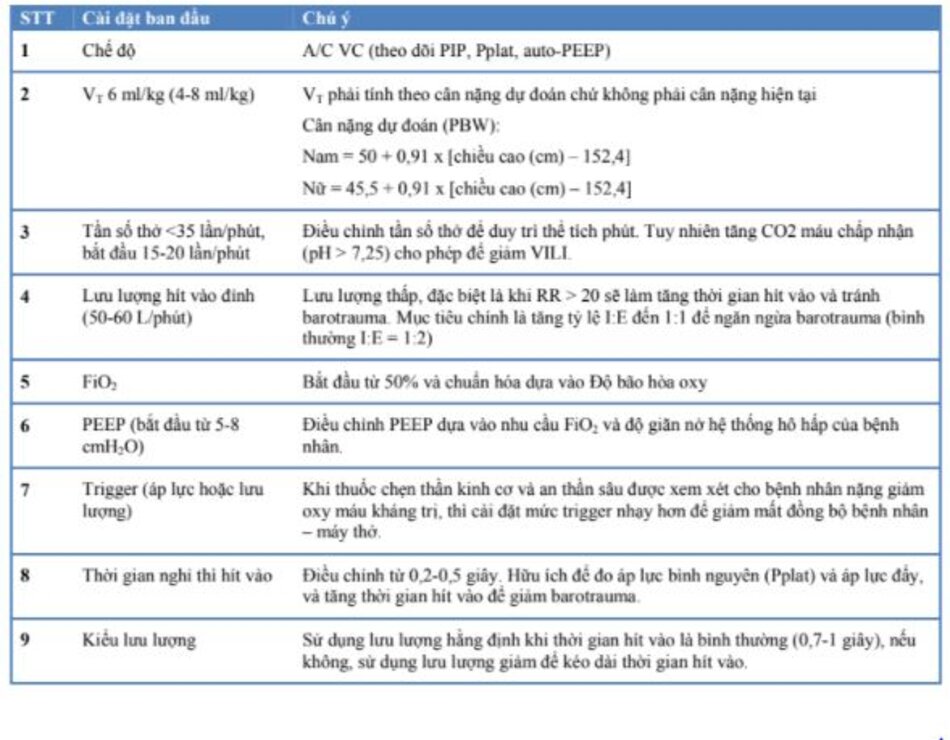
(2) Vai trò của PEEP trong CARDS
Có một sự không rõ ràng với PEEP tối ưu cho bệnh nhân CARDS. Sử dụng PEEP cao hơn (bất kỳ PEEP nào> 10 cm H2O) không được khuyến cáo dựa trên tính không đồng nhất của phổi ở bệnh nhân COVID-19 (có sự tồn tại đồng thời của vùng bị tổn thương nặng với vùng không bị tổn thương ở phổi). Tuy nhiên, hướng dẫn của Surviving Sepsis Campaign về quản lý người lớn bị bệnh nặng từ COVID-19, hướng dẫn chăm sóc tích cực và quan trọng của Châu u, khuyên PEEP > 10 cm H2O để xử trí ARDS do SARS-CoV-2.
Chuẩn độ cần được thực hiện bằng cách kiểm tra độ giãn nở của phổi của bệnh nhân COVID-19. Nếu nó cao hoặc bình thường kèm theo tình trạng giảm oxy máu thường gặp ở kiểu L – thì nên sử dụng PEEP dưới 10 cm H2O để tránh căng phồng quá mức các phế nang khỏe mạnh bình thường. Tuy nhiên, nếu độ giãn nở thấp, phổ biến hơn ở kiểu H – của viêm phổi COVID-19 cũng có thể gặp trong ARDS, thì hãy sử dụng PEEP ngay trên điểm uốn dưới trên vòng lặp thể tích áp lực trên máy thở để huy động các phế nang đã xẹp xuống và ngăn ngừa xẹp phổi, và do đó, cải thiện quá trình oxygen hóa. Theo dõi tình trạng căng quá mức phế nang bằng cách quan sát mô hình ‘mỏ chim’ trên vòng lặp áp lực – thể tích có thể được điều chỉnh bằng cách giảm thể tích khí lưu thông hoặc PEEP (Hình 1).
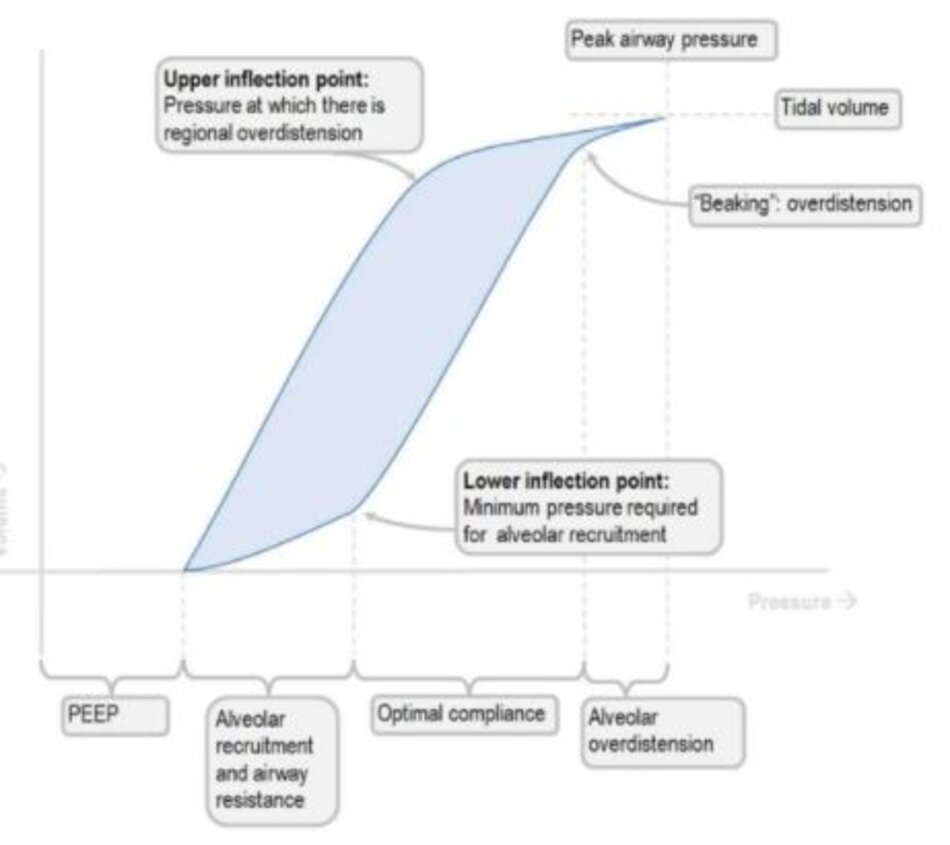
(3) Thang FiO2/PEEP để cung cấp oxy
Thử nghiệm ARDSNet (33) khuyến nghị xem xét hai loại thang FiO2/PEEP để đạt được mục tiêu PaO2> 55 mm Hg ở bệnh nhân ARDS và tránh tác dụng phụ của tăng oxy. Nghiên cứu của D Trasy và cộng sự (34) khuyến nghị sử dụng chỉ số FiO2/PEEP ≤ 7, tương tự như các thử nghiệm ARDSNet về cài đặt FiO2/PEEP tối thiểu (35%/5 cmH2O). Chi tiết về thang FiO2/PEEP được lập bảng dưới đây trong Bảng 2,3.
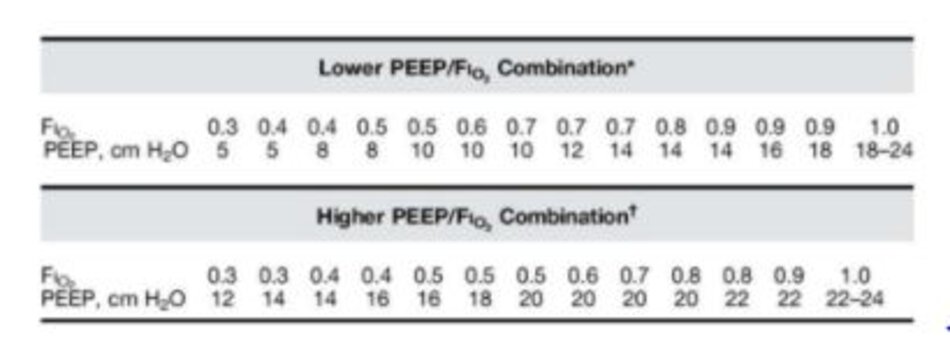
Sau khi cài đặt máy thở ban đầu được nhập, các thông số sau được theo dõi cùng với mức mục tiêu của chúng.
(a) Áp lực cao nguyên – Áp lực cao nguyên phải dưới 30 cm H2O. Nó được định nghĩa là áp lực được duy trì trong các phế nang khi không có lưu lượng khí vào. Nó thấp hơn một chút so với áp lực Ppeak và được đo bằng cách thêm một khoảng dừng hít vào từ 0,5 đến 1 giây trên chế độ điều khiển thể tích hiển thị trên biểu đồ áp lực – thời gian.
(b) Áp lực đẩy – Nó được đo bằng công thức: Áp lực đẩy = (Áp lực Pplat – PEEP) Áp lực này phải dưới 15cm H2O và đạt được bằng cách giảm thể tích khí lưu thông (có nguy cơ phát triển tăng CO2) hoặc bằng cách tăng PEEP ( nguy cơ căng quá mức của phế nang). Do đó, PEEP và thể tích khí lưu thông nên được chuẩn độ cẩn thận để giữ cho Áp lực đẩy ở mức thấp.
(c) Độ giãn nở – Đây là một biện pháp để đánh giá tính dễ mất bù của mô đàn hồi phổi. Phổi có khả năng giãn nở hoặc giãn ra càng dễ dàng thì khả năng độ giãn nở của nó sẽ càng cao. Thông thường, tổng mức độ độ giãn nở của cả hai phổi ở người lớn là khoảng 200 ml/cm H2O. Mức độ độ giãn nở thấp thường thấy ở những bệnh nhân ARDS có phổi cứng.
Có hai loại độ giãn nở của phổi:
- Độ giãn nở tĩnh = Tidal volume/(Pplat – PEEP)
- Độ giãn nở động = Tidal volume/(PIP – PEEP)
Nó thể hiện độ giãn nở của phổi trong quá trình hít vào chủ động và phụ thuộc vào áp lực đỉnh hít vào (PIP). PIP phụ thuộc vào sức cản của đường thở. Viêm phổi COVID -19 là kiểu hình L (26) (28) thường có mức độ độ giãn nở cao (> 40ml/cm H2O). Vì vậy, PEEP thấp và thể tích khí lưu thông cao lên đến 8-9ml/kg (nếu có tăng CO2 máu) được khuyến cáo. Viêm phổi kiểu hình H được quản lý giống như ARDS với thông khí bảo vệ phổi (thể tích khí lưu thông thấp (4-6ml/kg) cùng với PEEP cao). Do đó, điều cần thiết là phải xem xét độ giãn nở về hô hấp của những bệnh nhân này trước khi thực hiện bất kỳ điều chỉnh nào trong điều kiện thở máy.
(d) P0.1 (Áp lực tắc đường thở) – Nó được định nghĩa là áp lực tạo ra trong đường thở trong 100 mili giây đầu tiên của một nỗ lực thở vào khi đường thở bị tắc. Điều này có thể được đo trong hầu hết các máy thở hiện đại. Giá trị bình thường của P0,1 (ở bệnh nhân thở tự nhiên) là khoảng 1 cm H2O. Tuy nhiên, ở những bệnh nhân được thở máy giá trị trên 3,5 cm H2O có liên quan đến sự nỗ lực tăng lên. Do đó, giá trị áp lực tắc đường thở ở bệnh nhân CARDS nên được giữ dưới 3,5 cm H2O để có được chiến lược thông khí bảo vệ phổi (ngăn ngừa VILI và chấn thương cơ hoành (Myotrauma)).
(3) Mục tiêu của thở máy (35)
- Mục tiêu SpO2 = 90-94%
- PaO2 > 55 mm Hg. 3. pH> 7.25
- FiO2 <0,4
- PaO2/FiO2 > 300mm Hg.
- Cài đặt thông khí tiếp theo
Các cài đặt thông khí tiếp theo được quyết định bằng cách đánh giá động lực học của áp lực Pplat, áp lực đẩy, độ giãn nở và ABG (pH, mức độ oxy hóa) như được thực hiện trong không CARDS (33). Một số hướng dẫn làm việc như sau:
- (a) Nếu Pplat ≤30 cm H2O, thể tích khí lưu thông (6 mL/kg) và pH bình thường- Không cần điều chỉnh thêm.
- (b) Nếu Pplat> 30 cm H2O và thể tích khí lưu thông (6 mL/kg trở lên) – Giảm thể tích khí lưu thông xuống 5ml/kg nếu cần, tiếp tục giảm xuống 4ml/kg. Cân nhắc tăng nhịp hô hấp lên đến 35/phút để duy trì thông khí ở phút có thể chấp nhận được.
- (c) Nếu rối loạn đồng bộ máy thở với Pplat <25 cm H2O và thể tích khí lưu thông (<6 mL/kg) – tăng thể tích khí lưu thông lên mức tăng 1 mL/kg lên đến 8ml/kg để đạt được Pplat> 25 và ≤30 cm H2O.(d) Nếu pH> 7,45 kèm theo nhiễm kiềm hô hấp- giảm tần số hô hấp đến pH mục tiêu 7,25 – 7,45.
- (e) Nếu pH <7,25 kèm theo toan hô hấp – tăng tần số hô hấp lên đến 35/phút (liên quan đến tự động PEEP) để đạt được pH mục tiêu 7,25-7,45.
- (f) Nếu pH <7,15 kèm theo toan hô hấp – sau tần số hô hấp tối đa (35/phút), tăng thể tích khí lưu thông theo mức tăng 1ml/kg (Pplat mục tiêu <30 cm H2O và pH 7,25-7,45) hoặc dùng NaHCO3 nếu cũng có nhiễm toan chuyển hóa .
(5) Các liệu pháp bổ trợ khác
(a) An thần và giảm đau
Propofol và midazolam là hai loại thuốc được sử dụng phổ biến nhất để an thần ICU cho bệnh nhân thở máy và có thể hữu ích để an thần cho bệnh nhân CARDS đang thở máy. Melatonin đã được coi là một liệu pháp hỗ trợ để cải thiện giấc ngủ ở bệnh nhân COVID-19 trong ICU, mặc dù cần có nhiều nghiên cứu hơn để xác nhận khuyến cáo này (36). Trong một đại dịch đang diễn ra như COVID-19, sự thiếu hụt trầm trọng của thuốc an thần và thuốc giảm đau.
Vì vậy, một số bác sĩ chuyên khoa/bác sĩ hồi sức đã đánh giá các tác nhân gây mê dễ bay hơi dạng hít như một giải pháp thay thế cho thuốc an thần. Các chất gây mê dễ bay hơi như isoflurane & sevoflurane có những ưu điểm ngoài tác dụng an thần. Điều này bao gồm giảm sức cản đường thở, giãn phế quản (tùy theo liều lượng), cải thiện oxy hóa, giảm các dấu hiệu tiền viêm và giảm tổn thương biểu mô phổi (37).
Tuy nhiên, chúng không cho thấy sự cải thiện về thời gian lưu trú tại ICU hoặc lợi ích về tỷ lệ tử vong. Do đó, các nghiên cứu lâm sàng hoặc RCT tiếp theo được yêu cầu để giải thích kết quả thuận lợi (38). Để sử dụng thuốc mê dạng hít cần có nhân viên được đào tạo của ICU và cần có máy gây mê/máy thở với máy xông hơi thu nhỏ và hệ thống thu dọn. Mục đích chính của việc sử dụng thuốc an thần ở bệnh nhân ARDS COVID- 19 là để đảm bảo bệnh nhân thoải mái, giảm bớt lo lắng và tránh tình trạng không đồng bộ máy thở.
Hai công cụ được sử dụng để đánh giá mức độ an thần ở bệnh nhân ICU là:
- Thang điểm an thần kích động Richmond (RASS) – Mục tiêu từ -3 đến -4 điểm được giữ để an thần sâu cho bệnh nhân ICU thở máy. Mục tiêu -5 được yêu cầu khi bệnh nhân nhận NMBA (để ngăn chặn sự không đồng bộ của bệnh nhân – máy thở) (39) (40).
- Thang điểm an thần – kích động của Riker (SAS) – Cần đạt mục tiêu 2 điểm để đạt được an thần sâu và SAS 1 là bắt buộc để an thần rất sâu như bệnh nhân thở máy nằm sấp hoặc ECMO. An thần nhẹ bằng Dexmedetomidine với giá trị đích là SAS 3 – 4 có thể thích hợp cho bệnh nhân COVID- 19 đang điều trị bằng liệu pháp bổ sung oxy HFNC để kiểm soát phản ứng căng thẳng sinh lý (39).
Trong điều kiện thiếu hụt nguồn lực, các thiết bị EEG đã xử lý (chỉ số Bispectral (BIS), các biến số có nguồn gốc từ entropy và narcotrend) có thể được sử dụng như một thiết bị giám sát có giá trị để giảm sử dụng thuốc và theo dõi nhu cầu sử dụng thuốc an thần (41) (42). Bên cạnh việc an thần, cung cấp đầy đủ thuốc giảm đau cũng quan trọng không kém. Sự kết hợp của các tác nhân (ketamine, fentanyl, morphine, hydromorphone, dexmedetomidine, Remfentanil, sufentanil) có thể được xem xét theo yêu cầu của bệnh nhân. Theo hướng dẫn của PADIS (43), Remfentanil và sufentanil là những thuốc giảm đau được lựa chọn.
- Ba thang điểm mức độ đau thường được sử dụng để đánh giá tính chất chủ quan của cơn đau trong ICU (39).Thang đánh giá số (NRS) – Phạm vi mục tiêu <4. Điều này có thể được xem xét đối với những bệnh nhân COVID-19 tự thở không thông khí, những người có thể tự biểu hiện cơn đau.
- Thang điểm đau hành vi (BPS) – Khoảng mục tiêu <5 và có thể dùng cho bệnh nhân thở máy.
- Công cụ quan sát cơn đau do chăm sóc nguy kịch (CPOT) – Phạm vi mục tiêu <3 và có thể được sử dụng ở những bệnh nhân nặng được thông khí xâm lấn.
(b) NMBA (thuốc chẹn thần kinh cơ)
Không có thử nghiệm lâm sàng nào được tiến hành về việc sử dụng NMBA ở bệnh nhân COVID-19 mắc ARDS. Tuy nhiên, một số hiệp hội chăm sóc đặc biệt và quan trọng trên toàn thế giới (44) (45) đã đưa ra khuyến nghị về việc sử dụng NMBA để cải thiện quá trình oxy hóa và giảm rối loạn đồng bộ máy thở ở bệnh nhân ARDS. NMBA có thể được sử dụng dưới dạng thuốc tiêm nhanh (nhưng không được truyền liên tục) ở bệnh nhân ARDS từ trung bình đến nặng bị giảm oxy máu kháng trị (PaO2/FiO2 <120 mmHg) để tạo điều kiện cung cấp oxygen hóa, cải thiện thông khí phổi (46) và tránh bệnh thần kinh do hồi sức tích cực. Không khuyến cáo sử dụng thường xuyên các thuốc ngăn chặn thần kinh cơ vì nó không làm giảm thời gian thở máy và không có lợi ích sống thêm ở bệnh nhân ARDS. Đối với bệnh nhân CARDS đặt nội khí quản, kỹ thuật dẫn mê trình tự nhanh được thực hành, và do đó, succinylcholine và rocuronium là lựa chọn ưu tiên của NMBA ở bệnh nhân COVID-19 (10) (47). Tuy nhiên, đối với các loại thuốc tiêm tĩnh mạch ngắt quãng, rocuronium, vecuronium và atracurium được ưu tiên hơn so với succinylcholine. Giám sát TOF trong ICU có thể góp phần sử dụng NMBA tốt hơn [31].
(c) Thủ thuật huy động (RMs)
Thủ thuật huy động với PEEP cao được sử dụng để cải thiện oxygen hóa ở bệnh nhân CARDS bằng cách tăng áp lực xuyên phổi để mở phế nang xẹp hoặc xẹp phổi. Cho đến nay, chưa có nghiên cứu nào tìm ra vai trò chính xác của việc thủ thuật huy động (RM) ở bệnh nhân ARDS thứ phát sau SARS- CoV-2. Hướng dẫn Surviving Sepsis Campaign (48) khuyên sử dụng RM có PEEP cao để mở các phế nang bị xẹp và chống lại việc sử dụng RM chuẩn độ PEEP tăng dần ở bệnh nhân COVID-19.
Không khuyến khích sử dụng PEEP tăng dần cho các thủ thuật huy động vì nguy hiểm hơn so với RM có PEEP cao ở bệnh nhân COVID-19. Hướng dẫn tạm thời của WHO cũng khuyến cáo sử dụng các thủ thuật huy động ngắt quãng với PEEP cao để cải thiện quá trình oxy hóa trong ARDS do COVID-19. Điều cần thiết là phải theo dõi hạ huyết áp, tụt độ bão hòa và chấn thương phổi trong thời gian RMs. Hai loại RM được sử dụng ở bệnh nhân ARDS như dưới đây (48)
- RM truyền thống – Mức CPAP cao (35-40 cm H2O) cùng với thời gian tạm dừng thở kéo dài (40 giây) được ưu tiên ở bệnh nhân COVID-19.
- Chuẩn độ PEEP gia tăng RMs – Trong RM này, PEEP tăng dần được sử dụng từ 25 đến 35 đến 45 cm H2O trong 1-2 phút mỗi lần và không được khuyến nghị cho COVID-19.
(d) Sử dụng Steroid
WHO khuyến cáo (29) sử dụng steroid ở bệnh nhân CARDS đang thở máy đã bị sốc nhiễm trùng và cần tăng liều thuốc vận mạch để duy trì MAP> 65 mm Hg. Khuyến cáo sử dụng hydrocortisone 200mg/ngày (TM) hoặc prednisolone 75mg/ngày. Hướng dẫn Surviving Sepsis Campaign (48) đề nghị sử dụng corticos-teroids toàn thân trong CARDS và khuyên sử dụng corticosteroid với liều lượng thấp hơn trong thời gian ngắn hơn. Tuy nhiên, không khuyến cáo sử dụng thường quy corticosteroid cho bệnh nhân thở máy do COVID-19 bị suy hô hấp mà không có ARDS.
(e) Liệu pháp chống huyết khối đối với CARDS
Liệu pháp chống kết tập tiểu cầu có liên quan đến việc giảm tỷ lệ tử vong và giảm tỷ lệ mắc ARDS/ALI ở những bệnh nhân bị bệnh nặng, đặc biệt là những người có các bệnh lý dễ mắc như phẫu thuật, chấn thương, viêm phổi và nhiễm trùng huyết (49). Do đó, nó có thể hoạt động như một tác nhân dự phòng và/hoặc điều trị ở những bệnh nhân bị bệnh nặng với các tình trạng nêu trên. Điều quan trọng là, với một số lượng lớn dân số bị bệnh nặng, ngay cả một tỷ lệ thấp của tác hại có thể tránh được cũng sẽ liên quan đến những tử vong có thể phòng ngừa được. Do đó, cần xác định rõ vai trò của điều trị chống kết tập tiểu cầu như một liệu pháp bổ trợ ở những bệnh nhân nặng.
(g) Liệu pháp truyền dịch
Liệu pháp truyền dịch của WHO [19] và các hướng dẫn của Surviving Sepsis Campaign (48) khuyến nghị sử dụng liệu pháp truyền dịch bảo tồn hoặc hạn chế, thay vì truyền dịch tự do. Nó đã cho thấy làm giảm số ngày thở máy và rút ngắn thời gian nằm ICU. Hướng dẫn Surviving Sepsis Campaign đã sử dụng bằng chứng gián tiếp và khuyến nghị sử dụng các thông số động (Nhiệt độ da, thời gian nạp đầy mao mạch, lactate huyết thanh, biến đổi thể tích nhát bóp (SVV), biến đổi áp lực xung (PPV) và thay đổi thể tích nhát bóp khi nâng chân thụ động) hơn là các thông số tĩnh (CVP) để đánh giá khả năng đáp ứng dịch ở bệnh nhân COVID-19 bị sốc nhiễm trùng.
(h) Hỗ trợ dinh dưỡng
- Theo tuyên bố của chuyên gia ESPEN (50) và hướng dẫn của ESPEN (51), hỗ trợ dinh dưỡng cho bệnh nhân nhiễm SARS CoV-2 trong ICU như sau:Đánh giá suy dinh dưỡng ở bệnh nhân đa bệnh – Phải sử dụng tiêu chí MUST & tiêu chí NRS để kiểm tra/sàng lọc những cá nhân có COVID-19 về tình trạng suy dinh dưỡng.
- Bệnh nhân đang điều trị NIV- Nuôi dưỡng đường tĩnh mạch ngoại vi được ưu tiên hơn vì NIV cùng với thức ăn qua đường ruột có liên quan đến các biến chứng như giãn dạ dày (dễ bị hít sặc) và thông khí không hiệu quả mặc dù do rò rỉ không khí từ phía mặt nạ.
- Đối với bệnh nhân đang điều trị HFNC – Có thể bổ sung dinh dưỡng bằng đường uống sau khi đánh giá tình trạng dinh dưỡng của bệnh nhân COVID-19 hoặc bắt đầu cho ăn qua đường ruột nếu không thể cho ăn bằng đường uống.
Bệnh nhân đang thở máy:
- (a) Thức ăn qua đường ruột sớm (trong vòng 48 giờ sau khi nhập viện ICU) qua ống thông mũi dạ dày được ưu tiên hơn so với thức ăn qua đường tiêu hóa muộn và sớm.
- (b) Bắt đầu cho ăn sau môn vị ở những bệnh nhân dễ hít dịch dạ dày hoặc những trường hợp không dung nạp dịch vị sau khi dùng thuốc tăng động.
- (c) Dinh dưỡng qua đường tĩnh mạch có thể được thực hiện trong vòng 3-7 ngày nếu có chống chỉ định với dinh dưỡng qua đường ruột.
- (d) Nên đo nhiệt lượng gián tiếp, ước lượng VO2 hoặc VCO2 để hướng dẫn chi tiêu năng lượng hàng ngày (EE). Nếu không có sẵn, các phương trình dựa trên cân nặng sẽ được sử dụng để ước tính lượng calo tiêu thụ hàng ngày (20–25 kcal/kg/ngày)
- (e) Dinh dưỡng qua đường ruột có thể được cung cấp cho những bệnh nhân nằm thở máy và được xác minh là an toàn trong CARDS.
- (f) Trong giai đoạn đầu của bệnh (tuần đầu tiên), nên dùng chế độ dinh dưỡng năng lượng thấp (không vượt quá 70% EE).
- (g) Sau giai đoạn đầu của bệnh cấp tính, chế độ dinh dưỡng đủ năng lượng được khuyến cáo hơn chế độ dinh dưỡng năng lượng thấp.
- (h) Ở những bệnh nhân ốm yếu, có thể cân nhắc sử dụng protein (1,3 g/kg/ngày) trong thời gian bệnh nặng.
- (i) Đối với bệnh nhân béo phì, nhu cầu đạm là 1,3g/kg (khối lượng cơ thể đã điều chỉnh)/ngày. Trọng lượng cơ thể điều chỉnh = Trọng lượng cơ thể lý tưởng + 0,33 X (trọng lượng cơ thể thực tế – trọng lượng cơ thể lý tưởng)
- (j) EN có thể bị trì hoãn ở những bệnh nhân huyết động không ổn định, bị sốc đang dùng thuốc vận mạch, giảm oxy máu nặng và nhiễm toan nặng.
- Bệnh nhân sau rút nội khí quản – Thức ăn phù hợp với cấu trúc cần được cân nhắc bằng đường uống và nếu có biểu hiện khó nuốt (thường gặp nhất ở sau rút nội khí quản), cho ăn dinh dưỡng qua đường ruột.
(i) Xử trí sốc nhiễm trùng
Trong trường hợp không có bằng chứng trực tiếp trên bệnh nhân COVID-19 và sốc nhiễm trùng, các hướng dẫn tạm thời của WHO (29) và hướng dẫn Surviving Sepsis Campaign (48) khuyến cáo sử dụng các dịch truyền cân bằng tĩnh mạch dạng tinh thể như Nước muối sinh lý, Ringer’s Lactate dưới dạng bolus dịch (1 lít hơn 30 phút hoặc nhanh hơn) đối với sốc nhiễm trùng để kiểm tra khả năng đáp ứng dịch. Nên tránh dùng các dịch truyền giảm trương lực, chất keo, tinh bột hydroxyetyl, gelatin, dextrans và albumin để hồi sức.
Nếu không có đáp ứng với dịch và xuất hiện các dấu hiệu thừa dịch như tiếng ran ẩm khi nghe phổi thì ngưng MAP> 65mm Hg. Cân nhắc sốc dobutamine khi có bằng chứng rối loạn chức năng tim liên quan đến giảm tưới máu mô dai dẳng. Hướng dẫn Surviving Sepsis Campaign (48) không khuyến cáo dopamine trong COVID-19 với sốc có thể do tăng nguy cơ loạn nhịp tim và thiếu bằng chứng về lợi ích trên tử vong. Các thuốc vận mạch này nên được chuẩn độ đúng với huyết áp mục tiêu để duy trì tưới máu mô và tốt nhất là được truyền qua ống thông tĩnh mạch trung tâm. Khi các đường ngoại vi được sử dụng để truyền dịch, hãy để ý đến tình trạng hoại tử da hoặc thoát mạch của thuốc vận mạch.
(6) Thông khí nằm sấp
Nếu thông khí bảo vệ phổi không duy trì đủ oxygen hóa (PaO2/FiO2 <150mm Hg mặc dù PEEP> 5 và FiO2> 0,6), thì nên cân nhắc thông khí nằm sấp. Thử nghiệm của Guérin và cộng sự PROSEVA (53) báo cáo kết quả đầy hứa hẹn ở bệnh nhân ARDS nặng. Một thực tế nổi tiếng là thông khí nằm sấp cùng với thuốc NMB sớm đã cải thiện khả năng sống sót trong ARDS (23). Thông khí nằm sấp cũng giúp tăng cường oxygen hóa và giảm sự không phù hợp V/Q ở bệnh nhân ARDS. Trong COVID-19, bệnh nhân đáp ứng tốt với thông khí nằm sấp có thể là do phổi của họ được bảo tồn tốt so với những bệnh nhân phát triển ARDS do các nguyên nhân khác.
Do đó, bệnh nhân được thở máy ở tư thế nằm sấp ít nhất 16 giờ mỗi ngày nếu bệnh nhân không duy trì được oxygen hóa ở tư thế nằm ngửa. Tuy nhiên, cần hết sức cẩn thận để tránh ngắt kết nối máy thở khi thay đổi tư thế, cần giữ nhân viên tối thiểu để xoay bệnh nhân nằm sấp. Chống chỉ định thông khí nằm sấp (chấn thương cột sống cổ, ngực hở, đường thở không ổn định, tăng ICP, tăng áp lực trong ổ bụng) nên được giải quyết trước khi tiến với ống và nên cân nhắc tiêm thuốc ngăn chặn thần kinh cơ để tránh những cơn ho không cần thiết khi xoay người nằm sấp. Thời gian và tiêu chí tối ưu để ngừng thở máy khi PaO2/FiO2> 150mm Hg với FiO2 <0,6 và PEEP <10 cm H2O trong ít nhất 4 giờ ở tư thế nằm ngửa sau khi thử nghiệm tư thế nằm sấp (54).
(7) Vai trò của thuốc giãn mạch phổi
Hai thuốc giãn mạch được sử dụng phổ biến nhất ở bệnh nhân thở máy là khí nitric oxide hít (iNO) và epoprostenol. Chúng được sử dụng bằng đường hít liên tục. Liệu pháp cấp cứu với chúng được coi là cải thiện tình trạng oxy hóa khi PaO2/FiO2 <100mm Hg mặc dù đã thông khí nằm sấp hoặc nếu nó có liên quan đến tăng áp động mạch phổi cấp tính (48). Nếu tình trạng oxy hóa không được cải thiện sau khi sử dụng thuốc giãn mạch phổi dạng hít, thì nên giảm dần lượng khí này ngay lập tức để tránh co mạch phổi hồi phục.
Epoprostenol có tác dụng chống kết tập tiểu cầu nhẹ nên tránh dùng trong trường hợp xuất huyết phế nang. Nguy cơ tạo khí dung và tắc nghẽn các bộ lọc HME đặc biệt nhiều hơn với Epoprostenol và nó vẫn là mối quan tâm ở bệnh nhân COVID-19. Đó là lý do tại sao iNO được ưa thích hơn do ít cần thay bộ lọc thường xuyên hơn và nguy cơ lây nhiễm mắc phải ở NVYT ít hơn. Không khuyến cáo sử dụng thường quy oxit nitric dạng hít ở bệnh nhân CARDS vì không có bằng chứng về lợi ích sống sót (48).
(8) Vai trò của ECMO
Nếu quá trình oxygen hóa không được cải thiện và tình trạng thiếu oxy vẫn còn thì VV-ECMO (oxy hóa qua màng ngoài cơ thể – tĩnh mạch-tĩnh mạch) có thể được coi là tùy thuộc vào tình trạng sẵn có.
Chỉ định của ECMO trong COVID-19 (55)
(a) PaO /FiO > 150 nhưng pH <7,25 với PaCO2> 60 trong hơn 6 giờ.
(b) PaO2/FiO2 <80 mm Hg trong 6 giờ, PaO2/FiO2 <50 mm Hg trong 3 giờ và các biện pháp hỗ trợ khác không thành công (nằm sấp, NMB, huy động, thuốc giãn mạch phổi dạng hít).
ECMO là phương pháp điều trị tốn kém và cực kỳ hạn chế về nguồn lực, đòi hỏi nhân viên được đào tạo. Do đó, việc sử dụng nó như một liệu pháp cấp cứu chỉ nên được xem xét trong trường hợp suy hô hấp thiếu oxy kháng trị (56). Cho đến nay, không có RCT hoặc phân tích tổng hợp nào được thực hiện trên ECMO trong CARDS. Rất ít báo cáo từ Trung Quốc đề cập đến ECMO được áp dụng cho CARDS, nhưng quá trình nằm viện, diễn biến lâm sàng và kết quả của họ không được thảo luận (57).
(9) Cai thở máy và rút nội khí quản ở bệnh nhân CARDS
Đặc biệt chú ý để tránh lây truyền vi rút cho các nhà cung cấp dịch vụ chăm sóc sức khỏe trong quá trình rút nội khí quản là bắt buộc. Rút nội khí quản là một thủ thuật tạo khí dung, do đó nên giữ ngưỡng rút nội khí quản cao cho những bệnh nhân này để tránh đặt lại nội khí quản không cần thiết. Một số bác sĩ sử dụng tiêu chí kiểm tra độ rò của bóng chèn cùng với thử nghiệm thở tự phát (SBT) để đánh giá mức độ sẵn sàng cai máy thở với giả định rằng những bệnh nhân này có thể bị phù nề đường thở do thở máy kéo dài. Vì nguy cơ tạo khí dung trong thử nghiệm rò rỉ bóng chèn tương tự như rút nội khí quản, nên thực hiện SAT (Thử nghiệm đánh thức tự phát) và SBT không có ống T ở hỗ trợ áp lực thấp hơn (0- 3cm H2O) cùng với sử dụng steroid trước khi rút nội khí quản. Các tiêu chí cai máy sau đây được khuyến nghị trước khi rút nội khí quản (58) –
- Bệnh nhân nên có ý thức, thoải mái và có định hướng.
- PaO2/FiO2> 300 mm Hg với PEEP <5 cm H2O.
- Huyết động ổn định và duy trì SpO2 với FiO2 <0,4.
- RSBI (Chỉ số thở nông nhanh) <105 – được tính bằng nhịp thở/thể tích khí lưu thông tính bằng lít khi bệnh nhân được đặt nội khí quản đang thở tự phát.
- Không có dấu hiệu tăng nhịp thở hoặc suy hô hấp như sử dụng cơ hô hấp phụ, hô hấp nghịch thường hoặc không đồng bộ, phập phồng cánh mũi, vã mồ hôi, kích động, thở nhanh, nhịp tim nhanh hoặc tím tái.
- Phản xạ ho tốt khi không có đờm/chất tiết.
Phụ lục 1 cung cấp một thuật toán để quản lý một bệnh nhân với CARDS.
(10) Phòng ngừa các biến chứng
Nên ngăn ngừa các biến chứng hoặc tác dụng phụ/bất lợi của thông khí cơ học trong tất cả các trường hợp CARDS, cũng như bất kỳ trường hợp ARDS nào khác. Một số biện pháp can thiệp được liệt kê dưới đây:
(a) Phòng ngừa Viêm phổi Liên quan đến Máy thở (VAP) (59)
VAP có thể được ngăn ngừa bằng cách sau:
- Thức tỉnh tự phát và thử nghiệm thở tự phát.
- Nâng cao đầu giường.
- Khử nhiễm đường tiêu hóa có chọn lọc.
- Dự phòng huyết khối.
- Chăm sóc răng miệng mà không có chlorhexidine vì một số bệnh nhân phát triển ARDS do hít chlorhexidine.
- Sử dụng bộ dây máy thở mới cho từng bệnh nhân.
- Thay đổi bộ lọc HMEs khi bị bẩn.
- Đặt nội khí quản qua đường miệng được ưu tiên hơn so với đặt nội khí quản qua đường mũi.
(b) Giảm loét do tì đè và vết loét bằng cách thay đổi tư thế thường xuyên sau mỗi 2 giờ.
(c) Giảm loét do stress, chảy máu dạ dày bằng cách cho ăn đường ruột sớm trong vòng 24-48 giờ sau khi nhập viện ICU và xem xét PPI hoặc thuốc chẹn H2.
(d) Giảm thiểu sự yếu cơ liên quan đến ICU bằng cách vận động sớm.
(e) Giảm nhiễm trùng liên quan đến ống thông bằng cách sử dụng kỹ thuật vô trùng vô khuẩn trong khi đặt và xem xét loại bỏ khi không cần thiết.
(f) Giảm số ngày thở máy bằng cách đánh giá hàng ngày về mức độ sẵn sàng rút nội khí quản thông qua các thử nghiệm thở tự phát.
(g) Giảm tỷ lệ thuyên tắc huyết khối tĩnh mạch bằng cách sử dụng các loại thuốc hoặc thiết bị nén cơ học.
(h) Hút đàm cho bệnh nhân thở máy nên được thực hiện bằng các ống thông hút nội tuyến kín để ngăn ngừa lan truyền khí dung và nên tránh ngắt máy thở không cần thiết để ngăn cản mất huy động phế nang (32).
(11) Tìm hiểu những tiến bộ gần đây trong điều trị ARDS
Các đặc điểm nổi bật từ các RCT khác nhau và các thử nghiệm lâm sàng, phản ánh những tiến bộ gần đây và sự đồng thuận trong việc hiểu và quản lý ARDS.
(a) Nhiều thử nghiệm (60) (61) không xác nhận được lợi ích của việc sử dụng thủ thuật huy động ở bệnh nhân ARDS.
(b) Nghiên cứu LUNG-SAFE (23) (62) – Cho thấy tỷ lệ tử vong tăng do thông khí không xâm lấn ở bệnh nhân ARDS nặng.
(c) Thử nghiệm oxy tự do hoặc oxy bảo tồn (LOCO2) (63) – Chiến lược oxy hóa bảo tồn không làm tăng lợi ích sống sót. Vì vậy, cần tránh tăng oxy máu (SpO2> 97%) và giảm oxy máu (SpO2 <90%).
(d) Nghiên cứu SUPERNOVA (64) – Có thể sử dụng cách loại bỏ carbon dioxide ngoài cơ thể để cho phép thông khí siêu bảo vệ (thể tích khí lưu thông = 4 mL/kg và PPLAT ≤ 25 cmH2O) trong ARDS.
(e) Thử nghiệm EOLIA (65) – Không chấp thuận được tính ưu việt của việc sử dụng thường quy liệu pháp ECMO trong ARDS nặng so với liệu pháp ECMO cứu hộ.
2. Kết luận
CARDS là một biến chứng nghiêm trọng được dự đoán trước của COVID-19 đòi hỏi sự nhận biết nhanh chóng và quản lý đa chuyên khoa toàn diện. Cần phải có các nghiên cứu và nghiên cứu mở rộng để giải quyết các câu hỏi quan trọng chưa được giải đáp về điều trị bệnh nhân thở máy của CARDS. Do tỷ lệ tử vong cao ở những bệnh nhân thở máy, các khuyến nghị và phát hiện trên chỉ ra tiềm năng cải thiện việc quản lý bệnh nhân CARDS.






Bài viết tốt