Các điểm cần nhớ
- Các hội chứng tim phải (RHS) là nguyên nhân gây mất ổn định huyết động và sốc ít gặp hơn so với rối loạn chức năng tim trái, nhưng để nhận ra chúng đòi hỏi sự cảnh giác cao độ.
- RHS là kết hợp của quá tải áp suất hoặc quá tải thể tích và khả năng co bóp thất phải (RV) bị suy giảm. Tiến triển thành tâm phế cấp tính (sự kết hợp của tăng huyết áp phổi cấp tính với rối loạn chức năng tâm thu và tâm trương RV sâu sắc) dẫn đến vòng xoắn bệnh lý rối loạn chức năng cơ quan.
- Manh mối để nhận ra RHS là nguyên nhân gây sốc bao gồm tiền sử bệnh liên quan đến tăng huyết áp phổi, tĩnh mạch cổ nổi, phù ngoại biên lớn hơn phù phổi hoặc tiếng tim thứ ba bên phải, bên cạnh điện tâm đồ, X quang, và kết quả siêu âm tim.
- Dấu ấn sinh học trong huyết thanh không đặc hiệu nhưng siêu âm tim là vô cùng quý giá, không chỉ để chứng minh sự hiện diện của RHS, mà còn để hướng dẫn quản lý điều trị huyết động.
- Sốc tim phải tiến triển có thể trở nên tồi tệ hơn do truyền dịch quá mức, suy thất trái đồng thời, áp dụng không phù hợp mức áp lực dương cuối thì thở ra (PEEP) và thiếu oxy.
- Thuốc được lựa chọn để hồi sức để giảm nhu cầu oxy toàn thân trong khi cải thiện việc cung cấp oxy là dobutamine, ban đầu được truyền với tốc độ 5 mcg/kg mỗi phút. Thuốc co mạch hoạt động có hệ thống có thể cung cấp thêm lợi ích.
- Nitric oxide hoặc prostacyclin dạng hít và thuốc ức chế PDE đường uống (ví dụ: sildenafil) hoặc các thiết bị hỗ trợ cơ học ngoài cơ thể có thể có lợi trong việc cải thiện huyết động học và oxy hóa phổi, nhưng có thể không cải thiện khả năng sống sót.
Trong phần lớn bệnh nhân bị sốc do “suy bơm”, đánh giá được tập trung vào phần lớn là tâm thất trái. Tuy nhiên, trong một số ít bệnh nhân đáng kể, rối loạn chức năng tim phải là nguyên nhân gây sốc. Các ví dụ bao gồm thuyên tắc phổi cấp tính (PE), các nguyên nhân khác gây quá tải áp lực tim phải cấp tính (ví dụ, hội chứng suy hô hấp cấp [ARDS] được điều trị bằng thở máy áp lực dương), suy giảm cấp tính ở bệnh nhân tăng áp phổi mạn tính và nhồi máu thất phải. Mặc dù nhồi máu thất phải khác với các hội chứng tim phải khác (RHS) ở chỗ áp lực động mạch phổi không cao, nhưng trong nhiều trường hợp khác, nhồi máu thất phải giống như các hội chứng khác, vì vậy chúng tôi sẽ xem xét chúng cùng nhau. Thất bại trong việc xem xét chức năng tim phải trong chẩn đoán phân biệt sốc tạo ra nguy cơ đánh giá không đầy đủ hoặc điều trị sốc không phù hợp. Thật khó để nhấn mạnh tầm quan trọng của siêu âm tim, cả trong việc hỗ trợ nhận diện các hội chứng tim phải và trong quản lý hướng dẫn. Trong bài này, chúng ta xem xét các đặc điểm đáng chú ý để phân biệt tim phải với trái, mô tả các chủ đề hợp nhất trong RHS cấp tính và cho phép chúng nhận ra, thảo luận về sinh lý bệnh học và chẩn đoán phân biệt RHS và xem xét quản lý của chúng.
Thực hiện bởi: Ths. Bs Hồ Hoàng Kim (biên dịch) – Khoa ICU – BV Nguyễn Tri Phương
https://drive.google.com/file/d/153MqzUmFpMXutdId0QivgSoCAlm7BAfo/view?fbclid=IwAR0FLHyqBnvU1NVAGPZA_Yy9GMpPieiu4wLxrobbhRHL79V-9ZIqkwSNbtM
Sinh lý thất phải
Tâm thất phải (RV) từ lâu đã được coi là “tâm thất bị lãng quên”, vì trong điều kiện tải áp suất và thể tích bình thường, RV được cho là hoạt động như một ống dẫn thụ động để nhận hồi lưu tĩnh mạch hệ thống. Khi mạch máu phổi bình thường, hoạt động của tâm thất phải ít ảnh hưởng đến việc duy trì cung lượng tim. Trong các mô hình động vật, việc cắt bỏ hoàn toàn thành tự do thất phải ít ảnh hưởng đến áp lực tĩnh mạch.
Mặc dù nhu cầu về cung lượng tim trung bình, bằng nhau giữa tâm thất trái và phải, nhưng nhu cầu năng lượng sinh học đối với hoạt động tống máu RV là khoảng 1/5 so với tâm thất trái (LV). Điều này phần lớn là do bởi sự khác biệt đáng kể về sức cản mạch máu hạ lưu giữa tuần hoàn hệ thống và phổi. So với LV, RV đẩy máu vào một hệ mạch có kháng trở thấp (thông thường chỉ bằng 1/10 kháng trở của các động mạch hệ thống).
Mối quan hệ áp suất – thể tích của RV bình thường khác biệt đáng kể so với LV. Trái ngược với tống máu LV, RV tống máu vào động mạch phổi sớm trong thời gian tâm thu, và tiếp tục ngay cả sau khi sự phát triển tối đa của áp suất tâm thu RV. Điều này được biểu diễn thời kỳ xung quanh giai đoạn (thời kỳ đường ra thất phải khi bắt đầu giảm áp lực thất phải và đóng van phổi) tối ưu hóa hiệu quả bơm và dẫn đến mối quan hệ thể tích-áp suất có hình tam giác so với hình sóng vuông như của LV. Do đó, sức căng thành RV thấp trong điều kiện sinh lý bình thường và tưới máu mạch vành RV xảy ra ở cả tâm trương và tâm thu, không giống như LV.
Sự khác biệt về chức năng giữa RV và LV là do sự khác biệt về sinh học, cấu trúc, tế bào và sinh hóa. RV có tỷ lệ các chuỗi α-myosin nặng có tính co bóp nhanh hơn so với LV. Ngoài ra, trong khi cả LV và RV đều có khả năng đáp ứng về mặt inotrope dương đối với thụ thể β1-adrenergic (AR) chọn lọc, các tế bào cơ RV và LV đáp ứng khác nhau với kích thích α1 thụ thể -adrenergic. Kích thích chọn lọc α1-AR có tác dụng kích thích inotrope âm tính trong các bè cơ RV nhưng inotropic dương tính trong bè cơ LV.
Sinh lý bệnh của các hội chứng tim phải
Các hội chứng tim phải cấp tính và cấp tính mãn tính tiến triển do hậu quả của sự kết hợp các yếu tố bao gồm suy giảm khả năng co bóp RV, quá tải áp suất RV hoặc quá tải thể tích (Hình 38-1).
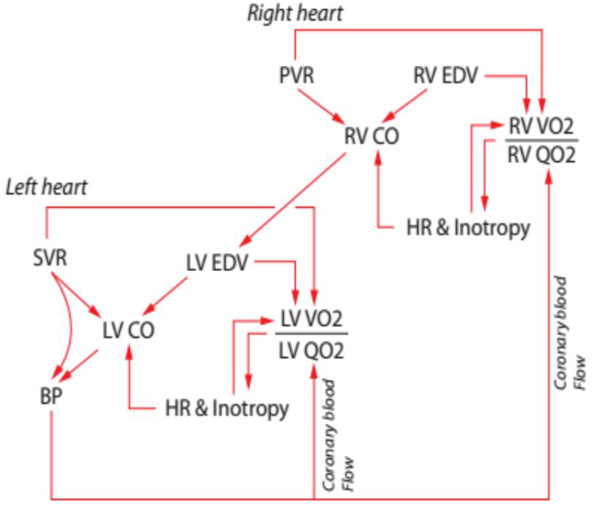
HÌNH 38-1. Hình này minh họa lý thuyết nhồi máu thất phải trong hội chứng tim phải. Tăng áp lực động mạch phổi đột ngột cản trở việc tống máu thất phải. Thể tích nhát bóp thất phải giảm, và thể tích cuối tâm trương và cuối tâm thu tăng. Nhịp tim tăng lên khi các baroreceptors cảm thấy giảm huyết áp hệ thống. Những đặc điểm này làm tăng tiền tải, hậu tải và tăng tốc độ tiêu thụ oxy thất phải. Đồng thời, việc giảm áp suất động mạch chủ làm giảm độ chênh áp lực đẩy dòng máu (áp lực động mạch chủ trừ cho áp lực nhĩ phải) mạch vành phải, giảm việc cung cấp oxy đến thất phải. Nếu tăng áp lực động mạch phổi là đủ mức, thất phải sẽ suy. Thuốc co mạch có khả năng phục hồi một phần chức năng tâm thất phải. Sự co mạch của các động mạch hệ thống làm tăng nhu cầu oxy của thất trái, nhưng tâm thất trái bình thường đang hoạt động với biên độ an toàn trước khi áp lực động mạch chủ tăng lên sẽ là một vấn đề. Áp suất động mạch chủ cao hơn dẫn đến lưu lượng máu đến thất phải nhiều hơn mà không làm tăng bất kỳ thành phần nào của nhu cầu oxy thất phải, do đó làm giảm thiếu máu cục bộ và cải thiện chức năng.
Trong điều kiện tăng trở kháng RV (ví dụ hẹp động mạch phổi hoặc tắc mạch phổi), mối quan hệ áp suất – thể tích RV giả định xuất hiện sóng vuông tương tự như quá tải áp suất LV. Qúa tải áp lực thất phải dẫn đến tăng cường khả năng co bóp thông qua hai cơ chế: (1) Hiệu ứng Anrep (tự điều hòa sức căng sợi cơ và sức co bóp) Tăng cường sức co bóp độc lập với adrenergic và (2) cơ chế Frank-Starling. Ngược lại, quá tải thể tích cấp tính gợi lên sự tăng cường sức co bóp qua trung gian Starling. Tuy nhiên, không giống như LV, thậm chí sự gia tăng cấp tính khiêm tốn của RV sau khi tải có thể gây ra suy thất phải. Phân suất tống máu thất phải giảm khi kháng trở / áp lực Pa tăng và áp lực tâm thu và tâm trương cuối RV tăng. Trong suốt quá trình tăng áp Pa cấp tính, tiền tải RV, hậu tải và trạng thái co bóp tăng lên cùng lúc với nhịp tim tăng. Những tính năng này tham gia để tăng mức tiêu thụ oxy cơ tim RV. Đồng thời, khi RHS cấp tính đủ nghiêm trọng để gây hạ huyết áp hệ thống, tưới máu mạch vành của RV có thể giảm. Sự kết hợp giữa nhu cầu oxy tăng và nguồn cung cấp oxy mạch vành giảm khiến RV bị thiếu máu cục bộ đủ để gây ra tình trạng giảm khả năng co bóp của RV và giảm tống máu tâm thu chống lại áp lực sự gia tăng hậu tải Pa (Hình 38-1). Sự liên quan mật thiết về mặt giải phẫu giữa tâm thất phải và trái tạo ra sự phụ thuộc lẫn nhau về cơ học và chức năng khi đối mặt với rối loạn chức năng tâm thất phải.
| Bảng 1. Các manh mối để nhận ra Hội chứng tim phải |
| Tĩnh mạch cổ nổi. Mạch đập vùng gan. Phù ngoại biên nhiều hơn phù phổi. Tiếng tim T3 tim phải, trào ngược van 3 lá. X Quang ngực. Điện tâm đồ. Siêu âm tim. |
Những rối loạn sinh lý bệnh này là khác nhau nếu khối lượng và áp lực tải phát triển lâu dài hơn. Trong điều kiện mãn tính, áp lực quá tải RV tác động vào sức co bóp và dự trữ đàn hồi nặng nề hơn so với quá tải thể tích mãn tính. Dự trữ sức co bóp đáng kể được hỗ trợ bởi sự bù trừ phì đại cơ tim RV và được điều chỉnh một phần bằng cách tăng biểu hiện của angiotensin II, yếu tố tăng trưởng giống như insulin, và endothelin – 1. Phì đại tâm thất không đồng nhất và thường liên quan đến rối loạn chức năng tâm trương và tâm thu khu vực. Tăng cung lượng tim được cung cấp bằng cách huy động các mạch phổi không được tưới máu trước đó và sự căng phồng mạch máu.
Sự phụ thuộc lẫn nhau của LV / RV bị ảnh hưởng bởi (1) bộ khung sợi cơ tim làm hạn chế tình trạng căng dãn hình khuyên cấp tính, (2) vách liên thất và (3) màng ngoài tim. Khi thể tích tim phải tăng lên, vách liên thất sẽ dịch chuyển dần sang trái, gây rối loạn chức năng tâm trương thất trái, làm giảm thêm cung lượng tim toàn thân và áp lực tưới máu mạch vành hơn nữa. Ngoài ra, màng ngoài tim hạn chế tình trạng căng tâm thất cấp tính quá mức trong khi làm suy yếu việc đổ đầy tâm trương của cả tim trái và phải. Một chu kỳ “luẩn quẩn” xảy ra trong đó RV thiếu máu cục bộ làm suy yếu tâm thất phải, mà nếu không can thiệp dẫn đến sự giãn nở tiến triển của RV và di lệch vách liên thất nhiều hơn sẽ gây ra rối loạn chức năng tâm trương LV nhiều hơn, hạ huyết áp hệ thống tiến triển và suy giảm thêm tình trạng tưới máu RV.
Chu kỳ này từ lâu đã được nhận ra là không có khả năng để duy trì quá tải áp lực cấp tính nếu như huyết áp động mạch phổi trung bình lớn hơn khoảng 40 mm Hg, dựa trên các nghiên cứu về huyết động học phổi ở bệnh nhân mắc PE cấp tính mà không mắc bệnh tim phổi trước đó. Có bằng chứng đáng kể rằng ngay cả khi không có dòng chảy làm hạn chế tắc mạch vành, thiếu máu cục bộ RV là nguyên nhân gây ra suy RV cấp tính trong các tình trạng tăng áp phổi cấp tính. Các bằng chứng gián tiếp bao gồm khả năng dung nạp với tải áp lực tăng đáng kể của tâm thất phải khi áp lực động mạch chủ tăng lên, và đáp ứng huyết động có lợi khi truyền norepinephrine. Những phát hiện này cho thấy, nhưng không thiết lập, lưu lượng mạch vành lớn hơn do tăng áp lực động mạch chủ nhiều hơn từ đó cải thiện chức năng RV thông qua việc giải phóng tình trạng thiếu máu cục bộ.
| Bảng 2. Các nguyên nhân gây Tăng áp phổi nặng và Hội chứng tim phải cấp tính. |
| Phân loại lâm sàng của Tăng áp phổi |
| 1. Tăng áp phổi vô căn hay do di truyền: Do thuốc hay độc chất Có liên quan đến:
|
2.Tăng áp phổi do bệnh lý tim trái:
|
3. Tăng áp phổi do bệnh lý tại phổi và/ hoặc giảm oxi máu:
|
| 4. Tăng áp phổi do huyết khối thuyên tắc mãn tính. |
5. Tăng áp phổi với cơ chế không rõ hay đa yếu tố:
|
Sự gia tăng đáng kể của nồng độ men troponin có thể là một dấu hiệu sớm và đáng tin cậy của rối loạn chức năng tâm thất phải trong thuyên tắc phổi cấp tính, và đã được chứng minh là có thể dự đoán một kết quả bất lợi. Sự gia tăng có ý nghĩa nồng độ trong huyết thanh Troponin T và I được cho là do vi nhồi máu RV. Bằng chứng mô bệnh họ cho thấy có hoại tử tế bào cơ và bằng chứng kích hoạt protease (calpain) đã được mô tả để đáp ứng với quá tải áp lực cấp tính RV. Ngoài ra, các dạng biểu hiện gen khác nhau đã được báo cáo trong các tế bào cơ tim RV trên chuột sau khi xuất hiện tình trạng quá tải áp suất hoặc thể tích. Điều chỉnh lên BNP là rõ ràng trong cả hai nhóm quá tải này. Biểu hiện tương đối cao hơn của mRNA cũng được ghi nhận đối với các sản phẩm gen gây viêm của TNF-a, IL-6, tiền ET-1, SERCA2a và phospholamban hiện diện trong các tế bào cơ tim RV bị quá tải thể tích.
Nhận diện các hội chứng tim phải
Manh mối lâm sàng: Ở bệnh nhân bị giảm tưới máu, một số đặc điểm lâm sàng sẽ gợi ý khả năng mắc hội chứng tim phải cấp tính (Bảng 38-1). Đầu tiên, bất kỳ tiền sử tăng huyết áp động mạch phổi nào cũng làm tăng khả năng trạng thái sốc mới với một yếu tố thúc đẩy hàng đầu (có khả năng nhỏ) từ sự suy sụp của chức năng tim phải có từ trước (tăng huyết áp phổi cấp tính; Bảng 38-2). Khi không có tiền sử tăng áp phổi trước đó, tĩnh mạch cổ nổi, gan có nhịp đập, phù ngoại biên nhiều hơn phù phổi, tiếng tim thứ ba bên phải, hoặc trào ngược van ba lá phải cảnh báo với bác sĩ chuyên khoa hồi sức rằng họ có thể đối mặt với một RHS. Thành phần tiếng tim tại ổ van động mạch phổi của T2 có thể lớn và khoảng thời gian giữa tiếng van động mạch chủ (A2) và thành phần tiếng van động mạch phổi (P2) (tách đôi A2-P2) tăng lên khi có tăng huyết áp phổi. Tuy nhiên, những phát hiện này được đánh giá cao với ống nghe hai tai chỉ trong một số ít bệnh nhân bị thuyên tắc phổi cấp tính, và có lẽ quá chủ quan là không hữu ích. Xử lý âm thanh tinh vi hơn của tiếng tim thu được bằng kỹ thuật số có thể cung cấp ước tính chính xác về áp lực động mạch phổi.
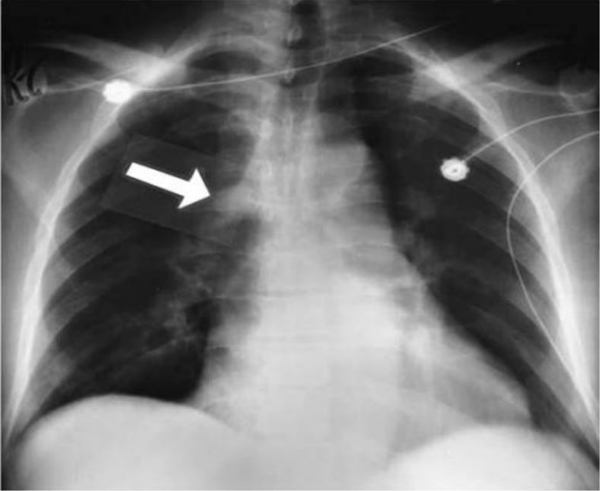
HÌNH 38-3. X quang phổi cho thấy một tĩnh mạch azygos khổng lồ (mũi tên) ở một người đàn ông lớn tuổi bị sốc do thuyên tắc phổi cấp tính lớn. Tĩnh mạch bình thường có đường kính nhỏ hơn 10 mm, trong khi đó, bệnh nhân này đo tĩnh mạch azygos hơn 22 mm.
Mặc dù tính không nhạy của các dấu hiệu lâm sàng riêng lẻ để phát hiện và chẩn đoán các hội chứng tim phải cấp tính, một sự kết hợp của các đặc điểm lâm sàng (triệu chứng của huyết khối tĩnh mạch sâu [DVT]; chẩn đoán thay thế PE có thể ít có khả năng hơn; nhịp tim > 100 lần/phút; bất động hoặc phẫu thuật trong 4 tuần trước, DVT hoặc PE trước đó, ho ra máu và bệnh nền ung thư, đang được điều trị hiện tại hoặc trong vòng 6 tháng trước đó) và kết quả xét nghiệm, đặc biệt là nồng độ D-dimer huyết thanh, có thể hữu ích trong việc loại trừ thuyên tắc phổi như là một nguyên nhân có thể xảy ra. Đặc điểm thực hiện của các quy tắc dự đoán lâm sàng (điểm Wells hoặc điểm Geneva sửa đổi) kết hợp với xét nghiệm D-dimer để chẩn đoán PE.
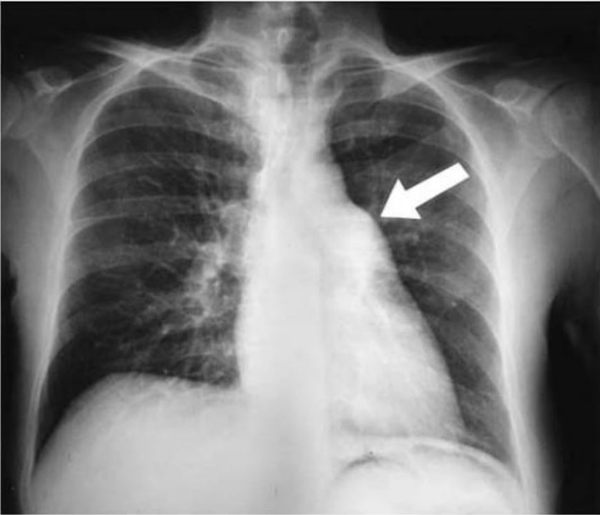
HÌNH 38-2. X quang phổi cho thấy sự mở rộng đáng kể của động mạch phổi chính (mũi tên) ở một phụ nữ trẻ bị tăng huyết áp phổi mãn tính do thuyên tắc phổi tái phát.
Điện tâm đồ: Bằng chứng trên điện tâm đồ (ECG) về suy RV trong bối cảnh tăng huyết áp động mạch phổi bao gồm nhịp nhanh xoang hoặc rung nhĩ, lệch trục phải hoặc xu hướng phải, dấu phì đại nhĩ phải, phì đại thất phải, block phân nhánh phải (RBBB), sóng T các chuyển đạo trước tim phải đảo chiều (chuyển đạo III và aVF hoặc trong các chuyển đạo V 1 – V4) và dạng S1Q3T3. Các dạng bổ sung bao gồm sóng Qr tại V1, sóng S ở chuyển đạo DI và aVL > 1,5mm và sóng Q trong chuyển đạo DIII và aVF, nhưng không có tại chuyển đạo DII. Các báo cáo về thay đổi ECG điển hình một cách đáng kể cho thấy độ nhạy không tương đối trong các đặc tính hiệu suất của ECG 12 chuyển đạo ở các nhóm lớn bệnh nhân mắc hội chứng tim phải hỗn hợp nặng. Tuy nhiên, ở những bệnh nhân bị thuyên tắc phổi ảnh hưởng có ý nghĩa huyết động, khả năng phát hiện thông qua điện tâm đồ gợi ý có lẽ cao hơn nhiều. Ví dụ, trong số 49 bệnh nhân mắc PE (tất cả trong số họ bị giãn RV và có bằng chứng trào ngược van ba lá thông qua siêu âm tim), 37 bệnh nhân (76%) có bất thường về điện tâm đồ gợi ý mạnh mẽ về PE, bao gồm ít nhất ba trong số những điều sau đây: RBBB không hoàn toàn hoặc hoàn toàn; sóng S lớn hơn 1,5mm trên chuyển đạo DI và aVL; sự dịch chuyển của vùng chuyển tiếp trước tim sang V5; sóng Q trên chuyển đạo DIII và aVF, nhưng không có ở DII; trục lệch phải hoặc trục không xác định; điện thế QRS thấp trong các chuyển đạo chi; hoặc đảo ngược sóng T trong đạo trình III và aVR hoặc trong đạo trình từ V1 đến V4. Các dấu hiệu điện tâm đồ của nhồi máu thất phải được mô tả dưới đây.
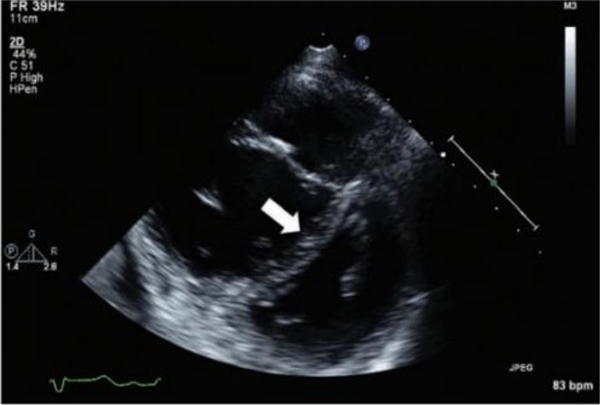
HÌNH 38-4. Hình ảnh siêu âm tim cho thấy sự dịch chuyển rõ rệt của vách liên thất về phía tâm thất trái, thay đổi hình dạng của tâm thất trái từ mặt cắt ngang hình tròn bình thường của nó sang hình dạng của chữ “D”.
X Quang: Các dấu hiệu X quang bao gồm làm mờ vùng phía sau xương ức phản ánh dấu hiệu RV dãn rộng, nổi bật của đường viền tim phải cho thấy nhĩ phải dãn, động mạch phổi hoặc tâm thất phải dãn rộng, dấu mờ của thùy hoặc phổi (dấu hiệu Westermark), tràn dịch màng phổi hya màng ngoài tim và dãn rộng tĩnh mạch azygos (hoặc trung tâm khác) (Hình 38-2 và 38-3).
| Bảng 3. Các nguyên nhân gây suy thất phải tại ICU |
Quá tải áp lực RV, tăng áp phổi, bất kỳ nguyên nhân:
|
Giảm sức co bóp của thất phải:
|
Quá tải thể tích RV:
|
Chụp cắt lớp vi tính tăng cường tương phản mạch máu phổi (chụp CT xoắn ốc có thuốc cản quang) đã phát triển như một công cụ chẩn đoán quan trọng trong đánh giá các hội chứng tim phải cấp tính, đặc biệt là huyết khối thuyên tắc động mạch phổi. Độ nhạy dao động từ 53% đến 89% và độ đặc hiệu từ 78% đến 100% trong chẩn đoán CT xoắn ốc một lát đối với PE. Máy quét dò nhiều lát mới hơn nên tăng độ nhạy lên hơn 90%. Ngoài việc phát hiện sự hiện diện của cục máu đông trong mạch phổi, CT có thể phát hiện sự giãn nở RV và dịch chuyển vách liên thẩt. Trong một loạt ca số lượng nhỏ bệnh nhân mắc PE cấp tính, độ nhạy CT là 78% khi phát hiện rối loạn chức năng RV khi so sánh với siêu âm tim qua thành ngực (TTE).
Chụp cộng hưởng từ tim (MRI) trong khi cần nhiều thời gian, là phương pháp chính xác nhất để đánh giá thể tích RV và phân suất tống máu.
Siêu âm tim:
- Siêu âm tim rất hữu ích trong việc phát hiện RHS và nên được thực hiện sớm ở bệnh nhân có triệu chứng giảm tưới máu bất cứ khi nào có một trong các chỉ số lâm sàng được đề cập trước đó. Tất nhiên, hầu hết các dấu hiệu này không đặc hiệu cho RHS, nhưng sự nhận định của chúng là quan trọng vì việc điều trị RHS là duy nhất trong một số trường hợp (Bảng 38-3). TTE (siêu âm tim qua thành ngực) đặc biệt hữu ích trong việc phân biệt tình trạng quá tải áp lực thất phải từ nhồi máu cơ tim, bóc tách động mạch chủ hoặc chèn ép màng ngoài tim, tất cả đều có thể không phân biệt được về mặt lâm sàng với tình trạng quá tải áp lực thất phải. Nhận diện thông liên nhĩ và huyết khối tự do trong buồng tim phải là dấu hiệu đặc trưng trên siêu âm tim cho sự tiên lượng đặc biệt nghiêm trọng, bao gồm PE tái phát và tử vong.
- Hơn nữa, TTE có thể được sử dụng để ước tính áp lực động mạch phổi và đánh giá chức năng tâm thất phải, và do đó, cho phép bắt đầu nhanh chóng các biện pháp can thiệp điều trị thích hợp. Siêu âm tim cũng có thể cung cấp bằng chứng gián tiếp về thuyên tắc phổi bằng cách chứng minh một mô hình cụ thể của rối loạn chức năng tâm thất phải đặc trưng bởi giảm động vách tự do nhưng không ảnh hưởng đến vận động vùng mỏm thất phải (dấu hiệu McConnell), một phát hiện có thể hữu ích trong việc phân biệt thuyên tắc phổi phải với các nguyên nhân khác của bệnh tắc động mạch phổi phải. Cuối cùng, siêu âm tim có thể được sử dụng để nhìn thấy trực tiếp tắc mạch phổi lớn ở một số bệnh nhân. Do đó chúng tôi tin rằng siêu âm tim là một công cụ chẩn đoán thực tế và sẵn có nên được xem xét trong đánh giá bệnh nhân nghi ngờ thuyên tắc phổi.
- Các phát hiện trên siêu âm tim điển hình bao gồm một thất trái co bóp bình thường, thường có sự biến mất khoang cuối tâm thu LV; một RV vách mỏng, giãn, co bóp kém; dãn rộng nhĩ phải; suy chức năng van ba lá với một dòng phụt ngược tốc độ cao; gia tăng áp lực Pa ước tính; dịch chuyển sang trái của vách liên thất gây ra hình dạng điển hình “chữ D” của LV trên lát cắt trục ngắn (Hình 38-4); chuyển động vách nghịch thường trong tâm thu; giãn Pa phải; hoặc mất sự thay đổi theo hô hấp của mạch chủ dưới. Nhồi máu RV thường có thể dễ dàng phân biệt với tăng huyết áp phổi cấp tính trong đó không có áp lực Pa cao. Kích thước tâm trương thất phải có thể đạt được bằng cách đo diện tích cuối tâm trương thất phải ở trục dài, từ góc nhìn bốn buồng đỉnh, hoặc bằng cách tiếp cận qua thực quản ở bệnh nhân đủ thể tích.
- Các kỹ thuật cản âm nâng cao độc lập với các giả định hình học đã được phát triển để đánh giá các thay đổi sinh lý bệnh cấp tính trong chức năng RV. Thăm dò sự dịch chuyển vòng van ba lá trong thì tâm thu (TAPSE), hình ảnh siêu âm Doppler mô cơ tim thì tâm thu và tâm trương RV (TDI) và Speckle tracking-derive strain, TAPSE đã được chứng minh là một dấu hiệu nhạy cảm của rối loạn chức năng RV cấp tính ở 40 bệnh nhân mắc PE cấp tính.
- Các lượt đồ mới hơn để đánh giá thể tích RV và phân suất tống máu thông qua TTE ba chiều thời gian thực được báo cáo là chính xác hợp lý. Tuy nhiên, trong một phân tích tổng hợp của 23 nghiên cứu bao gồm 807 bệnh nhân, 3D TTE đã đánh giá thấp thể tích RV và EF khi so sánh với các phép đo tiêu chuẩn vàng bằng MRI của tim.
Đặt Catheter động mạch phổi:
- Đặt catheter động mạch phổi có thể ước tính áp lực động mạch phổi chính xác hơn so với siêu âm tim. Tuy nhiên, việc giải thích áp lực phổi trung bình và lượng giá trào ngược van ba lá bằng phương pháp pha loãng nhiệt bị nhầm lẫn bởi các hạn chế kỹ thuật. Suy RV được đặc trưng bởi giảm cung lượng tim (thường là chỉ số tim < 2,5 L / phút / m2) và gia tăng áp lực đổ đầy tim phải (ví dụ, áp lực nhĩ phải > 8 mm Hg). Một catheter động mạch phổi (PAC) với một cảm biến đáp ứng nhanh được khuyến cáo để đo chính xác thể tích cuối tâm trương thất phải (RVEDV) và các thông số huyết động bao gồm phân suất tống máu RV bằng phương pháp pha loãng nhiệt trong tình trạng có sự hiện diện trào ngược van ba lá. Tuy nhiên, do cảm biến nhiệt đáp ứng nhanh PAC có thể đánh giá quá cao RVEDV một cách có hệ thống với sự hiện diện của thiếu máu cục bộ và chưa được chứng minh là có thể cải thiện khả năng sống sót.
Các dấu ấn sinh học trong máu:
- Tiện ích của dấu ấn sinh học tim để chẩn đoán tổn thương RV cấp tính trong RHS đã được chứng minh (chủ yếu ở PE cấp tính) để xác định chính xác bệnh nhân có nguy cơ thấp. BNP xét nghiệm các giá trị tiên đoán âm tính cho tử vong tại bệnh viện nằm trong khoảng từ 97% đến 100%. Suy tâm thu RV là một yếu tố độc lập quyết định nồng độ peptide natriuretic từ não (BNP) trong huyết thanh ở bệnh nhân suy tim nặng. Tuy nhiên, các đặc điểm hiệu suất (giá trị tiên đoán dương và độ nhạy) không nhất quán và loại trừ việc sử dụng nồng độ BNP hoặc BNP trên phạm vi của các giá trị ngưỡng để chẩn đoán thường xuyên hoặc tiên lượng ở bệnh nhân có xác suất trước trung bình đến cao.
Các hội chứng tim phải đặc biệt
Tăng áp động mạch phổi
Tăng huyết áp động mạch phổi cấp tính là do sự gia tăng đột ngột của sức cản mạch máu phổi do tắc nghẽn mạch máu hoặc phẫu thuật cắt bỏ. Nguyên mẫu của tăng huyết áp phổi cấp là tắc động mạch phổi cấp tính do huyết khối (PE), nhưng các dạng thuyên tắc khác (ví dụ, khí hoặc mỡ), chấn thương vi mạch (ví dụ ARDS), tác dụng của thuốc và viêm có thể làm gia tăng kháng trở mạch máu phổi (xem Bảng 38-3). Ở dạng nặng nhất, tăng huyết áp động mạch phổi cấp tính liên quan đến rối loạn chức năng RV nặng nề được gọi là “tâm phế” cấp tính. Chẩn đoán siêu âm tim của “tâm phế” bao gồm sự kết hợp của giãn RV (phản ánh tình trạng quá tải tâm trương RV) với sự vận động nghịch thường vách liên thất trong thì tâm thu (phản ánh quá tải tâm thu RV).
Nhồi máu thất phải:
- Nhồi máu thất phải là một đặc điểm nổi bật và gây tử vong của nhồi máu cơ tim thành dưới.Nó cũng được thấy trong nhồi máu thành trước. Trong hầu hết các trường hợp, nhồi máu hoặc thiếu máu cục bộ thành tự do RV đi kèm với các mức độ khác nhau của tổn thương vách liên thất và thành sau dưới của thất trái, nhưng thỉnh thoảng là tổn thương RV đơn độc. Tổn thương cơ tim RV và rối loạn chức năng do cơ tim ngủ đông không bị nhồi máu có thể do duy trì trong thời gian dài việc cung cấp oxy mạch vành thấp và cuối cùng phục hồi chức năng co bóp 1 cách đáng kể.
- Sự giãn RV đi kèm với tổn thương cơ tim đáng kể. Nhồi máu LV đồng thời liên quan đến vách liên thất có thể dẫn đến suy giảm huyết động hơn nữa ở bệnh nhân nhồi máu RV do mất co bóp của vách liên thất LV, có thể hỗ trợ tống máu RV. Sự gia tăng của áp lực nhĩ phải khi khám thực thể hoặc đo trực tiếp ở bệnh nhân bị nhồi máu cơ tim thành dưới và phổi trong thông qua nghe và chụp X-quang ngực nên nghi ngờ nhồi máu RV. Khi các đặc điểm này xảy ra ở một bệnh nhân bệnh nặng, đó sự khác biệt cơ bản là giữa RHS do tăng huyết áp Pa cấp tính và RHS do nhồi máu RV. Bằng chứng xác nhận bao gồm điện tâm đồ trước tim phải hoặc bằng chứng siêu âm tim cho thấy tổn thương RV. Tắc nghẽn RCA gần như dẫn đến thiếu máu cục bộ nhĩ phải đồng thời. Điều này có thể thúc đẩy tốc độ và rối loạn nhịp nhĩ đáng kể dẫn đến rối loạn chức năng tim phải và rối loạn mất đồng bộ AV. Kích thích vagal và áp cảm thụ quan ở mô cơ tim do thiếu máu cục bộ dẫn đến tăng trương lực giao cảm và phản xạ ức chế tim Bezolde-Jarish. Liệu pháp tái tưới máu có thể gây ra đáp ứng nghịch thường này một cách trầm trọng hơn dẫn đến hạ huyết áp và rối loạn nhịp tim chậm nặng nhưng thoáng qua.
- Phân tích tổng hợp 22 nghiên cứu với 7136 bệnh nhân NMCT xác định 27,5% có liên quan đến nhồi máu RV. Mức tăng nguy cơ tử vong tương đối gộp đối với bệnh nhân RVI là 2,59 (95% CI, 2,02 – 3,33; Z = 7,57; p < 0,00001) so với không NMCT thất phải. Nguy cơ tử vong phù hợp với các nghiên cứu trong đó nhồi máu RV được chẩn đoán bằng ECG một mình hoặc bổ sung bằng xác nhận siêu âm tim. Nhồi máu RV thường có biến chứng gây ra shock và là một loại shock tim phức tạp, rối loạn nhịp thất và các biến chứng cơ học bao gồm vỡ cơ nhú.
- Trọng tâm của quản lý trong nhồi máu RV là duy trì tiền tải RV tối ưu để tránh làm căng dãn RV xấu hơn, bảo toàn tính đồng bộ RV, giảm hậu tải RV (đặc biệt là khi có rối loạn chức năng LV), và hỗ trợ tăng co bóp và cơ học của RV.
- Tái tưới máu sớm bằng các thuốc tiêu sợi huyết hoặc can thiệp mạch vành trực tiếp đã được ủng hộ dựa trên bằng chứng rõ ràng về tái tưới máu sớm, cải thiện hiệu suất chức năng RV và cải thiện tỷ lệ tử vong trong bệnh viện. Tuy nhiên, ngay cả những nỗ lực trong khi bị trì hoãn trong tái tưới máu bằng thuốc tiêu sợi hoặc PCI trực tiếp được chỉ định cho hầu hết bệnh nhân. Siêu âm tim có thể rất hữu ích trong việc xác nhận nhồi máu RV và trong việc xác định đáp ứng với các can thiệp điều trị.
- Tổn thương phổi cấp tính / Hội chứng suy hô hấp cấp tính: Có đến một phần tư số bệnh nhân mắc ARDS phát triển chứng tăng huyết áp động mạch phổi và rối loạn chức năng RV đáng kể mặc dù tần suất của biến chứng này trong thời đại khi đặt catheter Pa không thường xuyên được đưa vào lâm sàng. Những yếu tố đóng góp cho tăng huyết áp Pa trong ARDS bao gồm co mạch phổi do thiếu oxy, giải phóng các hóa chất trung gian, áp lực phế nang cao trong thở máy và vi huyết khối tại chỗ.
- Trong phân tích hồi cứu của 145 bệnh nhân từ nghiên cứu Catheter Pa của Pháp, Osman và đồng nghiệp đã xác định suy thất phải ở 9,6% bệnh nhân có PAP trung bình > 25 mm Hg, CVP > PAOP và chỉ số thể tích nhát bóp < 30 mL / m2, mặc dù không có mối liên hệ độc lập với sự sống còn ngày 90 trong nghiên cứu đó. Rối loạn chức năng thất phải đặc trưng bởi PRA > Ppao đã được xác định là yếu tố tiên lượng độc lập sớm trong ARDS (OR 5.1 95% CI 1.5-17.1; P = 0,009). Nghiên cứu hợp tác ARDS châu Âu tiến cứu lớn đã đánh giá các biến số huyết động phổi ở 424 trong số 586 bệnh nhân ARDS.56 Ở hầu hết các bệnh nhân, áp lực Pa trung bình tăng nhẹ khi nhập viện (26,1 ± 8,5 mm Hg) và tăng liên tục ở 48 giờ ở những người không sống còn so với những người sống sót (28,4 ± 8,5 mm Hg so với 24,1 ± 6,7 mm Hg). Tỷ lệ nhát bóp RV và LV cũng tăng đáng kể ở tất cả các bệnh nhân và cùng với tỷ lệ áp suất oxy riêng phần so với tỷ lệ oxy được hít vào (OR 0,96-0,98), được xác định là yếu tố tiên lượng độc lập cho sự sống còn (OR 20 – 85; p = 0,0001). Trong một phân tích hồi cứu của ARDS Network, bộ dữ liệu Thử nghiệm điều trị Dịch truyền và Catheter, Bull, et al đã xác định tần số cao của rối loạn chức năng mạch máu phổi và mối liên quan mạnh mẽ giữa tăng độ chênh xuyên phổi khi thu thập (TPG; Áp lực trung bình Pa – Áp lực trung bình Pa khi tắc nghẽn ≥12 mm Hg) với tỷ lệ tử vong ngày 60 tăng (30% so với 19%; P = 0,02). Đáng chú ý là nếu TPG không bình thường hóa vào ngày thứ 5, thì điều này cũng liên quan đến khả năng tử vong tăng (36% so với 19%; P = 0,01).
- Dòng máu nối tắt thông qua một kênh bầu dục (PFO) do hậu quả của tăng huyết áp động mạch phổi cấp tính với rối loạn chức năng RV trong ARDS là phổ biến và có liên quan đến sự phụ thuộc máy thở kéo dài. Trong số 116 bệnh nhân ARDS lần lượt trong một đoàn hệ tiến cứu của Pháp có shunt liên quan đến PFO được chứng minh bằng TEE với chất cảm âm vì vi bọt khí. Những phát hiện này sẽ gợi ý một cách tiếp cận tích cực để giảm tải RV ở bệnh nhân mắc ARDS bằng cách giảm áp lực phế nang và sử dụng oxit nitric hoặc prostacyclin dạng hít. Tuy nhiên, mặc dù giảm áp suất và cải thiện chỉ số oxy hóa, các nghiên cứu ngẫu nhiên có đối chứng sử dụng phương pháp này đã nhiều lần không chứng minh được lợi ích sống sót, như được thảo luận dưới đây.
- Thông khí cơ học với tư thế nằm sấp (PPV) đã liên tục được chứng minh là cải thiện trao đổi khí ở người lớn bị ARDS. Tuy nhiên, liệu PPV có cải thiện khả năng sống sót ở bệnh nhân ARDS không được chọn lọc hay không vẫn chưa được giải quyết. PPV đã được chứng minh là có tác dụng có lợi bằng cách giảm độ chênh áp lực màng phổi trước-sau, giảm tác động của xẹp phổi lên tim và áp lực xuyên cơ hoành vùng lưng và giảm sự không đồng nhất của các mối quan hệ V/Q phổi khu vực. Những cơ chế này, PPV cũng đã được chứng minh là “giải phóng” RV ở bệnh nhân mắc ARDS và tâm phế. Trong 21 bệnh nhân mắc ARDS nặng và tăng huyết áp động mạch phổi cấp với rối loạn chức năng RV, PPV trong 18 giờ đáng kể áp lực bình nguyên cuối thì hít vào dù thể tích thông khí không thay đổi. Ngoài ra, PPV có liên quan đến sự cải thiện đáng kể chức năng RV so với SPV (thông khí nằm ngữa) khi được đánh giá bằng sự dãn rộng thất phải và rối loạn chức năng vách ngăn khi siêu âm qua thực quản.
Nhiễm trùng huyết:
- Bản thân nhiễm trùng huyết có thể có khả năng gây tăng huyết áp động mạch phổi, ngay cả khi không có tổn thương phổi cấp tính, dựa trên mô hình thực nghiệm trên động vật và nghiên cứu hạn chế ở người. Mặc dù thường gặp ở bệnh nhân nhiễm trùng huyết nặng, đó là kinh nghiệm của chúng tôi về tăng huyết áp động mạch phổi cấp tính chỉ có tầm quan trọng lâm sàng khi có ARDS (hoặc một tình huống thúc đẩy rõ ràng khác). Các cytokine tiền viêm liên quan đến nhiễm trùng huyết đặc biệt là yếu tố hoại tử khối u-α đã được chứng minh là gây ra chết chương trình qua trung gian caspase và rối loạn chức năng cơ tim cũng như có tác dụng kích thích âm tính trên cơ thất. Có vẻ như hạ huyết áp toàn thân của sốc nhiễm trùng cũng làm cho RV dễ bị rối loạn chức năng tâm thu do thiếu máu cục bộ hơn khi kết hợp với sự gia tăng khiêm tốn hậu tải. Người ta đã lập luận rằng độ chênh áp tưới máu thất phải làm cho sự tưới máu suy giảm và sức co bóp khác biệt của RV so với LV trong nhiễm trùng huyết.
- Một cái nhìn sâu sắc đáng chú ý về vai trò phức tạp của oxit nitric nội sinh trong việc điều hòa trương lực mạch máu phổi ở bệnh nhân sốc nhiễm trùng được trích dẫn từ một nghiên cứu ngẫu nhiên, kiểm soát giả dược, mù đôi về thuốc ức chế tổng hợp oxit nitric 546C88. Nhóm bệnh nhân trong nhóm điều trị có tỷ lệ tử vong cao hơn tuyệt đối 10% sau 28 ngày so với bệnh nhân ở nhóm giả dược. Bệnh nhân được điều trị 546C88 có tỷ lệ tăng huyết áp động mạch phổi cao hơn, với sự gia tăng ban đầu về sức cản mạch máu phổi và giảm duy trì các tĩnh mạch phổi hỗn hợp, có thể thông qua tăng co mạch phổi do thiếu oxy. Ba bệnh nhân trong nhóm điều trị bị suy tim phải. Nó đã được đề xuất rằng sản xuất NO liên quan nhiễm trùng có thể có tác dụng bảo vệ một phần trên mạch máu phổi bằng cách tối ưu hóa các mối quan hệ thông khí-tưới máu phổi.
Hội chứng ngực do bệnh hồng cầu hình liềm cấp tính:
- Tăng huyết áp động mạch phổi cấp tính biến chứng liên quan đến các cuộc cơn tế bào hồng cầu hình liềm và được gọi là Hội chứng ngực hồng cầu hình liềm cấp tính (ACS). ACS là kết quả của vi mạch phổi bị huyết khối tại chỗ, thuyên tắc mỡ ở phổi do tủy xương dài bị nhồi máu và co mạch máu do thiếu oxy. Các đợt tái phát dẫn đến tăng huyết áp động mạch phổi mạn tính thứ phát và hình thành tâm phế. Trong số 70 bệnh nhân trải qua 84 cơn bão ACS, áp lực động mạch phổi tăng cao (ước tính bằng vận tốc dòng phục ngược qua van 3 lá, TRV) có mặt ở 60% (37% bệnh nhân có TRV > 3.0 m / s) và có liên quan đến giãn RV ở hầu hết bệnh nhân và suy tâm thu RV (cor pulmonale – tâm phế) ở 13%. Tăng huyết áp động mạch phổi cấp tính thường được giải quyết sau khi giải quyết ACS (PASP giảm từ 51 [47-67] mm Hg trong khi ACS nặng xuống 25 [35-40] mm Hg [P < 0,01 ]). Tuy nhiên, tăng huyết áp động mạch phổi nặng (TRV > 3.0 m / s) trong ACS có liên quan đến việc giảm đáng kể tỷ lệ sống lâu dài; chỉ 50% số bệnh nhân sống sót sau 36 tháng so với 100% bệnh nhân mắc TRV < 3.0 m / s; p = 0,007.
- NO hít, bên cạnh bổ sung oxy, truyền máu và thuốc giãn phế quản, có thể cung cấp một số lợi ích bổ sung cho các cơn bão tắc mạch máu, nhưng chưa được nghiên cứu một cách có hệ thống đối với ACS liên quan đến bệnh hồng cầu hoặc tăng huyết áp động mạch phổi.
Phẫu thuật tim và Phẫu thuật bắt cầu tim phổi:
- Suy tim phải cấp tính sau phẫu thuật tim, đặc biệt ở những bệnh nhân được điều trị bệnh van hai lá nặng, một số khuyết tật tim bẩm sinh, thuyên tắc phổi cấp tính, hoặc sau ghép tim hoặc hỗ trợ thất trái, tiếp tục là nỗi ám ảnh của các bác sĩ phẫu thuật và bác sĩ hồi sức tim sau phẫu thuật. Các cơ chế này là đa yếu tố và bao gồm bypass tim phổi kích hoạt các con đường gây viêm phổi, mức độ lưu hành của endothelin-1và suy giảm khả năng sản xuất oxit nitric bởi các tế bào nội mô phổi. Một đáp ứng thuận lợi với NO dạng hít đã được chứng minh khi sử dụng sau phẫu thuật hoặc chu phẫu. Các tác dụng tương tự đã được báo cáo với thuốc ức chế PDE-4, sildenafil. Prostacyclin hít cũng đã được chứng minh là cải thiện chứng tăng huyết áp và rối loạn chức năng RV sau CPB. Ở 46 bệnh nhân mắc PH trải qua CPB có nguy cơ rối loạn chức năng RV cấp tính khi cai CPB, dùng prostacyclin hít (20 mcg) có hiệu quả hơn trong việc giảm PVR và PAP trung bình trong khi tăng cung lượng tim, khi so sánh với liều NO cố định hít.
Tăng áp động mạch phổi cấp tính trên nền mãn tính
Nhiều bệnh nhân mắc RHS cấp tính có bệnh mạch máu phổi từ trước, đôi khi có tăng huyết áp động mạch phổi được xác nhận trên lâm sàng, nhưng thường là không có (xem Bảng 38-2 và 38-4). Ở những bệnh nhân như vậy, bệnh hiểm nghèo xen kẽ có thể làm lộ ra bệnh mạch máu phổi khi cần cung cấp một cung lượng tim cao hơn bình thường. Cả hai mức gằng sức và giảm oxi máu được phân loại cấp tính gây ra sự gia tăng tình trạng cấp tính trên nền mãn tính của áp lực động mạch phổi, nhĩ phải và thất phải. Ngoài ra, chỉ số thể tích cuối tâm trương và tâm thu RV tăng đáng kể. Tuy nhiên, một cách nhất quán, chỉ số thể tích nhát bóp LV và phân suất tống máu thay đổi đáng kể.
| Bảng 4. Các đặc điểm của Hội chứng tim phải |
| Chẩn đoán không thật chắc chắn: một chỉ số nghi ngờ cao thêm vào để nhận ra. Điều trị thường quy suy tim sung huyết có thể bất lợi. Truyền dịch có thể làm cung lượng tim xấu hơn. Thuốc dãn mạch có thể là cho tình trạng xấu đột ngột. Thuốc co mạch có thể có vai trò trong 1 số bệnh nhân Siêu âm tim có giá trị cực kỳ. |
Dịch bệnh béo phì trong các xã hội hậu công nghiệp đã dẫn đến sự gia tăng về tỷ lệ rối loạn giấc ngủ liên quan đến PH mãn tính (đặc biệt trong số các bệnh nhân mắc hội chứng ngưng thở khi ngủ do tắc nghẽn, OSA). Có đến 3/4 bệnh nhân OSA có thể có PH từ trung bình đến nặng. Các dữ liệu này chứng minh một cách thuyết phục rằng chẩn đoán OSA có liên quan chặt chẽ đến sự phát triển của PH mạn tính, không phụ thuộc vào tăng huyết áp hệ thống và rối loạn chức năng LV. Theo kinh nghiệm gần đây của chúng tôi, những bệnh nhân này thường không được chẩn đoán và điều trị, có nguy cơ đặc biệt đối với cả tăng huyết áp hệ thống và các đợt cấp tính trên nền mãn tính của PH với tâm phế do hậu quả của bệnh trầm trọng xen kẽ.
Khi tăng huyết áp động mạch phổi được chẩn đoán trong quá trình bệnh hiểm nghèo, cần xem xét khả năng mắc bệnh mạch máu mạn tính tiềm ẩn, đặc biệt khi lịch sử y khoa cho thấy bệnh mạn tính, áp lực Pa trung bình cao hơn 40 mm Hg, hoặc siêu âm tim cho thấy bằng chứng của bệnh phì đại RV . Mất bù cấp tính của PH mạn tính có liên quan đến tiên lượng xấu. Trong số 119 bệnh nhân bị PH nhập viện vì suy tim phải cấp tính (207 đợt cấp), tử vong hoặc cần phải ghép tim khẩn cấp ghi nhận ở 34 bệnh nhân (28,6%) sau 90 ngày kể từ khi nhập viện. Thở nhanh, hạ natri máu, rối loạn chức năng thận nặng và trào ngược van ba lá nặng khi nhập viện có liên quan độc lập với tử vong hoặc cần ghép tim khẩn cấp.
| Bảng 5. Các mục tiêu của điều trị các Hội chứng tim phải |
| Điều chỉnh giảm oxi máu. Tìm kiếm thể tích nội mạch tối ưu (không dư, không thiếu). Loại trừ và tối ưu điều trị suy tim trái. Giảm tối đa PEEP nội sinh và các yếu tố làm tăng áp suất phế nang. Dobutamin bắt đầu 5 mcg/kg/phút. Norepinephrine, bắt đầu 0,4 mcg/kg/phút. Nitric oxide, bắt đầu 18 ppm. |
Điều trị Hội chứng tim phải cấp tính:
- Các khuyến nghị hiện tại về quản lý RHS cấp tính bị hạn chế bởi chất lượng bằng chứng lâm sàng nói chung thấp. Cách tiếp cận của chúng tôi, bởi ý kiến chuyên gia, dựa vào hai mục đích điều trị chính: giảm nhu cầu oxy toàn thân trong khi cải thiện việc cung cấp oxy (Bảng 38-5). Nhu cầu oxy có thể được hạ xuống bằng cách điều trị sốt, làm dịu bệnh nhân, thở máy và trong trường hợp nặng, sử dụng liệu pháp dãn cơ. Cung cấp oxy có thể được tăng cường bằng cách điều chỉnh giảm thể tích máu nội mạch, truyền hồng cầu, làm giảm tình trạng thiếu oxy phế nang, truyền thuốc vận mạch và tránh cài đặt máy thở bất lợi. Mục tiêu của liệu pháp oxy trong RHS là tăng cường độ bão hòa động mạch (SaO2) và ngăn chặn sự co mạch do thiếu oxy phế nang (AHV). Sử dụng nồng độ oxy đủ để đạt được 88% SaO2 được ủng hộ trong ARDS và các bệnh gây “ngập lụt” phế nang khác, nhưng trong RHS không liên quan đến shunt trong phổi, chúng tôi nhắm mục tiêu SaO2 đến > 96% để đảm bảo giá trị oxy phế nang đủ để ngăn chặn AHV (PaO2 > 55 mmHg). Nó có thể hữu ích để điều trị thiếu máu bằng cách truyền máu hồng cầu, tăng hàm lượng oxy động mạch và giảm nhu cầu cung lượng tim cần thiết. Kết quả can thiệp như vậy là làm độ nhớt của máu tăng lên (và xu hướng tăng sức cản mạch máu phổi) có lẽ không vượt quá nhu cầu giảm đối với dòng chảy về phía trước.
- Một số bệnh nhân mắc RHS cấp tính có thể được hưởng lợi từ các phương pháp điều trị cụ thể, chẳng hạn như tiêu huyết khối cho thuyên tắc phổi cấp tính và tái tưới máu mạch vành cho nhồi máu cơ tim cấp tính. Tuy nhiên, ở hầu hết các bệnh nhân, liệu pháp điều trị dịch truyền, quản lý máy thở và truyền thuốc vận mạch được thảo luận dưới đây và là chủ đề của các đánh giá gần đây.
- Các cách tiếp cận hiện đại trong quản lý chăm sóc hồi sức của các hội chứng tim phải nhấn mạnh bốn mục tiêu điều trị chính (Bảng 38-6). Các lựa chọn điều trị và dược lý cụ thể để đạt được các mục tiêu này, được xem xét dưới đây (Bảng 38-7).
Thiết lập thể tích tuần hoàn hiệu quả
Điều trị dịch truyền:

- Ở hầu hết các bệnh nhân bị sốc, nên sử dụng dịch truyền một cách thích hợp, thường xuyên để phục hồi đổ đầy tâm trương thất trái và tăng nhanh cung lượng tim. Mặc dù thừa nhận rằng tim phải trở nên cực kỳ phụ thuộc và tiền tải khi thiếu máu cục bộ và nhồi máu, nhưng việc truyền dịch quá mức có khả năng làm xấu đi sự ổn định huyết động. Ở nhiều bệnh nhân này, áp lực bên phải đã cao hơn mức bình thường, được báo hiệu bởi tình trạng căng phồng tĩnh mạch cổ. Dữ liệu từ các mô hình thực nghiệm trên động vật của tắc mạch phổi, cũng như từ các nghiên cứu về bệnh nhân bị nhồi máu thất phải, chứng minh rằng điều trị dịch truyền có thể không có ích hoặc thậm chí gây bất lợi.Trong một mô hình thực nghiệm trên chó gây cục máu đông tự thân tắc mạch phổi, các tác động của tải dịch truyền đã được nghiên cứu trước khi tắc mạch, và sau tắc mạch. Trước khi tắc mạch, tải dịch làm tăng đáng kể áp lực nhĩ phải, áp lực xuyên thành cuối tâm trương thất trái (LVEDP), và chỉ số diện tích cuối tâm trương thất trái (thước đo thể tích thất trái sử dụng phép đo hình học). Sau nhiều nhánh thuyên tắc, dịch truyền làm tăng áp lực nhĩ phải, nhưng LVEDP xuyên thành giảm đáng kể cũng như chỉ số diện tích cuối tâm trương thất trái. Những phát hiện này chỉ ra rằng hồi sức dịch truyền sau khi tắc mạch gây ra sự dịch chuyển sang trái của vách liên thất, làm rối loạn chức năng tâm trương LV. Trong một mô hình thuyên tắc hạt thủy tinh, tải dịch đã được chứng minh thúc đẩy suy thất phải, ngay cả khi thể tích tương đối nhỏ được truyền vào.
- Kết quả tương tự đã được chứng minh trong nhồi máu thất phải. Mặc dù tăng áp lực nhĩ phải và áp lực động mạch phổi bít, tải dịch không làm tăng chỉ số tim, huyết áp, hoặc thể tích nhát bóp tâm thất trái và phải.
- Đánh giá động về khả năng đáp ứng dịch truỳen, chẳng hạn như sự thay đổi thể tích nhát bóp (SVV) hoặc áp lực xung (PPV) trong đáp ứng với nhịp thở áp lực dương theo chu kỳ hoặc thao tác nâng chân thụ động rất hữu ích trong nhiều trạng thái sốc. Tuy nhiên, đánh giá này có thể không nhạy cảm ở những bệnh nhân bị suy giảm chức năng tim phải. Trong số 35 người trưởng thành bị bệnh nặng và thở máy với suy tuần hoàn khả năng đáp ứng thể tích tiền tải được đánh giá bởi PPV khi đáp ứng với thông khí áp lực dương. Trong một phần ba số bệnh nhân trước truyền dịch có PPV > 12% được cho là sẽ đáp ứng với tải dịch truyền, một bolus dung dịch keo 500 ml không hiệu quả trong việc cải thiện huyết động. Rối loạn chức năng RV được xác định qua TTE là nguồn gốc của đáp ứng dương tính giả này.
- Những phát hiện này sẽ nhắc nhỡ một sự thận trọng liên quan đến việc truyền dịch cho bệnh nhân bị sốc do RHS cấp tính. Vì một số bệnh nhân có thể bị suy giảm thể tích, một thách thức về dịch truyền là hợp lý, đặc biệt là nếu tĩnh mạch cổ phẳng-xẹp hoặc áp lực đổ đầy tim phải thấp. Tuy nhiên, dịch truyền nên được chỉ định với một mức độ hoài nghi lành mạnh và chú ý cẩn thận đến hậu quả. Chúng tôi khuyên bạn nên sử dụng một loại chất lỏng tinh thể từng lúc không quá 250 mL trong khi đánh giá các chỉ số tưới máu có liên quan như huyết áp, nhịp tim, mạch nghịch lý, cung lượng tim, bão hòa oxy hemoglobin tĩnh mạch trung tâm, hoặc lượng nước tiểu. Các phép đo áp lực nội mạch bao gồm CVP có thể rất khác nhau và không có ích trong việc đánh giá hướng dẫn về mức độ đáp ứng thể tích và có thể gây khó khăn cho việc ra quyết định. Nếu không có lợi ích nào có thể được chứng minh, không nên truyền thêm dịch và cần chú ý chuyển sang thuốc vận mạch.
Tối đa hoá chức năng cơ tim thất phải, tối ưu hoá tưới máu xoang vành
Điều trị bằng thuốc co mạch:
- Một loạt các thuốc vận mạch đã được đánh giá với sự thành công khác nhau ở bệnh nhân hoặc mô hình thực nghiệm trên động vật để điều trị RHS cấp tính do thuyên tắc phổi, ARDS hoặc nhồi máu thất phải. Chúng bao gồm các thuốc giãn mạch không đặc hiệu (hydralazine và nitroprusside), thuốc co mạch (norepinephrine, epinephrine, phenylephrine, dopamine, và vasopressin), các thuốc tăng co bóp (dobutamine, amrinone, milrinone, isoproterenol, epinephrine, và levosimendan), và thuốc giãn mạch phổi (prostaglandin E1, prostaglandin I2, và nitric oxide). Dự đoán đáp ứng với bất kỳ loại thuốc nào trong số những thuốc này rất phức tạp bởi xu hướng của chúng có các tác dụng đối nghịch. Dữ liệu mâu thuẫn từ các nghiên cứu về một tác nhân trong các mô hình động vật khác nhau cho thấy rằng sự biến đổi giữa các tế bào và trương lực mạch máu đang diễn ra rất quan trọng trong việc xác định xem một tác nhân cụ thể có tác dụng giãn mạch hay là thuốc co mạch chủ yếu.Do đó, chọn 1 thuốc vận mạch phổi không chỉ dựa vào sinh lý bệnh giả định, mà còn cũng phải dựa trên kết quả nghiên cứu trên người và động vật được tóm tắt dưới đây. Chúng tôi cho rằng một loại thuốc vận mạch có hiệu quả trong RHS khi nó làm tăng đáng kể cung lượng tim mà không làm giảm đáng kể hạ huyết áp hệ thống, SaO2 hoặc thiếu máu cục bộ RV. Dobutamine là inotrope dương ưa thích của chúng tôi. Prostacyclin dạng hít khí dung (và hít NO, mặc dù hệ thống phân phối có sẵn trên thị trường là đắt tiền) có tác dụng giãn mạch phổi ngắn hạn và có thể được kết hợp với thuốc ức chế phosphodiesterase đường uống, sildenafil. Norepinephrine có thể cung cấp thêm lợi ích như một thuốc co mạch toàn thân và inotrope dương bằng cách tăng áp lực tưới máu mạch vành lên một RV thiếu máu cục bộ.
Catecholamine:
- Trong thuyên tắc phổi lớn, dobutamine và norepinephrine có vẻ vượt trội hơn so với các thuốc vận mạch khác. Trong các hội chứng tim phải cấp tính ở người, (bao gồm PE và cơn tâm phế cấp trên nền mãn tính), dobutamine đã được nghiên cứu nhiều nhất. Dobutamine cải thiện cung lượng tim bằng cách cải thiện chức năng tâm thất phải và/hoặc giảm sức cản mạch máu phổi. Mặc dù có ít dữ liệu hơn về norepinephrine trong bệnh thuyên tắc ở người, nhưng các nghiên cứu trên động vật và dữ liệu hạn chế của con người hỗ trợ việc sử dụng nó. Trong một mô hình của tắc mạch phổi thực nghiệm trên chó, dobutamine và dopamine có tác dụng huyết động học giống hệt nhau. Dữ liệu từ một nghiên cứu trên cho khác cho thấy ở liều thấp hơn 10 mcg/kg/phút, thay đổi tuần hoàn phổi do dobutamine gây ra phụ thuộc hoàn toàn vào dòng chảy. Ở liều cao hơn, sự thay đổi về sức cản mạch máu phổi là thay đổi và có thể phụ thuộc vào trương lực mạch máu hiện hành. Những thuốc này nên được “chuẩn độ” theo các biện pháp lượng giá lâm sàng về sự phù hợp của tưới máu, chẳng hạn như chức năng thận, tri giác, cung lượng tim qua pha loãng nhiệt, hoặc bão hòa oxy hemoglobin tĩnh mạch trung tâm, thay vì chỉ huyết áp. Chúng tôi bắt đầu dùng dobutamine với liều 5 mcg/kg phút, tăng dần liều 5 mcg/kg mỗi phút sau mỗi 10 phút. Nếu bệnh nhân không đáp ứng với dobutamine (hoặc đáp ứng không đầy đủ), chúng tôi thay thế (hoặc thêm) norepinephrine truyền ở mức 0,4 đến 4 mcg/kg mỗi phút, ngoài tác dụng tăng co bóp có thể làm tăng cả SVR và PVR. Những tác dụng này phụ thuộc vào liều nhưng có khả năng cứu cánh trong việc cải thiện sự đồng bộ của bộ đôi “thất – mạch máu phổi” và tưới máu mạch vành. Ở những bệnh nhân bị giảm tưới máu do nhồi máu thất phải, dobutamine vượt trội hơn so với nitroprussid (và truyền dịch) trong việc cải thiện phân suất tống máu và cung lượng tim. Do đó, dobutamine là thuốc được lựa chọn đầu tay trong mọi trường hợp RHS. Chúng tôi tránh sử dụng dopamine vì dược động học rất thay đổi và lo ngại về sự co mạch không cân xứng, thậm chí với liều tương đối thấp.
Vasopressin:
- Vai trò của vasopressin (và đồng đẳng tác dụng dài hơn của nó, terlipressin) vẫn còn gây tranh cãi và được đánh giá không đầy đủ. Vasopressin rõ ràng có chức năng như một thuốc co mạch toàn thân ở liều cao. Ở những bệnh nhân bị sốc nhiễm trùng, việc thay thế vasopressin nội sinh đã cạn kiệt bằng truyền dịch liều thấp (0,04U/phút) được cho là cải thiện độ nhạy catecholamine thông qua thụ thể V1 có chức năng co mạch. Một số nhà nghiên cứu đã chỉ ra rằng mạch máu phổi biểu hiện thụ thể V1, nhưng các kích thích vận mạch có thể xuất hiện tác dụng trung gian nghịch lý làm giãn mạch phổi. Điều này có thể gợi ý một lợi ích tiềm năng cho liệu pháp vasopressin trong điều trị hội chứng tim phải cấp tính. Tuy nhiên, trong một mô hình thực nghiệm trên chó, vasopressin gây ra cả co thắt mạch hệ thống và phổi trong khi làm suy yếu khả năng co bóp của RV. Thực hành hiện nay của chúng tôi là tránh vasopressin cho hội chứng tim phải cấp tính trừ khi có sốc nhiễm trùng phụ thuộc catecholamine.
Thuốc nhạy cảm với canxi:
- Levosimendan được sử dụng rộng rãi trong các đợt suy tim trái cấp tính và được chấp thuận sử dụng ở châu Âu và các quốc gia khác ngoài Hoa Kỳ. Levosimendan dường như có các đặc tính dược lý duy nhất khuyến nghị giá trị tiềm năng của nó trong các hội chứng tim phải cấp tính. Kinh nghiệm trong các hội chứng tim phải cấp tính ít được mô tả. Trong một mô hình PE cấp tính của suy thất phải, levosimendan có hiệu quả trong việc cải thiện khả năng co bóp của RV, giảm hậu tải RV và cải thiện sự đồng bộ bộ đôi “thất-mạch” tim phải. Trong một mô hình thực nghiệm trên cho có suy RV gây ra bởi co thắt Pa, levosimendan có hiệu quả hơn so với dobutamine trong việc phục hồi bộ đôi “thất-mạch” tim phải thông qua các tác động trực tiếp lên mạch máu phổi.
Chống loạn nhịp tim:
- Nhịp nhanh nhĩ (rung nhĩ và cuồng nhĩ) là một yếu tố làm trầm trọng thêm ở những bệnh nhân bị PH cấp tính trên nền mãn tính với rối loạn chức năng tâm trương RV và xuất hiện thường xuyên ở bệnh nhân nhiễm trùng huyết và ARDS liên quan đến tâm phế.
- Vì chỉ kiểm soát nhịp có thể không đủ để đảo ngược tình trạng tâm phế cấp tính, nên việc thiết lập lại nhịp xoang bình thường là cần thiết. Cách tiếp cận của chúng tôi là bắt đầu thuốc chống loạn nhịp (tải bằng amiodarone tiêm tĩnh mạch ưu tiên hơn thuốc chẹn β hoặc digoxin) và thực hiện chuyển nhịp điện học nhanh chóng ở những bệnh nhân không ổn định. Lập bản đồ nhịp tim nhanh và cắt bỏ bằng tần số vô tuyến, trong khi thường là điều trị xác định, hiếm khi được dung nạp ở những bệnh nhân bị bệnh nặng.
Giảm hậu tải và thiếu máu cục bộ thất phải
Prostanoids:
- Prostaglandin E1 (PGE1, alprostadil) là một thuốc giãn mạch phổi mạnh thể hiện sự hứa hẹn trong điều trị ARDS. Khi truyền với liều 0,02 đến 0,04 mcg/kg mỗi phút cho bệnh nhân ARDS nặng và áp lực Pa trung bình lớn hơn 20 mm Hg, áp suất Pa giảm 15% mặc dù tăng cung lượng tim. Tuy nhiên, đồng thời, huyết áp hệ thống giảm xuống mức tương tự, và shunt trong phổi tăng đáng kể. Trong một mô hình thực nghiệm axit oleic gây ARDS ở lợn, PGE1 hạ huyết áp động mạch phổi, nhưng thể tích nhát bóp và công thực hiện nhát bóp không cải thiện đáng kể.
- Khi hít, prostacyclin (PGI2, epoprostenol) là một thuốc giãn mạch phổi mạnh và chọn lọc. Trong một mô hình PH cấp tính do thiếu oxy gây ra, PGI2 hít vào tăng gấp đôi cung lượng tim và giảm một nửa hậu tải RV. Ở những bệnh nhân mắc ARDS được dùng prostacyclin (PGI2, 4 ng/kg mỗi phút), áp lực động mạch phổi giảm, phân suất tống máu RV tăng và cung lượng tim tăng đáng kể. Khi so sánh với tác dụng huyết động cấp tính ở bệnh nhân tăng huyết áp phổi nguyên phát (PPH), prostacyclin khí dung (khoảng 14 ng/kg mỗi phút trong 15 phút) đã được chứng minh là thuốc giãn mạch cấp tính mạnh hơn về mặt dược lý so với hít NO (NO 40 ppm trong 15 phút).
- Trong một so sánh tương tự ở bệnh nhân ARDS, các thông số trao đổi khí được cải thiện tương đối khi hít PGI2 (7,5 ± 2,5ng/kg mỗi phút) so với hít NO ở liều thấp hơn so với nghiên cứu PPH (17,8 ± 2,7 ppm). Điều này có thể gợi ý rằng ở những bệnh nhân mắc hội chứng tim phải và tăng huyết áp phổi lâu dài, prostacyclin hít có thể mang lại hiệu quả cao hơn.
- Ngược lại, trong một nghiên cứu có đối chứng nhỏ ở 14 bệnh nhân mắc PE cấp tính và rối loạn chức năng RV nhẹ, PGI2 tiêm không hiệu quả hơn giả dược trong việc cải thiện sự giãn nở RV hoặc các biện pháp khác đo lường của quá tải áp suất RV.
- Mặc dù không được chứng minh cụ thể, nhưng prostacyclin dạng hít đã được sử dụng với một số thành công trong RHS cấp tính sau phẫu thuật.
Thuốc ức chế ức chế Phosphodiesterase:
- Amrinone là một thuốc tăng co bóp và thuốc giãn mạch có tiềm năng trong các hội chứng tim phải cấp tính. Trong một mô hình trên chó có thuyên tắc lớn, amrinone (0,75 mg/kg bolus theo sau 7,5 mcg/kg mỗi phút) làm giảm áp lực động mạch phổi, tăng cung lượng tim và tăng huyết áp hệ thống. Dữ liệu hạn chế có sẵn để sử dụng milrinone RHS cấp tính và việc sử dụng nó bị hạn chế bởi thời gian bán hủy dài và khả năng chuẩn độ hạn chế. Ngoài ra, milrinone được chứng minh là kém hiệu quả hơn so với hít NO trong điều trị tăng áp phổi sau phẫu thuật tim. Quản lý milrinone đường hít trong chu phẫu tăng huyết áp động mạch phổi nặng cho thấy tác dụng thích hợp chọn lọc phổi trong việc giảm PVR và áp lực Pa trung bình so với tiêm tĩnh mạch do đó tránh được tác dụng phụ toàn thân. Một chất ức chế phosphodiesterase khác, dipyridamole, đã được đánh giá là thuốc bổ sung NO ở bệnh nhân nhi mắc suy thất phải cấp tính, có thêm một số tác dụng giãn mạch phổi.
- Sự quan tâm đáng kể ngày một nhiều hơn trong tiềm năng điều trị của 5 thuốc ức chế PDE chọn lọc, sildenafil, tadalafil và vardenafil, ban đầu được chấp thuận cho rối loạn cương dương nam. Giảm áp lực động mạch phổi một cách ấn tượng đã được chứng minh bằng cách uống và tiêm tĩnh mạch ở mô hình thực nghiệm trên động vật của tổn thương phổi cấp và RHS, ở bệnh nhân tăng huyết áp động mạch phổi, và trong tăng áp phổi biến chứng xơ phổi. Ngoài ra, tác dụng hiệp đồng của thuốc ức chế PDE chọn lọc kết hợp với thuốc giãn mạch dạng hít và tiêm tĩnh mạch đã được chứng minh trong tổn thương phổi cấp tính liên quan đến hội chứng tim phải. Chúng tôi đã sử dụng sildenafil cho tác dụng hiệp đồng với dobutamine và PGI2 hít ở bệnh nhân rối loạn chức năng RV nặng. Cuối cùng, sildenafil thông qua tác dụng của nó đối với chuyển hóa cGMP, dường như có hiệu quả trong việc làm giảm tác dụng phản hồi ngược-rebound bệnh lý của điều trị hít NO ở bệnh nhân mắc hội chứng RH cấp tính.
Nitric Oxide:
- Nitric oxide (iNO) kết hợp tác động sinh lý huyết động cũng như cải thiện trao đổi khí trong các hội chứng tim phải cấp tính. iNO được kê đơn rộng rãi ở Bắc Mỹ và Châu Âu cho người trưởng thành trong môi trường chăm sóc trong và chu phẫu và hồi sức với các hội chứng tim phải cấp tính và cấp tính trên nền mãn tính, bao gồm ARDS và suy hô hấp thiếu oxy cấp tính ở trẻ sơ sinh. Những cải thiện cấp tính trong trao đổi khí và sức cản mạch máu phổi và dòng chả đã được ghi nhận ở một số lượng đáng kể bệnh nhân (được Siobal và Hess xem xét). Ở trẻ sơ sinh bị suy hô hấp thiếu oxy cấp tính nặng (từ các tình trạng khác với thoát vị hoành bẩm sinh), bằng chứng hỗ trợ khởi đầu sớm iNO ở tốc độ 20 ppm. Tuy nhiên, cho đến nay vẫn chưa có minh chứng rõ ràng nào về cải thiện kết cuộc, có ý nghĩa về hoạt động/chất lượng cuộc sống lâu dài cho bất kỳ nhóm bệnh nhân trưởng thành nào mắc hội chứng tim phải cấp tính hoặc kết hợp với suy hô hấp do thiếu oxy nguyên phát hoặc PE. Phân tích tổng hợp 4 RCT của iNO nghiên cứu áp lực mạch máu phổi trong ARDS, mặc dù đã cải thiện oxy và PAP trung bình, nhưng không có sự khác biệt giữa ngày 1 hoặc ngày 4 của bệnh nhân được điều trị bằng iNO so với nhóm chứng. Ngày 1 đến 4 nghiên cứu (165 bệnh nhân), hiệu quả điều trị ủng hộ iNO; 0,95 (KTC 95% [0,88-1,03] P = 0,24); ngày 4 đến 3 nghiên cứu (130 bệnh nhân), hiệu quả điều trị ủng hộ iNO; 0,94 (KTC 95% [0,88-1,01] P = 0,08).
- Những lo ngại về việc sử dụng iNO trong RHS liên quan đến nguy cơ rối loạn chức năng tiểu cầu, suy thận, dịch chuyển sang trái của đường cong phản ứng với việc tiếp tục sử dụng và tiềm năng tích lũy các gốc oxy hóa và nitơ độc hại, bao gồm s-nitrosothiols và peroxynitrite như cũng như khả năng gây methemoglobin máu. Kết hợp lại với nhau, việc thiếu dữ liệu hỗ trợ các cải thiện có ý nghĩa về kết quả, khả năng có thể đo lường được các tác động bất lợi và chi phí mua lại rất cao từ một nhà cung cấp duy nhất ở Bắc Mỹ, chúng tôi hiếm khi sử dụng iNO cho bệnh nhân mắc RHS cấp tính hoặc cấp tính trên nền mãn tính.
Bộ điều biến thụ thể Endothelin:
- Endothelin-1 là chất điều hòa mạnh của trương lực mạch máu phổi và có liên quan đến sự tiến triển của tổn thương mạch máu và tái tạo mạch máu trong tăng huyết áp động mạch phổi nguyên phát. Cả prostacyclin và chất đối kháng thụ thể endothelin không chọn lọc mới hơn (ETRA-endothelin receptor antagonists ) đã được chứng minh là có hoạt tính chống tăng sinh mạch máu trên mạch máu phổi. Cơ chế này đã được đề xuất để giải thích cho sự cải thiện chức năng khiêm tốn ở bệnh nhân tăng huyết áp phổi mạn tính.
- ETRA được tiêm tĩnh mạch, tezosentan đã được chứng minh trong một mô hình thực nghiệm trên lợn có tăng huyết áp động mạch phổi cấp do giảm oxi và quá tải áp suất RV có hiệu quả như thuốc ức chế PDE vardenafil trong việc giảm sức cản mạch máu phổi nhưng tăng chỉ số tim mạch hiệu quả hơn so với vardenafil, chủ yếu thông qua dãn mạch hệ thống. Các thử nghiệm của VERITAS về tezosentan cho bệnh suy tim trái mất bù, trong khi không đáp ứng các biến cố cuối được xác định trước để cải thiện triệu chứng hoặc kết quả lâm sàng, nhưng đáng chú ý là cải thiện sinh lý đáng kể trong PAP trung bình và PVR, với giảm RAP, PCR, CI tăng không như kỳ vọng ở những bệnh nhân được theo dõi bằng PAC khi bị suy tâm thu LV nặng. Những dữ liệu này cho thấy tezosentan có khả năng là thuốc giãn mạch phổi hoạt động mạnh và tương đối mạnh ở những bệnh nhân đó. Tuy nhiên, ETRAs chưa được đánh giá nghiêm ngặt ở những bệnh nhân mắc hội chứng tim phải cấp tính, và chúng có thể có tiềm năng hạn chế ở những bệnh nhân nguy kịch vì độc tính trên gan liên quan và đặc tính giãn mạch toàn thân. Những tác dụng ngoài phổi này, có khả năng hạn chế sự hữu ích của các thuốc này trong RHS cấp tính.
Các điều trị bổ sung hộ chứng tim phải cấp
Quản lý thông khí cơ học:
- Thao tác máy thở có khả năng ảnh hưởng đáng kể đến tuần hoàn ở bệnh nhân bị sốc, bao gồm cả những người bị RHS cấp tính. Ví dụ, trong các mô hình thực nghiệm động vật gây sốc, thở máy kéo dài đáng kể thời gian sống sót, hiệu quả lớn hơn nhiều so với điều trị dịch truyền hoặc thuốc vận mạch. Đặc biệt quan trọng ở những bệnh nhân mắc RHS là duy trì oxy, vai trò của tăng thán khí (bao gồm cả tăng CO2 cho phép) và ảnh hưởng của thể tích thông khí và áp lực dương đường thở cuối thì thở ra (PEEP).
- Tăng thán khí làm tăng áp lực động mạch phổi. Ở những bệnh nhân mắc ARDS, giảm thông khí phút là một phần của chiến lược tăng CO2 cho phép dẫn đến tăng nhẹ áp lực động mạch phổi trung bình. Ở hầu hết bệnh nhân mắc ARDS không có tác động đến tim phải, ảnh hưởng của tăng thán khí này có lẽ là không quan trọng.
- Tuy nhiên, trong nhóm bệnh nhân bị tăng huyết áp động mạch phổi nặng, chứng tăng CO2 cho phép và nhiễm toan hô hấp có thể dẫn đến suy giảm huyết động không thể chấp nhận được. Ảnh hưởng của thể tích thông khí lớn và PEEP đối với chức năng thất phải rất phức tạp, gây tranh cãi và biến thiên đáng kể bởi hiệu quả của việc đổ đầy tuần hoàn. Nhiều nghiên cứu bị hạn chế do thất bại tương quan áp lực huyết động với áp lực xung quanh tim. Hiệu quả của PEEP có thể được dự kiến sẽ khác nhau tùy thuộc vào việc phổi có bị xẹp hay bị ngập lụt được huy động hay không, hoặc liệu phổi tương đối bình thường có bị căng quá mức hay không. Trong một nghiên cứu trên bệnh nhân mắc ARDS, PEEP ít ảnh hưởng đến chức năng RV khi được cài đặt thích hợp để cải thiện compliance hô hấp. Ở mức độ cao hơn của PEEP, tác dụng chủ yếu là làm suy giảm chức năng tâm thu RV.
- Một khía cạnh đặc biệt thách thức đối với việc quản lý bệnh nhân mắc ARDS và RHS cấp tính là sự hiện diện lỗ bầu dục (PFO) với tình trạng shunt từ phải sang trái (R-L) và làm giảm tình trạng thiếu oxy. PFO đã được ước tính có mặt ở khoảng 20% bệnh nhân mắc ARDS nặng và có liên quan đến giãn RV và áp lực Pa cao. Áp dụng mức PEEP “siêu sinh lý” làm tăng đáng kể shunt R-L mà không cải thiện oxy hóa máu như là một hậu quả của tương tác tim phổi. Hiệu ứng này có thể gây nhiễu đáng kể các nỗ lực thông khí cơ học dẫn đến thiếu oxy máu khó điều trị và nặng nề. Mặc dù đôi khi iNO có thể cải thiện điều này, PPV dường như không ảnh hưởng có lợi đến nối tắt R-L mặc dù các tác động có lợi khác của nó đối với chức năng RV.
- Tác dụng chủ yếu của thông khí cơ học có liên quan đến tác dụng của nó đối với tiền tải. Tăng áp lực đường thở duy trì ở bệnh nhânt thể tích bình thường có chức năng RV bình thường dẫn đến tăng nhẹ áp lực nhĩ phải được bù đắp bằng tăng áp lực ổ bụng duy trì hồi lưu tĩnh mạch. Tuy nhiên, vẫn còn phải xác định xem điều này có đúng với bệnh nhân mắc RHS cấp tính và tăng các áp lực tim phải không. Thông khí với thể tích thông khí lớn làm suy yếu chức năng tâm thu RV, có lẽ thông qua tăng sức cản mạch máu phổi trong các mạch phế nang. Trong mô hình trên chó với phổi bình thường, việc tăng thể tích thủy triều lên trên 10 mL/kg đã gây ra sự dịch chuyển sang phải và xuống của đường cong chức năng RV.
- Những ảnh hưởng của thở máy đối với chức năng tâm thất phải gợi ý chiến lược sau đây ở những bệnh nhân bị tổn thương nghiêm trọng RV: (1) cung cấp đủ oxy để đảo ngược bất kỳ co mạch nào do thiếu oxy gây ra; (2) tránh tăng CO2; (3) giữ PEEP ở mức hoặc dưới mức mà duy trì được hiệu quả huy động phế nang có thể được chứng minh và tìm cách giảm thiểu PEEP nội sinh (tự động PEEP); và (4) sử dụng thể tích thông khí thấp nhất cần thiết để thực hiện hiệu quả loại bỏ carbon dioxide đầy đủ trong khi duy trì Pplat < 27 đến 28 cmH2O. Tất nhiên, cần đo lường tác động cấp tính của từng can thiệp để xác nhận rằng cung lượng tim gia tăng. Những nguyên tắc này phù hợp với mục tiêu thông khí ở hầu hết bệnh nhân mắc ARDS, ngoại trừ khi có RHS, cần tránh tăng CO2 máu nếu nó dẫn đến suy giảm huyết động.
Phẫu thuật và Liệu pháp Cơ học :
- Phẫu thuật tạo thông liên nhĩ bằng bóng (BAS- balloon atrioseptostomy) trong khi có khả năng có lợi ở bệnh nhân tăng huyết áp động mạch phổi ổn định, nhưng là chống chỉ định ở bệnh nhân bị suy RV và áp lực RA > 20 mm Hg và/hoặc mức bão hòa oxi khi nghỉ ngơi < 80% trong không khí phòng.
- Hệ thống hỗ trợ sự sống với màng ngoài cơ thể (ECLS). Trái ngược với vai trò đã được xác định rõ ràng đối với các thiết bị hỗ trợ cơ học trong bệnh suy tim trái mất bù, kinh nghiệm được công bố hạn chế với liệu pháp cơ học cho suy thất phải cấp tính. Đáng chú ý, rối loạn chức năng tâm thất phải tiến triển làm biến chứng cấy ghép thiết bị hỗ trợ tâm thất trái hoặc ghép tim cho bệnh nhân suy tim trái mất bù và có liên quan đến rối loạn chức năng cơ quan đích tiến triển. Ngoài ra, một vài báo cáo của đặt thiết bị hỗ trợ thất phải ở bệnh nhân nhồi máu cơ tim thành dưới và RV trong giai đoạn xung quanh tái tưới máu và ở những bệnh nhân được phẫu thuật cắt bỏ huyết khối mạch phổi của PE cấp tính hoặc mãn tính, đặt ra những câu hỏi quan trọng về hiệu quả, an toàn và kết quả chưa được giải quyết một cách có hệ thống. Các phương pháp hiện có bao gồm các hệ thống bơm hỗ trợ tâm thất và bơm ly tâm màng ngoài cơ thể và bán phần ngoài cơ thể. Một phương pháp thay thế khác sử dụng ống thông nhĩ phải để hút máu vào bơm ly tâm và đặt ống thông động mạch phổi đặt dưới da. Một cái bơm ly tâm nhỏ có thể cấy ghép được đặt thông qua tĩnh mạch cảnh gần đây có hiệu quả và dung nạp tốt. Cuối cùng, việc sử dụng hệ thống oxy hóa màng ngoài cơ thể (ECMO) đã được mô tả với kết quả đặc biệt đáng khích lệ đối với máy tạo oxy không chức năng bơm (Novalung) ở bệnh nhân 4 PH nặng với suy RV cấp tính hoặc cáp trên nền mãn tính là cầu nối để cấy ghép tạng.
- Trước khi áp dụng rộng rãi, hiệu quả và an toàn của hỗ trợ cơ học kết hợp với các liệu pháp giãn mạch phổi hoặc phẫu thuật thông liên nhĩ là cầu nối để điều trị phẫu thuật dứt điểm bao gồm ghép, phải được thiết lập.
Tài liệu tham khảo:
1. Principles of Critical Care, 4 edition, 2014.
2. Critical Care Medicine – Principles and Diagnosis and Managemnet in the Adult, 4 edition, 2019.
3. Critical Care Medicine: The Essentials, 4 edition, 2019.
4. Textbook of Critical Care, 7 edition, 2017.
5. Oxford Textbook of Critical Care, second edition, 2016.
6. Oh’s Intensive Care Manual, 7 edition, 2014.
7. The ICU Manual, second edition, 2015. 8. Marino’s The ICU Book, 4 edition, 2014.
9. Evidence – Base Practice of Critical Care, second edition,
2016.
10. Cardiac Intensive Care, second edition, 2019.
Đăng tải bởi: Heal Central (Health Education Assets Library)





