Hướng dẫn quản lý sớm bệnh nhân đột quỵ thiếu máu não cục bộ cấp tính bản cập nhật 10-2019
Dịch giả: Thạc sĩ – Bác sĩ Phạm Hoàng Thiên.
Giới thiệu
Acute Ischemic Stroke (AIS)
• Thời gian cực kỳ quan trọng
• Điều trị sớm là quạn trọng để tối ưu hóa kết cục
• Bằng chứng mới đã tạo ra những thay đổi lớn trong điều trị
Hướng dẫn này là một hướng dẫn toàn diện để quản lý AIS từ lúc khởi phát triệu chứng trong bối cảnh tiền viện cho đến 2 tuần sau đột quỵ.
Đại cương
1. Hệ thống chăm sóc và quản lý đột quỵ tiền viện
2. Điều trị và đánh giá khẩn cấp
3. Chăm sóc hỗ trợ chung và điều trị khẩn cấp
4. Quản lý tại bệnh viện của AIS. Chăm sóc hỗ trợ chung
5. Quản lý AIS tại bệnh viện: Điều trị các biến chứng cấp tính
6. Dự phòng đột quỵ thứ phát tại bệnh viện
Phần 1: Hệ thống chăm sóc và quản lý đột quỵ tiền viện
1.1 Prehospital Systems
1.2 EMS Assessment and Management
1.3 EMS Systems
1.4 Hospital Stroke Capabilities
1.5 Hospital Stroke Teams
1.6 Telemedicine
1.7 Organization and Integration of Components
1.8 Establishment of Data Repositories
1.9 Stroke System Care Quality Improvement Process
Quản lý và hệ thống chăm sóc đột quỵ tiền viện
Tăng cường sử dụng các liệu pháp đột quỵ cấp tính và cải thiện kết quả thông qua:
• Tăng cường nhận thức về các dấu hiệu và triệu chứng đột quỵ
• Tối đa hóa việc sử dụng dịch vụ cấp cứu 1-1-5
• Tối ưu hóa quản lý & phân loại tiền viện
• Thiết lập và liên tục cải thiện chất lượng chăm sóc tại các trung tâm đột quỵ.
• Đảm bảo vận chuyển nhanh chóng qua các bệnh viện khi cần thiết
Phần 2: Điều trị và đánh giá khẩn cấp
2.1 Thang điểm đột quỵ
2.2 Hình ảnh đầu và cổ
2.3 Các xét nghiệm chẩn đoán
Thang điểm đột quỵ
Các thang điểm đánh giá mức độ nặng được chuẩn hóa để định lượng các khiếm khuyết thần kinh:
- Dễ dàng truyền đạt
- Xác định được những bệnh nhân để điều trị khẩn cấp
- Theo dõi sự cải thiện hoặc xấu đi
Thang điểm NIHSS
Thang điểm đánh giá mức độ nặng được ưa thích
- Nhanh chóng
- Chính xác
- Đáng tin cậy
- Có thể được thực hiện bởi nhiều nhân viên y tế khác nhau
Thang điểm đột quỵ
Thang điểm NIHSS
| Mục khám | Thang điểm |
| Ngày đánh giá: | |
| Giờ đánh giá: | |
| 1a. Mức ý thức | 0=Tỉnh, đáp ứng nhanh.
1=Ngủ gà, đánh thức dễ. 2=Lơ mơ, cần kích thích mạnh. 3=Mê, không đáp ứng hoặc chỉ đáp ứng vận động phản xạ. |
| 1b. Hỏi tháng và tuổi | 0=Trả lời đúng cả hai câu.
1=Đúng một câu. 2=Không đúng cả hai |
| 1c. Thực hiện hai lệnh vận động (nhắm mắt + nắm tay) | 0=Làm đúng cả hai.
1=Chỉ làm đúng một. 2=Không làm đúng cả hai mệnh lệnh. |
| 2. Vận nhãn ngang | 0=Bình thường.
1=Liệt vận nhãn 1 phần, 1 hoặc 2 mắt, lệch mắt vượt qua được. 2=Lệch mắt/liệt vận nhãn hoàn toàn, mắt búp bê không khắc phục. |
| 3. Thị trường | 0=Không mất thị trường.
1=Bán manh 1 phần, góc manh hoặc triệt tiêu. 2=Bán manh hoàn toàn. 3=Bán manh hai bên (mù/mù vỏ) |
| 4. Liệt mặt | 0=Không liệt
1=Yếu nhẹ (Mờ nếp mũi má, mất đối xứng khi cười) 2=Liệt một phần (Liệt phần dưới mặt khá nặng đến hoàn toàn) 3=Liệt hoàn toàn nửa mặt 1 hoặc 2 bên hoặc BN hôn mê |
| 5. Vận động tay
a. Tay trái b. Tay phải |
0=Giữ tay 90° hoặc 45º đủ 10 giây không trôi rơi.
1=Trôi rơi trước khi hết 10 giây, không chạm giường. 2=Gắng sức nhưng không thể nâng tay hoặc rơi tay chạm giường. 3=Có vận động nhưng không gắng sức, rơi ngay xuống giường. 4=Hoàn toàn không có vận động hoặc bệnh nhân hôn mê UN=cụt chi, cứng khớp, ghi rõ |
| 6. Vận động chân
a. Chân trái b. Chân phải |
0=Giữ chân 30º đủ 5 giây không trôi rơi
1=Trôi rơi trước khi hết 5 giây, không chạm giường. 2=Có gắng sức chống trọng lực nhưng rơi chạm giường trước 5 giây. 3=Có vận động nhưng không gắng sức, rơi ngay xuống giường. 4=Hoàn toàn không có vận động hoặc bênh nhân hôn mê. UN=cụt chi, cứng khớp, ghi rõ |
| 7. Thất điều chi | 0=Không có thất điều hoặc BN liệt/không hiểu/hôn mê.
1=Có ở một chi. 2=Có ở hai chi. |
| 8. Cảm giác | 0=Bình thường
1=Mất cảm giác nhẹ – trung bình, giảm/ mất cảm giác đau, còn cảm giác sờ chạm 2=Mất cảm giác nặng, toàn bộ hoặc BN hôn mê. |
| 9. Ngôn ngữ | 0=Bình thường
1=Mất ngôn ngữ nhẹ – trung bình, giao tiếp được dù hơi khó. 2=Mất ngôn ngữ nặng, giao tiếp rất hạn chế. 3=Câm lặng, mất ngôn ngữ toàn bộ, không nói không hiểu lời, mê |
| 10. Rối loạn khớp âm
(Dysarthria) |
0=Bình thường
1=Nhẹ – trung bình, giao tiếp được dù hơi khó. 2=Nặng, giao tiếp rất hạn chế UN=có NKQ hoặc các vật cản trở vật lý khác, ghi rõ |
| 11. Sự triệt tiêu mà mất chú ý (thờ ơ) | 0=Không bất thường.
1=Mất chú ý thị giác, xúc giác, thính giác, không gian hoặc bản thân hoặc triệt tiêu ở một thể thức cảm giác. 2=Mất chú ú nửa thân nặng hoăc ở >1 thể thức. Không nhận biết bàn tay mình hoặc chỉ hướng về không gian 1 bên hoặc mê |
|
TỔNG ĐIỂM (tối đa 42 điểm) |
|
2.1 Thang điểm đột quỵ
| Recommendations | COR | LOE |
| 1. Nên sử dụng thang đánh giá mức độ nghiêm trọng của đột quỵ, tốt nhất là NIHSS | I | B-NR |
2.2 Hình ảnh đầu và cổ
2.2.1 Hình ảnh ban đầu
| Recommendations | COR | LOE |
| 1. Tất cả bệnh nhân nghi ngờ đột quỵ cấp nên được đánh giá hình ảnh não khẩn cấp khi đến viện trước khi bắt đầu bất kỳ liệu pháp cụ thể nào để điều trị AIS | I | A |
| 2. Các hệ thống nên được thiết lập để các xét nghiệm hình ảnh não có thể được thực hiện nhanh nhất có thể ở những BN có thể là ứng cử viên cho tiêu sợi huyết hoặc lấy huyết khối cơ học hoặc cả hai. | I | B-NR |
| 3. CT không thuốc (NCCT) có hiệu quả để loại trừ ICH trước khi dùng IV alteplase | I | A |
| 4. Chụp cộng hưởng từ (MRI) có hiệu quả để loại trừ ICH trước khi dùng IV alteplase. | I | B-NR |
| 5. CTA với CT perfusion hoặc MRA với DW-MRI kèm hoặc không kèm MRI perfusion được khuyến cáo cho một số bệnh nhân | I | A |
2.2.2 Đủ điều kiện IV Alteplase
| Recommendations | COR | LOE |
| 1. Nên sử dụng IV alteplase ở những bệnh nhân đủ điều kiện mà không cần chụp MRI trước để loại trừ xuất huyết vi mạch não (CMBs). | I | B-NR |
| 2. Ở những bệnh nhân đủ điều kiện sử dụng IV alteplase, vì lợi ích của trị liệu phụ thuộc vào thời gian, nên bắt đầu điều trị càng nhanh càng tốt và không được trì hoãn để chụp hình ảnh thần kinh đa phương thức bổ sung, chẳng hạn như chẩn đoán hình ảnh CT và MRI perfusion. | I | B-NR |
| 3. Ở những BN AIS thức dậy với các triệu chứng đột quỵ hoặc có thời gian khởi phát không rõ ràng > 4,5 giờ kể từ lần bình thường cuối cùng, chụp MRI để xác định các tổn thương diffusion-dương tính và FLAIR-âm tính có thể hữu ích để lựa chọn những người có thể hưởng lợi từ việc sử dụng IV alteplase trong vòng 4,5 giờ sau khi nhận biết triệu chứng đột quỵ. | IIa | B-R |
2.2.3 Đủ điều kiện lấy huyết khối cơ học-hình ảnh mạch máu
| Recommendations | COR | LOE |
| 1. Đối với những bệnh nhân đáp ứng các tiêu chí cho lấy huyết khối cơ học, hình ảnh mạch máu không xâm lấn của động mạch nội sọ được khuyến cáo trong quá trình đánh giá hình ảnh ban đầu. | I | A |
| 2. Đối với những BN nghi ngờ LVO không có hình ảnh mạch máu không xâm lấn như là một phần của đánh giá hình ảnh ban đầu cho đột quỵ, thì nên chụp hình ảnh mạch máu không xâm lấn càng nhanh càng tốt (ví dụ, trong khi truyền alteplase nếu khả thi) | I | A |
| 3. Ở những bệnh nhân nghi ngờ LVO nội sọ và không có tiền sử suy thận, nếu đáp ứng tiêu chí lấy huyết khối cơ học, điều hợp lý là tiến hành CTA nếu có chỉ định trước khi có kết quả creatinine huyết thanh | IIa | B-NR |
| 4. Ở những bệnh nhân là ứng cử viên tiềm năng cho lấy huyết khối cơ học, hình ảnh của động mạch cảnh ngoài và động mạch đốt sống, tuần hoàn nội sọ, có thể là hợp lý để cung cấp thông tin hữu ích về điều kiện thích hợp của bệnh nhân và lên kế hoạch làm thủ thuật nội mạch. | IIb | C-EO |
| 5. Có thể hợp lý khi kết hợp tình trạng tuần hoàn phụ trong việc ra quyết định lâm sàng ở một số ứng cử viên để xác định đủ điều kiện cho lấy huyết khối cơ học | IIb | C-LD |
2.2.4 Đủ điều kiện lấy huyết khối cơ học-hình ảnh đa phương thức
| Recommendations | COR | LOE |
| 1. Khi chọn BN bị AIS trong vòng 6 đến 24 giờ kể từ lần bình thường cuối cùng được biết mà BN đó có LVO tuần hoàn trước, chụp CTP hoặc DW-MRI, kèm hoặc không kèm MRI perfusion, được khuyến cáo để hỗ trợ lựa chọn bệnh nhân cho lấy huyết khối cơ học, nhưng chỉ khi bệnh nhân đáp ứng đủ các tiêu chí khác từ một trong các nghiên cứu RCT cho thấy lợi ích từ việc lấy huyết khối cơ học trong cửa sổ thời gian mở rộng này. | I | A |
| 2. Khi đánh giá bệnh nhân bị AIS trong vòng 6 giờ kể từ lần bình thường cuối cùng với LVO và điểm ASPECTS ≥ 6, lựa chọn lấy huyết khối cơ học dựa trên CT và CTA hoặc MRI và MRA được khuyến cáo nhằm thực hiện hình ảnh bổ sung như hình ảnh tưới máu. | I | B-NR |
Các xét nghiệm chẩn đoán khác:
Xét nghiệm chẩn đoán khác nên được cá thể hóa
• Quan trọng là không trì hoãn việc bắt đầu IV alteplase
– Glucose máu phải được đánh giá trước khi dùng IV alteplase
– ECG và troponins được khuyến cáo, nhưng không làm trì hoãn điều trị
– Lợi ích của XQ ngực là chưa rõ ràng.
– Nghiên cứu đoàn hệ so sánh những bệnh nhân AIS có và không có chụp XQ ngực cho thấy thời gian cửa kim (door-to-needle time) dài hơn ở những người chụp XQ ngực, không có sự khác biệt nào trong các biến cố tim phổi
2.3 Các xét nghiệm chẩn đoán khác
| Recommendations | COR | LOE |
| 1. Đánh giá đường huyết phải có trước khi bắt đầu sử dụng alteplase IV ở tất cả bệnh nhân | I | B-NR |
| 2. Đánh giá điện tâm đồ cơ bản được khuyến nghị ở những BN vào viện vì AIS nhưng không nên trì hoãn việc bắt đầu sử dụng alteplase IV | I | B-NR |
| 3. Đánh giá troponin được khuyến cáo ở những BN vào viện vì AIS nhưng không nên trì hoãn việc bắt đầu sử dụng alteplase IV hoặc lấy huyết khối cơ học. | I | C-LD |
| 4. Sự hữu ích của X quang phổi trong bối cảnh đột quỵ cấp tính trong trường hợp không có bằng chứng của bệnh phổi, tim, hoặc mạch máu phổi cấp tính là không rõ ràng. Nếu chỉ định, chúng không nên trì hoãn việc sử dụng IV alteplase một cách không cần thiết | IIb | B-NR |
Phần 3: Chăm sóc hỗ trợ và điều trị cấp cứu
3.1 Đường thở, hô hấp và sự oxy hóa
3.2 Huyết áp
3.3 Nhiệt độ
3.4 Glucose máu
3.5 IV Alteplase
3.6 Thuốc IV Fibrinolytics và Sonothrombolysis khác
3.7 Lấy huyết khối cơ học
3.8 Những liệu pháp nội mạch khác.
3.9 Kháng tiểu cầu
3.10 Kháng đông
3.11 Mở rộng thể tích/hòa loãng máu, thuốc giãn mạch, và mở rộng huyết động
3.12 Thuốc bảo vệ thần kinh
3.13 Phẫu thuật cắt bỏ nội mạc động mạch cảnh cấp cứu và đặt stent mà không có cục máu đông nội sọ
3.14 Khác
3.1 Đường thở, hô hấp và sự oxy hóa
| Recommendations | COR | LOE |
| 1. Hỗ trợ đường thở và thông khí được khuyến nghị để điều trị cho bệnh nhân đột quỵ cấp tính bị suy giảm ý thức hoặc rối loạn chức năng hành não gây tổn hại đường thở. | I | C-EO |
| 2. Cần bổ sung oxy để duy trì độ bão hòa oxy > 94% | I | C-LD |
| 3. Oxy bổ sung không được khuyến cáo ở những bệnh nhân AIS không có giảm oxy máu. | III: No Benefit | B-R |
| 4. Oxy hyperbaric (HBO) không được khuyến cáo cho bệnh nhân AIS trừ khi gây ra bởi thuyên tắc khí. | III: No Benefit | B-NR |
Huyết áp:
• Huyết áp mục tiêu lý tưởng trong AIS vẫn chưa được biết
– Khác nhau tùy theo các nghiên cứu quan sát
• Không có dữ liệu rõ ràng về loại dịch, lượng dịch và thời gian dùng
• Huyết áp với IV alteplase:
– HA <185/110 mm Hg trước khi dùng
– HA <180/105 mm Hg trong 24h sau khi dùng
– Mục tiêu này dựa trên mức HA trong các nghiên cứu RCT dùng IV al teplase
– Một số dữ liệu cho thấy nguy cơ xuất huyết cao hơn ở mức HA cao hơn và tính biến động của HA, nhưng mức HA chính xác làm tăng nguy cơ thì chưa được biết.
• HA trong liệu pháp nội động mạch (Intra-arterial Therapy)
– HA tối ưu chưa được biết
– RCTs lớn đã loại trừ BP > 185/110 mm Hg
– Có thể là hợp lý khi dùng HA < 185/110 mm Hg như guideline
3.2 Huyết áp
| Recommendations | COR | LOE |
| 1. Hạ huyết áp và giảm thể tích nên được điều chỉnh để duy trì mức tưới máu hệ thống cần thiết để hỗ trợ chức năng cơ quan. | I | C-EO |
| 2. Bệnh nhân có HA tăng và đủ điều kiện điều trị IV alteplase nên hạ huyết áp cẩn thận để HA tâm thu < 185 mmHg và HA tâm trương < 110 mmHg trước khi bắt đầu điều trị thuốc tiêu sợi huyết. | I | B-NR |
| 3. Ở những bệnh nhân được lên kế hoạch lấy huyết khối cơ học và chưa được điều trị tiêu sợi huyết IV, việc duy trì HA ≤185 / 110mm Hg trước khi làm thủ thuật là hợp lí | IIa | B-NR |
| 4. Tính hữu ích của tăng huyết áp do thuốc ở bệnh nhân AIS chưa được chứng minh rõ ràng. | IIb | B-R |
| Những lựa chọn điều trị THA ở BN AIS là ứng cử viên cho liệu pháp tái tưới máu cấp cứu* | |
| Class IIb | LOE C-EO |
| Bệnh nhân đủ các điều kiện điều trị tái tưới máu khẩn cấp khác ngoại trừ HA > 185/110 mmHg: | |
| Labetalol 10–20 mg IV trong 1–2 phút, có thể lặp lại 1 lần; hoặc | |
| Nicardipine 5 mg/h IV, điều chỉnh 2.5 mg/h mỗi 5–15 phút, tốI đa 15 mg/h; khi đạt được HA mong muốn, điều chỉnh để duy trì giới hạn HA thích hợp, hoặc | |
| Clevidipine 1–2 mg/h IV, điều chỉnh gấp đôi liều mỗI 2–5 phút cho đến khi đạt HA mong muốn, tốI đa 21 mg/h | |
| Các thuốc khác (ví dụ, hydralazine, enalaprilat) cũng có thể được cân nhắc | |
| Nếu HA không được duy trì ≤185 / 110 mm Hg, không được dùng alteplase | |
| Quản lý HA trong và sau alteplase hoặc liệu pháp tái tưới máu khẩn cấp khác để duy trì HA 180/105 mm Hg: | |
| Theo dõi HA sau mỗi 15ph trong 2h kể từ khi bắt đầu dùng alteplase, sau đó mỗi 30ph trong 6h sau đó là mỗi giờ trong16h | |
| Nếu HA tâm thu> 180-230 mmHg hoặc HA tâm trương > 105-120 mmHg: | |
| Labetol 10 mg IV sau đó truyền IV liên tục 2-8 mg / phút; hoặc | |
| Nicardipine IV 5 mg / giờ, điều chỉnh để đạt hiệu quả mong muốn 2,5 mg/giờ sau mỗi 5-15 phút, tối đa 15 mg/giờ; hoặc | |
| Clevidipine 1–2 mg/h IV, điều chỉnh gấp đôi liều mỗI 2–5 phút cho đến khi đạt HA mong muốn, tốI đa 21 mg/h | |
| Nếu HA không được kiểm soát hoặc HA tâm trương > 140 mm Hg, hãy xem xét natri nitroprusside IV | |
Nhiệt độ:
• Nhiệt độ đỉnh trong 24h đầu < 37°C và >39°C liên quan đến tăng nguy cơ tử vong tại viện so với nhiệt độ bình thường
• Nghiên cứu hồi cứu đoàn hệ trên 9366 BN bị AIS
• Hạ thân nhiệt là một chiến lược hứa hẹn nhưng lợi ích chưa được chứng minh và các nghiên cứu cho thấy tăng nguy cơ nhiễm trùng
3.3 Nhiệt độ
| Recommendations | COR | LOE |
| 1. Cần xác định và điều trị nguyên nhân tăng thân nhiệt (nhiệt độ > 38°C) và nên dùng thuốc hạ sốt để hạ nhiệt độ ở bệnh nhân AIS có tăng thân nhiệt. | I | C-LD |
| 2. Ở những bệnh nhân AIS, lợi ích của việc liệu pháp hạ thân nhiệt là không chắc chắn | IIb | B-R |
3.4 Glucose máu
| Recommendations | COR | LOE |
| 1. Hạ đường huyết (đường huyết < 60 mg / dL) nên được điều trị ở bệnh nhân AIS | I | C-LD |
| 2. Bằng chứng chỉ ra rằng tăng đường huyết trong bệnh viện kéo dài trong suốt 24 giờ đầu sau khi bị AIS có kết cục xấu hơn so với đương huyết bình thường, và do đó, điều hợp lý là điều trị tăng đường huyết để đạt được mức đường huyết trong khoảng 140 đến 180 mg / dL và theo dõi chặt chẽ để ngăn ngừa hạ đường huyết ở BN AIS. | IIa | C-LD |
• Lợi ích của IV alteplase được chứng minh tốt trong các nghiên cứu RCT và được xác nhận bởi kinh nghiệm sâu rộng
– Alteplase có lợi bất kể tuổi tác và mức độ nghiêm trọng của đột quỵ
– Mặc dù ECASS-III loại trừ những BN > 80 tuổi, BN dùng warfarin bất kể chỉ số INR, BN có NIHSS> 25 và BN bị đái tháo đường kết hợp và đột quỵ trước đó, phân tích dữ liệu có sẵn cho thấy các tiêu chí loại trừ này có thể không được chứng minh là đúng trong thực tế
– Thức dậy: IV alteplase (0,9 mg/kg, liều tối đa 90 mg trong 60 phút với bolus 10% liều ban đầu trong 1 phút) dùng trong vòng 4,5 giờ có thể có lợi ở bệnh nhân bị AIS mà BN đó thức dậy với 43 triệu chứng đột quỵ hoặc có thời gian khởi phát không rõ ràng > 4,5 giờ kể từ lần bình thường cuối cùng và có tổn thương trên DW-MRI nhỏ hơn một phần ba vùng động mạch não giữa (MCA) và không có thay đổi tín hiệu rõ ràng trên FLAIR.
• Tiêu chí đủ điều kiện đã phát triển theo thời gian vì tính hữu ích và nguy cơ được xác định tốt hơn.
• Nếu bệnh nhân hoặc người đại diện không có sẵn để đồng ý, có thể tiến hành mà không có sự đồng ý ở một bệnh nhân đủ điều kiện.
3.5 IV Alteplase
3.5.1 Nguyên tắc chung
| Recommendations | COR | LOE |
| 1. Ở những BN đủ điều kiện dùng alteplase IV, lợi ích của trị liệu phụ thuộc vào thời gian và việc điều trị nên được bắt đầu càng nhanh càng tốt | I | A |
| 2. Ở những bệnh nhân đang điều trị tiêu sợi huyết, các bác sĩ nên chuẩn bị để điều trị các tác dụng phụ có thể xảy ra, bao gồm các biến chứng chảy máu và phù mạch có thể gây tắc nghẽn đường thở một phần | I | B-NR |
| 3. Các nguy cơ tiềm ẩn nên được thảo luận trong quá trình cân nhắc đủ điều kiện sử dụng alteplase IV và cân nhắc với các lợi ích dự đoán trong quá trình ra quyết định | I | C-EO |
| 4. Các bác sĩ điều trị nên lưu ý rằng hạ đường huyết và tăng đường huyết có thể bắt chước các biểu hiện đột quỵ cấp và xác định mức đường huyết trước khi bắt đầu alteplase IV. IV alteplase không được chỉ định cho các tình trạng bệnh không do mạch máu. | III: No Benefit | B-NR |
| 5. Vì thời gian từ khi xuất hiện triệu chứng đến khi điều trị có tác động mạnh mẽ đến kết cục như vậy, nên việc điều trị bằng IV alteplase không nên bị trì hoãn để theo dõi sự cải thiện thêm. | III: Harm | C-EO |
3.5.2 Thời gian cửa sổ
| Recommendations | COR | LOE |
| 1. Khuyến cáo sử dụng alteplase IV (0,9 mg / kg, liều tối đa 90 mg trong 60 phút với 10% liều ban đầu là bolus trong 1 phút) cho những BN được chọn – có thời gian khởi phát các triệu chứng đột quỵ thiếu máu não hoặc lần bình thường cuối cùng được biết là trong vòng 3 giờ. Các bác sĩ nên xem lại các tiêu chí được nêu trong Bảng 8 để xác định BN đủ điều kiện | I | A |
| 2. IV alteplase (0,9 mg/kg, liều tối đa 90 mg trong 60 phút với bolus 10% liều ban đầu trong 1 phút) cũng được khuyến cáo cho những BN chọn lọc có thể được điều trị trong vòng 3 và 4,5 giờ kể từ khi khởi phát triệu chứng đột quỵ thiếu máu hoặc lần bình thường cuối cùng. Các bác sĩ nên xem lại các tiêu chí được nêu trong Bảng 8 để xác định BN đủ điều kiện | I | B-R |
| 3. IV alteplase (0,9 mg/kg, liều tối đa 90 mg trong 60 phút với bolus 10% liều ban đầu trong 1 phút) dùng trong vòng 4,5 giờ sau khi nhận biết triệu chứng đột quỵ có thể có lợi ở những BN bị AIS đã có các triệu chứng đột quỵ khi thức dậy hoặc có thời gian khởi phát > 4,5 giờ kể từ lần bình thường cuối cùng là không rõ ràng và có tổn thương trên DW-MRI nhỏ hơn một phần ba vùng MCA và không có thay đổi tín hiệu trên FLAIR | IIa | B-R |
3.5.3 Đột quỵ nhẹ
| Recommendations | COR | LOE |
| 1. Đối với những BN đủ điều kiện có triệu chứng đột quỵ gây tàn tật nhẹ (mild disabling troke symtomps), IV alteplase được khuyến cáo cho những BN có thể được điều trị trong vòng 3 giờ kể từ khi khởi phát triệu chứng hoặc từ lần bình thường cuối cùng. | I | B-R |
| 2. Đối với những BN đủ điều kiện có triệu chứng đột quỵ gây tàn tật nhẹ, IV alteplase có thể là hợp lý đối với những bệnh nhân có thời gian khởi phát trong vòng 3 và 4,5 giờ kể từ khi khởi phát triệu chứng hoặc từ lần bình thường cuối cùng. | IIb | B-NR |
| 3. Đối với những BN đủ điều kiện có triệu chứng đột quỵ nhẹ không gây tàn tật (điểm NIHSS 0-5), IV alteplase không được khuyến cáo cho những BN có thể được điều trị trong vòng 3 giờ kể từ khi khởi phát triệu chứng hoặc từ lần bình thường cuối cùng. | III: No Benefit | B-R |
| 4. Đối với những BN đủ điều kiện có triệu chứng đột quỵ nhẹ không gây tàn tật (điểm NIHSS 0-5), ), IV alteplase không được khuyến cáo cho những BN có thể được điều trị trong vòng 3 giờ và 4,5 giờ kể từ khi khởi phát triệu chứng hoặc từ lần bình thường cuối cùng. | III. No Benefit | C-LD |
3.5.4 Những trường hợp cụ thể khác
| Recommendations | COR | LOE |
| 1. IV alteplase cho người bị AIS với bệnh hồng cầu hình liềm đã biết có thể có lợi | IIa | B-NR |
| 2. Ở những BN có dấu hiệu hyperdense MCA, IV alteplase có thể có lợi. | IIa | B-NR |
3.5.5 Nguy cơ chảy máu
| Recommendations | COR | LOE |
| 1. Với nguy cơ cực kỳ thấp về bất thường số lượng tiểu cầu hoặc đông máu trong dân số, điều hợp lý là việc điều trị alteplase IV khẩn cấp không nên bị trì hoãn trong khi chờ xét nghiệm huyết học hoặc đông máu nếu không có lý do để nghi ngờ xét nghiệm bất thường. | IIa | B-NR |
| 2. Ở những bệnh nhân đủ điều kiện mà trước đây đã có một số lượng nhỏ CMBs (1-10) được chứng minh trên MRI, việc sử dụng IV alteplase là hợp lý. | IIb | B-NR |
| 3. Ở những bệnh nhân đủ điều kiện mà trước đây có gánh nặng CMBs cao (> 10) được chứng minh trên MRI, việc điều trị bằng IV alteplase có thể liên quan đến việc tăng nguy cơ sICH và lợi ích của việc điều trị là không rõ ràng. Điều trị có thể hợp lý nếu có khả năng mang lại lợi ích đáng kể | IIb | B-NR |
| 4. Hiệu quả của thuốc ức chế glycoprotein IIb/IIIa IV tirofiban và eptifibatide phối hợp với alteplase IV không được xác định tốt. | IIb | B-R |
| 5. Không nên dùng Abciximab đồng thời với IV alteplase | III: Harm | B-R |
| 6. Không nên dùng aspirin IV trong vòng 90 phút sau khi bắt đầu IV alteplase | III: Harm | B-R |
| 7. IV alteplase không nên được dùng cho những bệnh nhân đã nhận được một liều điều trị đầy đủ của heparin trọng lượng phân tử thấp (LMWH) trong vòng 24 giờ trước. | III: Harm | B-NR |
3.5.6 Điều trị sau khi dùng Alteplase
| Recommendations | COR | LOE |
| 1. Nên duy trì HA ở mức < 180/105 mm Hg trong ít nhất 24 giờ đầu sau khi điều trị alteplase IV | I | B-R |
| 2. Nguy cơ của việc điều trị chống huyết khối (trừ IV aspirin) trong vòng 24 giờ đầu sau khi điều trị alteplase IV (có hoặc không có lấy huyết khối cơ học) là không rõ ràng. Việc sử dụng có thể được xem xét trong trường hợp có bệnh đồng mắc mà điều trị như vậy được chỉ định khi không dùng IV alteplase được biết là mang lại lợi ích đáng kể hoặc ngừng lại điều trị như vậy được biết là gây ra rủi ro đáng kể. | IIb | B-NR |
Những điều kiện được khuyến cáo để dùng Alteplase cho BN AIS
| Các chỉ định (CORI) | |
| Trong vòng 3h* | Nên sử dụng alteplase IV (0,9 mg/kg, liều tối đa 90 mg trong 60 phút với bolus liều ban đầu 10% trong 1 phút) cho những bận nhân được chọn có thể được điều trị trong vòng 3 giờ kể từ khi khởi phát triệu chứng đột quỵ thiếu máu cục bộ hoặc từ lần bình thường cuối cùng. Các bác sĩ nên xem lại các tiêu chí được nêu trong bảng này để xác định BN đủ điều kiện + (COR I, LOE A) |
| Trong vòng 3h-tuổi | Đối với những bệnh nhân ≥18 tuổi đủ điều kiện , sử dụng IV alteplase trong vòng 3 giờ được khuyến cáo như nhau đối với bệnh nhân ≤80 và > 80 tuổi. + (COR I; LOE A) |
| Trong vòng 3h – Đột quỵ nặng | Đối với đột quỵ nặng, IV alteplase được chỉ định trong vòng 3 giờ kể từ khi khởi phát triệu chứng đột quỵ thiếu máu cục bộ. Mặc dù tăng nguy cơ chuyển dạng xuất huyết, nhưng vẫn có những lợi ích lâm sàng đã được chứng minh cho những bênh nhân có triệu chứng đột quỵ nặng + (COR I; LOE A) |
| Trong vòng 3h-Đột quỵ nhẹ không gây tàn tật | Đối với những bệnh nhân đủ điều kiện có triệu chứng đột quỵ nhẹ không gây tàn tật, IV alteplase được khuyên dùng cho những bệnh nhân có thể được điều trị trong vòng 3 giờ kể từ khi khởi phát triệu chứng hoặc từ lần bình thường cuối cùng được biết + (COR I; LOE B-R)+ |
| 3-4.5h* | Alteplase IV (0,9mg/kg, liều tối đa 90mg trong 60 phút với bolus liều ban đầu 10% trong 1 phút) cũng được khuyến cáo cho những bệnh nhân được chọn có thể điều trị trong vòng 3 và 4,5 giờ kể từ khi khới phát triệu chứng đột quỵ thiếu máu cục bộ hoặc từ lần bình thường cuối cùng. Các bác sĩ nên xem xét các tiêu chí được nêu trong bảng này để xác định bệnh nhân đủ điều kiện + (COR I; LOE B-R) |
| 3-4.5h*-Tuổi | Điều trị Alteplase IV trong cửa sổ thời gian 3 đến 4,5 giờ được khuyến cáo cho những bệnh nhân ≤ 80 tuổi, không có tiền sử đái tháo đường hoặc đột quỵ trước đó điểm NIHSS ≤ 25, không dùng bất kì OAC nào và không có bằng chứng hình ảnh của tổn thương do thiếu máu cục bộ nhiều hơn một phần ba vùng MCA. + (COR I; LOE B-R) |
| Sự khẩn cấp | Điều trị nên được bắt đầu càng nhanh càng tốt trong các khung thời gian được liệt kê ở trên vì thời gian điều trị có liên quan chặt chẽ đến kết cục + (COR I; LOE A) |
| BP | Khuyến cáo sử dụng Alteplase IV ở những bệnh nhân có HA < 185/110mmHg và ở những bệnh nhân có HA có thể hạ thấp an toàn đến mức này với các thuốc điều trị tăng huyết áp, và bác sĩ đánh giá sự ổn định của HA trước khi bắt đầu sử dụng Alteplase IV + (COR I; LOE B-NR) |
| Blood Glucose | Alteplase IV được khuyến cáo ở những BN đủ điều kiện có glucose ban đầu > 50mg/dL + (COR I; LOE A) |
| CT | Quản lý Alteplase IV được khuyến nghị trong bối cảnh thay đổi thiếu máu cục bộ sớm trên NCCT ở mức độ nhẹ đến trung bình (other than frank hypodensity) + (COR I; LOE A) |
| Điều trị kháng tiểu cầu trước đó | Alteplase IV được khuyến cáo cho những bệnh nhân dùng thuốc kháng tiểu cầu đơn trước khi đột quỵ dựa trên bằng chứng cho thấy lợi ích của Alteplase vượt trội hơn nguy cơ slCH tăng nhẹ + (COR I; LOE A) |
| Alteplase IV được khuyến nghị cho bệnh nhân dùng kháng tiểu cầu kết hợp (ví dụ: aspirin và clopidogrel) trước khi đột quỵ dựa trên bằng chứng cho thấy lợi ích của Alteplase cao hơn nguy cơ slCH tăng + (COR I; LOE B-NR) | |
| Bệnh thận giai đoạn cuối | Ở những bệnh nhân bị bệnh thận giai đoạn cuối đang chạy thận và aPTT bình thường, nên sử dụng Alteplase IV + (COR I; LOE C-LD). Tuy nhiên, những BN có aPTT tăng cao có thể có nguy cơ cao bị biến chứng xuất huyết |
| Khuyến nghị bổ sung cho điều trị bằng Alteplase IV ở bệnh nhân AIS (COR IIa) | Và COR IIb |
| 3-4.5h – Tuổi | Đối với bệnh nhân > 80 tuổi vào viện trong thời gian cửa sổ 3 đến 4,5 giờ, IV Alteplase là an toàn và có thể hiệu quả như ở bệnh nhân trẻ tuổi +(COR IIa; LOE B-NR) |
| 3 đến 4.5h – Đái tháo đường và đột quỵ trước đó. | Ở những bệnh nhân AIS có đột quỵ và đái tháo đường trước đó vào viện trong thời gian cửa sổ 3 đến 4,5 giờ, alteplase IV có thể có hiệu quả như điều trị trong cửa sổ 0 đến 3 giờ và có thể là một lựa chọn hợp lí +(COR IIb; LOE B-NR) |
| 3 đến 4.5h – Đột quỵ nặng | Lợi ích của IV Alteplase trong khoảng từ 3 đến 4.5 giờ kể từ lúc khởi phát triệu chứng đối với bệnh nhân đột quỵ rất nặng (diềm NIHSS >25) là không rõ ràng +(COR IIb; LOE C-LD) |
| 3 đến 4.5h – Đột quỵ nhẹ không gây tàn tật | Đối với những bệnh nhân đủ điều kiện bị đột quỵ nhẹ, IV Alteplase có thể hợp lí cho những BN có thể được điều trị trong vòng 3 và 4,5 giờ kể từ khi khởi phát triệu chứng đột quỵ hoặc từ lần bình thường cuối cùng +(COR IIb; LOE B-NR)+ |
| Thức dậy và không rõ thời gian khởi phát | IV Alteplase (0,9mg/kg, liều tối đa 90mg trong 60 phút với bolus liều ban đầu 10% trong 1 phút) trong vòng 4,5 giờ có thể có lợi ở những bệnh AIS mà khi tỉnh dậy đã có các triệu chứng đột quỵ hoặc có thời gian khởi phát không rõ ràng > 4,5h từ lần bình thừng cuối cùng và có vùng tổn thương trên DW-MRI nhỏ hơn một phần ba vùng MCA và không có thay đổi tín hiệu rõ ràng trên FLAIR. (COR IIa; LOE B-R) + |
| Tàn tật đã có trước đó | Tình trạng khuyết tật từ trước dường như không làm tăng độc lập nguy cơ sICH sau IV alteplase, nhưng nó có thể liên quan đến việc cải thiện thần kinh ít hơn và tỷ lệ tử vong cao hơn. Điều trị bằng IV alteplase cho bệnh nhân đột quỵ cấp bị khuyết tật từ trước (điểm mRS ≥2) có thể hợp lý, những các quyết định nên tính đến các yếu tố liên quan, bao gồm chất lượng cuộc sống, hỗ trợ xã hội, nơi cứ trú, cần người chăm sóc, sở thích của bệnh nhân và gia đình, và mục tiêu chăm sóc +(COR IIb; LOE B-NR) |
| Bệnh nhân sa sút trí tuệ từ trước có thể được hưởng lợi từ IV alteplase. Các cân nhắc riêng như tuổi thọ dự tính và mức độ chức năng trước đó rất quan trọng để xác định liệu alteplase có thể mang lại lợi ích có ý nghĩa lâm sàng hay không +(COR IIb; LOE B-NR) | |
| Sự cả thiện sớm | Điều trị alteplase IV là hợp lí đối với những BN bị đột quỵ thiếu máu cục bộ từ trung bình đến nặng và cho thấy cải thiện sớm nhưng vẫn bị suy giảm vừa phải và có khả năng bị tàn tật theo phán đoán của người khám +(COR IIa; LOE A) |
| Co giật lúc khởi phát | IV alteplase là hợp lý ở những BN bị co giật tại thời điểm phát đột quỵ cấp nếu bằng chứng cho thấy suy yếu còn sót lại là thứ phát sau đột quỵ và không phải là hiện tượng hậu co giật (postictal phenomenon) +(COR IIa; LOE C-LD) |
| Glucose máu | Điều trị alteplase IV có thể là hợp lý ở bệnh nhân AIS có nồng độ glucose ban đầu < 50 hoặc > 400mg/dL mà sau đó được bình thường hóa và những BN này đủ điều kiện sử dụng. (Khuyến cáo được sửa đối từ 2015 IV alteplase để phù hợp với văn bản của 2015 IV alteplase [COR IIb; LOE C-LD) |
| Bệnh lý đông cầm máu | IV alteplase có thể hợp lí ở những BN có tiền sử sử dụng warfarin và chỉ số INR ≤ 1.7 hoặc PT ≤ 15 s. + (COR IIb; LOE B-NR) |
| Sự an toàn và hiệu quả của IV alteplase đối với BN đột quỵ cấp có tiền xử xuất huyết nội tạng hoặc rối loạn đông máu là chưa biết. IV alteplase có thể được xem xét trên cơ sở từng trường hợp một + (COR IIb; LOE C-EO) | |
| Chọc dò màng cứng | Alteplase IV có thể được xem xét cho những bệnh nhân AIS, ngay cả trong những trường hợp khi họ có thể đã trải qua chọc dò màng cứng thắt lưng trong 7 ngày trước đó + (COR IIb; LOE C-EO) |
| Chọc dò động mạch | Sự an toàn và hiệu quả của việc sử dụng IV alteplase cho bệnh nhân đột quỵ cấp đã được chọc dò động mạch trong 7 ngày trước khi bị đột quỵ là không rõ ràng + (COR IIb; LOE C-LD) |
| Chấn thương nặng gần đây | Ở những BN AIS bị chấn thương nặng gần đây (trong vòng 14 ngày) không tổn thương đầu, IV alteplase có thể được xem xét cẩn thận, giữa nguy cơ chảy máu do tổn thương liên quan đến chấn thương và sự tàn tật do đột quỵ thiếu máu cục bộ. (Khuyến nghị được sửa đổi từ 2015 IV alteplase để ghi rõ ràng nó không được áp dụng cho chấn thương đầu (COR IIb; LOE C-LD) |
| Phẫu thuật lớn gần đây | Có thể cân nhắc sử dụng IV alteplase ở những bệnh nhân AIS đã trải qua cuộc phẫu thuật lớn trong 14 ngày trước đó một cách cẩn thận: Nhưng có thể cân nhắc giữa nguy cơ xuất huyết tại vị trí phẫu thuật tăng và những lợi ích dự đoán của việc giảm khiếm khuyết thần kinh liên quan đến đột quỵ +(COR IIb; LOE C-LD) |
| Xuất huyết tiêu hóa/tiết niệu – sinh dục | Tài liệu báo cáo chi tiết nguy cơ chảy máu thấy khi sử dụng IV alteplase trong trường hợp có xuất huyết tiếu hóa/ tiết niệu-sinh dục trong quá khứ. Dùng alteplase IV trong nhóm BN này có thể là hợp lý +(COR IIb; LOE C-LD) (Lưu ý: Không nên dùng alteplase ở BN bị XHTH trong vòng 21 ngày trước, xem các chống chỉ định.) |
| Kinh nguyệt | IV alteplase có thể được chỉ định ở những phụ nữ bị AIS đang hành kinh và không có tiền sử rong kinh. Tuy nhiên, nên được cảnh báo rằng điều trị alteplase có thể làm tăng mức độ chảy máu kinh nguyệt +(COR IIa; LOE C-EO) |
| Khi có tiền sử chảy máu âm đạo gần đây hoặc đang chảy máu gây thiếu máu đáng kể về mặt lâm sàng, có thể cần hội chẩn với bác sĩ phụ khoa trước khi đưa ra quyết định dùng alteplase IV +(COR IIa; LOE C-EO) | |
| Bởi vì những lợi ích tiềm năng của IV alteplase có thể lớn hơn nguy cơ chảy máu nghiêm trọng ở những bệnh nhân có tiền sử rong kinh gần đây hoặc đang chảy máu mà không bị thiếu máu hoặc hạ huyết áp đáng kể về mặt lâm sàng, nên có thể cân nhắc sử dụng alteplase IV +(COR IIb; LOE C-LD) | |
| Bóc tách động mạch ngoài sọ vùng cổ | IV alteplase trong AIS đã biết hoặc nghi ngờ có liên quan đến bóc tách động mạch ngoài sọ vùng cổ là an toàn hợp lý trong vòng 4,5 giờ và có thể được khuyến cáo +(COR IIa; LOE C-LD) |
| Bóc tách động mạch nội soi | Sự hữu ích của alteplase và nguy cơ xuất huyết trong AIS đã biết hoặc nghi ngờ có liên quan đến bóc tách động mạch nội sọ vẫn chưa được biết, không chắc chắn và không được chứng minh rõ ràng +(COR IIb; LOE C-LD) |
| Phình động mạch nội soi không vỡ | Đối với những bệnh nhân AIS đã biết là có phình động mạch nội sọ nhỏ hoặc trung bình (<10mm) không bị vỡ và không chắc chắn, nên sử dụng IV alteplase là hợp lí và có lẽ được khuyến nghị +(COR IIa; LOE C-LD) |
| Sự hữu ích và nguy cơ của alteplase IV ở bệnh nhân AIS có phình động mạch nội sọ khổng lồ không vỡ và không chắc chắn chưa được chứng minh rõ ràng +(COR IIb; LOE C-LD) | |
| Dị dạng mạch máu nội sọ | Đối với những bệnh nhân AIS có dị dạng mạch máu nội sọ không vỡ và không được điều trị, tính hữu ích và nguy cơ của việc sử dụng IV alteplase chưa được chứng minh rõ ràng +(COR IIb; LOE C-LD) |
| Do nguy cơ ICH tăng cao trong nhóm BN này, IV alteplase có thể được xem xét ở những bệnh nhân bị đột quỵ với khiếm khuyết thần kinh nghiêm trọng và khả năng tàn tật và tử vong cao hơn nguy cơ ICH dự đoán +(COR IIb; LOE C-LD) | |
| CMBs | Ở những bệnh nhân đủ những điều kiện khác và trước đây đã có một số lượng nhỏ CMBs (1-10) được chứng minh trên MRI, việc sử dụng IV alteplase là hợp lí (COR IIa; Level B-NR)+ |
| Ở những bệnh nhân đủ điều kiện trước đây đã có CMBs nặng (>10) được chứng minh trên MRI, điều trị IV alteplase có thể liên quan đến việc tăng nguy cơ sICH và lợi ích của việc điều trị là không rõ ràng. Điều trị có thể hợp lí nếu có tiềm năng mang lại lợi ích đáng kể. (COR IIb; Level B-NR)+ | |
| Concomitant tirofiban, epifibatide | Hiệu quả của thuốc ức chế glycoprotein IIb/IIIa IV tirofiban và epifibatide phối hợp với IV alteplase chưa được chứng minh rõ ràng (COR IIb; Level B-NR)+ |
| U nội sọ ngoài trục (extra – axial) | Alteplase IV có thể được khuyến cáo cho những bệnh nhân AIS có khối u nội sọ ngoài trục +(COR IIa; LOE C-EO) |
| Nhồi máu cơ tim cấp | Đối với bệnh nhân có AIS đồng thời với MI cấp, điều trị IV alteplase với liều thích hợp cho AIS, sau đó là nong mạch vành qua da và đặt stent nếu có chỉ định, là hợp lí +(COR IIa; LOE C-EO) |
| Nhồi máu cơ tim gần đây | Đối với bệnh nhân AIS có tiền sử MI trong 3 tháng gần đây, điều trị AIS với IV alteplase là hợp lí nếu MI gần đây không phải STEMI +(COR IIa; LOE C-LD) |
| Đối với bệnh nhân AIS có tiền sử MI trong 3 tháng gần đây, điều trị AIS với IV alteplase là hợp lí nếu MI gần đây là STEMI liên quan đến nhồi máu cơ tim thành dưới hoặc thất phải +(COR IIa; LOE C-LD) | |
| Đối với bệnh nhân AIS có tiền sử MI trong 3 tháng gần đây, điều trị AIS với IV alteplase là hợp lí nếu MI gần đây là STEMI liên quan đến nhồi máu cơ tim trái trước +(COR IIb; LOE C-LD) | |
| Viêm màng ngoài tim cấp | Đối với những bệnh nhân bị AIS lớn có khả năng gây khuyết tật nặng và bị viêm màng ngoài tim cấp điều trị alteplase có thể là hợp lí +(COR IIb; LOE C-EO); cần hội chẩn khẩn cấp với bác sĩ tim mạch. |
| Đối với những bệnh nhân bị AIS vừa phải có khả năng bị khuyết tật nhẹ và viêm màng ngoài tim cấp, điều trị alteplase IV có lợi ích ròng không rõ ràng +(COR IIb; LOE C-EO) | |
| Huyết khối nhĩ/ thất trái | Đối với những bệnh nhân bị AIS lớn có khả năng gây khuyết tật nặng và đã biết là có huyết khối tâm nhĩ/ thất trái điều trị IV alteplase có thể là hợp lí +(COR IIb; LOE C-LD) |
| Đối với những bệnh nhân bị AIS vừa phải có khả năng gây khuyết tật nhẹ và đã biết là có huyết tâm nhĩ/ thất trái điều trị IV alteplase có lợi ích ròng không rõ ràng +(COR IIb; LOE C-LD) | |
| Các bệnh tim mạch khác | Đối với những bệnh nhân bị AIS lớn có khả năng gây khuyết tật nặng và có khối u myxoma tim, điều trị IV alteplase có thể là hợp lí +(COR IIb; LOE C-LD) |
| Đối với những bệnh nhân bị AIS lớn có khả năng gây khuyết tật nặng và u nguyên bài nhú, điều trị IV alteplase có thể là hợp lí +(COR IIb; LOE C-LD) | |
| Thủ thuật đột quỵ | IV alteplase là hộ lý để điều trị các biến chứng AIS của các thủ thuật chụp mạch tim hoặc não, tùy thuộc vào các tiêu chí đủ điều kiện thông thường +(COR IIa; LOE A) |
| Bệnh ác tính hệ thống | Sự an toàn và hiệu quả của IV alteplase ở bệnh nhân có bệnh ác tính hiện tại không rõ ràng (COR IIb; LOE C-LD) bệnh nhân có bệnh lý ác tính toàn thân và kỳ vọng sống hợp lí (>6 tháng) có thể được hưởng lợi từ alteplase IV nếu các chống chỉ định khác như bất thường đông máu, phẫu thuật gần đây hoặc chảy máu toàn thân không cùng tồn tại. |
| Có thai | Alteplase IV có thể được xem xét trong thai kì khi những lợi ích dự kiến của điều trị đột quỵ vừa hoặc nặng vượt quá nguy cơ chảy máu tử cung dự đoán (COR IIb; LOE C-LD) |
| Sự an toàn và hiệu quả của IV alteplase trong giai đoạn đầu sau sinh (<14 ngày sau khi sinh) chưa được chứng minh +(COR IIb; LOE C-LD) | |
| Các bệnh lý về mắt | Sử dụng alteplase IV ở những bệnh nhân AIS có tiền sử bệnh võng mạch xuất huyết do đái tháo đường hoặc các tình trạng xuất huyết nhãn khoa khác là hợp lí để khuyến cáo, nhưng nguy cơ mất thị giác tăng lên có thể được cân nhắc với các lợi ích dự đoán của giảm khiếm khuyết thần kinh liên quan đến đột quỵ +(COR IIa; LOE B-NR) |
| Bệnh hồng cầu hình liềm | IV alteplase ở bệnh nhân AIS kèm bệnh hồng cầu hình liềm có thể có lợi (COR IIa; LOE B-NR)+ |
| Hyperdense MCA sign | Ở những bệnh nhân có dấu hiệu Hyperdense MCA, IV alteplase có thể có lợi (COR IIa; LOE B-NR)+ |
| Dùng ma túy | Các bác sĩ điều trị nên lưu ý rằng việc sử dụng ma túy có thể là một yếu tố góp phần gây ra đột quỵ. IV alteplase là hợp lí trong các trường hợp AIS liên quan đến ma túy mà không có nguyên nhân nào khác (COR IIa; LOE C-LD)+ |
| Bắt chước đột quỵ | Nguy cơ xuất huyết nội sọ có triệu chứng trong nhóm bắt chước đột quỵ là khá thấp; do đó, bắt đầu IV alteplase có thể được khuyến cáo ưu tiên hơn là trì hoãn điều trị để theo đuổi các XN chẩn đoán bổ sung (COR IIa; LOE B-NR)+ |
| Chống chỉ định (COR III: No Benefit) | Và (COR III: Harm) |
| Cửa sổ 0-3h-Đột quỵ nhẹ không gây tàn tật | Đối với những BN đủ điều kiện bị đột quỵ nhẹ không gây tàn tật (NIHSS 0-5), không khuyến cáo sử dụng IV alteplase cho những bệnh nhân có thể được điều trị trong vòng 3h kể từ khi khởi phát triệu chứng hoặc từ lần bình thường cuối cùng (COR III: No Benefit, LOE B-R)+ |
| Cửa sổ 3-4.5h-Đột quỵ nhẹ không gây tàn tật | Đối với những BN đủ điều kiện bị đột quỵ nhẹ không gây tàn tật (NIHSS 0-5), không khuyến cáo sử dụng IV alteplase cho những bệnh nhân có thể được điều trị trong vòng 3 và 4.5 giờ kể từ khi khởi phát triệu chứng hoặc từ lần bình thường cuối cùng (COR III: No Benefit, LOE C-LD)+ |
| CT | Vẫn chưa đủ bằng chứng để xác định ngưỡng nghiêm trọng hoặc mức đội của hypoattenuation gây ảnh hưởng đến đáp ứng điều trị alteplase. Tuy nhiên không nên dùng IV alteplase cho những bệnh nhân có hình ảnh não CT cho thấy các vùng hypoattenuation rõ ràng là không được khuyến cáo. Những bệnh nhân này có tiên lượng xấu mặc dù dùng IV alteplase và, hypoattenuation nặng được xác định là hypoattenuation rõ ràng đại diện cho tổn thương không hồi phục (COR III: No Benefit, LOE A) |
| Xuất huyết nội sọ | Không nên dùng alteplase IV cho bệnh nhân CT có xuất huyết nội sọ cấp tính +(COR III:Harm; LOE C-EO) |
| Nhồi máu não trong vòng 3 tháng | Sử dụng alteplase IV ở những Bệnh nhân AIS đã bị đột quỵ thiếu máu cục bộ trước đó trong vòng 3 tháng có thể có hại +(COR III:Harm; LOE B-NR) |
| Chấn thương đầu nặng trong vòng 3 tháng | Ở những bệnh nhân AIS bị chấn thương đầu nghiêm trọng gần đây (trong vòng 3 tháng), IV alteplase bị chống chỉ định +(COR III:Harm; LOE C-EO) |
| Chấn thương đầu cấp tính | Với khả năng biến chứng chảy máu do chấn thương đầu nghiêm trọng, không nên dùng IV alteplase trong nhồi máu sau chấn thương xảy ra trong giai đoạn cấp tính tại bệnh viện +(COR III:Harm; LOE C-EO) |
| Phẫu thuật tủy sống/ nội sọ trong vòng 3 tháng | Đối với bệnh nhân AIS có tiền sử phẫu thuật nội sọ/ cột sống trong vòng 3 tháng trước, IV alteplase có khả năng gây hại +(COR III:Harm; LOE C-EO) |
| Tiền sử xuất huyết nội sọ | Sử dụng alteplase IV ở những Bệnh nhân có tiền sử xuất huyết nội sọ có khả năng gây hại +(COR III:Harm; LOE C-EO) |
| Xuất huyết dưới nhện | IV alteplase chống chỉ định ở những bệnh nhân có triệu chứng và dấu hiệu phù hợp nhất với SAH +(COR III:Harm; LOE C-EO) |
| Xuất huyết tiêu hóa hoặc bệnh ác tính đường tiêu hóa trong vòng 21 ngày | Bệnh nhân có khối u ác tính đường tiêu hóa hoaặ xuất huyết tiêu hóa trong vòng 21 ngày kể từ khi xảy ra đột quỵ nên được coi là nguy cơ cao và việc sử dụng IV alteplase có thể gây hại +(COR III:Harm; LOE C-EO) |
| Bệnh lý đông cầm máu | Sự an toàn và hiệu quả của IV alteplase đối với bệnh nhân đột quỵ cấp tính với tiểu cầu <100000/mm3, INR > 1.7, aPTT>40 giây hoặc PT >15 giây là chưa được biết và không nên dùng alteplase IV +(COR III:Harm; LOE C-EO).
(Ở những bệnh nhân không có tiền sử giảm tiểu cầu, điều trị IV alteplase có thể được bắt đầu trước khi có kết quả số lượng tiểu cầu nhưng nên ngưng số lượng nếu tiểu cầu < 100000/mm3. Ở những bệnh nhân không sử dụng OCAs hoặc heparin gần đây, điều trị IV alteplase có thể được bắt đầu trước khi có kết quả xét nghiệm đông máu nhưng nên ngưng sử dụng nếu có chỉ số INR>1.7 hoặc PT tăng cao bất thường) Recommendation wording modified to match COR III stratifications |
| LMWH | Không nên dùng alteplase IV cho bệnh nhân đã dùng đủ liều điều trị LMWH trong vòng 24h trước +(COR III:Harm; LOE B-NR). Recommendation wording modified to match COR III stratifications |
| Ức chế thrombin hoặc ức chế yếu tố XA | Việc sử dụng alteplase IV ở bệnh nhân dùng thuốc ức chế trực tiếp thrombin hoặc thuốc ức chế trực tiếp yếu tốt Xa chưa được chứng minh rõ ràng nhưng có thể gây hại +(COR III: có hại; LOE C-EO). Không nên dùng alteplase IV cho bệnh nhân dùng thuốc ức chế trực tiếp thrombin hoặc thuốc ức chế trực tiếp yếu tố Xa trừ khi xét nghiệm aPTT, INR, số lượng tiểu cầu, thời gian đông máu ecarin, thời gian thrombin hoặc xét nghiệm hoạt hóa yếu tố Xa thích hợp là bình thường hoặc bệnh nhân không dùng một liều nào của các chất này trong 48 giờ (giả định là chức năng chuyển hóa thận bình thường). Alteplase có thể được xem xét khi các xét nghiệm thích hợp như aPTT, INR, thời gian đông máu ecarin, thời gian thrombin hoặc xét nghiệm hoạt hóa trức tiếp yếu tố Xa là bình thường hoặc khi bệnh nhân không dùng một liều nào của những ACs này trong >48 giờ và chức năng thận là bình thường ). Recommendation wording modified to match COR III stratifications |
| Sử dụng đồng thời Abciximab | Abciximab không nên được dùng đồng thời với IV alteplase +(COR III:Harm; LOE B-NR)+ |
| Sử dụng đồng thời IV aspirin | Không nên dùng aspirin IV trong vòng 90 phút sau khi bắt đầu IV alteplase (COR III:Harm; LOE B-NR)+ |
| Viêm nội tâm mạc nhiễm trùng | Đối với bệnh nhân AIS và các triệu chứng phù hợp với viêm nội tâm mạc nhiễm khuẩn, không nên điều trị bằng IV alteplase vì tăng nguy cơ xuất huyết nội sọ +(COR III:Harm; LOE C-LD)+. Recommendation wording modified to match COR III stratifications |
| Bóc tác quai động mạch chủ | IV alteplase trong AIS đã biết hoặc nghi ngờ có liên quan đến bóc tách quai động mạch chủ có khả năng gây hại và không nên dùng +(COR III:Harm; LOE C-EO) Recommendation wording modified to match COR III stratifications |
| Khối u nội sọ trong trục (Intra-axial) | Điều trị alteplase IV cho bệnh nhân AIS có u nội sọ trong trục có khả năng gây hại +(COR III:Harm; LOE C-EO) |
Điều trị AIS: Chỉ định của IV Alteplase
| Truyền 0,9mg/kg (liều tối đa 90mg) trong 60 phút, với bolus 10% liều ban đầu trong 1 phút |
| Nhập BN vào ICU hoặc đơn vị đột quỵ để theo dõi |
| Nếu bệnh nhân bị nhức đầu dữ dội, tăng huyết áp cấp tính, buồn nôn hoặc kiểm tra thần kinh xấu đi, hãy ngừng truyền (nếu đang sử dụng alteplase IV) và chụp CT đầu khẩn cấp |
| Đo HA và thực hiện đánh giá thần kinh sau mỗi 15 phút trong và sau khi truyền alteplase IV trong 2 giờ, sau đó mỗi 30 phút trong 6h, sau đó là mỗi giờ cho đến 24 giờ sau khi điều trị alteplase IV. |
| Tăng số lần đo HA nếu tâm thu >180mmHg hoặc nếu HA tâm trương>105 mmHg ; quản lý thuốc huyết áp để duy trì HA từ mức này trở xuống |
| Trì hoãn đặt sonde dạ dày – mũi, sonde bàng quang trong hoặc cathters áp lực trong động mạch nếu bệnh nhân có thể được kiểm soát an toàn mà không cần đến chúng. |
| Chụp CT hoặc MRI theo dõi lúc 24 giờ sau khi dùng alteplase IV và trước khi bắt đầu thuốc chống đông hoặc kháng tiểu cầu. |
Xử trí chảy máu nội sọ xảy ra trong vòng 24 giờ sau khi dùng IV Alteplase để điều trị AIS
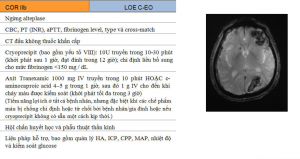
Xử trí Orolingual Angioedema liên quan đến IV Alteplase
| COR IIb | LOE C-EO |
| Duy trì đường thở | |
| Đặt nội khí quản có thể không cần thiết nếu phù được giới hạn ở lưỡi và môi nước | |
| Phù liên quan đến thanh quản, vòm miệng, sàn miệng hoặc hầu họng với tiến triển nhanh chóng (trong vòng 30 phút) có nguy cơ cao phải đặt nội khí quản | |
| Đặt nội khí quản tỉnh ống mềm là tối ưu. Đặt nội khí quản qua mũi – khí quản có thể được yêu cầu nhưng có nguy cơ bị chảy máu cam sau IV alteplase. Khai khí quản hiếm khi cần thiết và cũng có vấn đề sau IV alteplase | |
| Ngừng truyền IV alteplase và hoãn thuốc ức chế men chuyển | |
| Dùng IV methylprednisolone 125mg | |
| Dùng IV diphenhydramine 50mg | |
| Dùng ranitidine 50mg IV hoặc famotidinine 20mg IV | |
| Nếu phù mạch gia tăng, dùng epinephrine (0.1%) 0.3ml tiêm dưới da hoặc phun khí dung 0.5ml | |
| Icatibant, một chất đối kháng thụ thể bradykinin B2 chọn lọc, 3ml (30mg) tiêm dưới da ở vùng bụng, tiêm thêm 30mg có thể được chỉ định trong khoảng thời gian 6 giờ, không vượt quá tổng cộng 3 lần tiêm trong 24 giờ, và thuốc ức chế C1 esterase có nguồn gốc từ huyết tương (20 IU/kg) đã được sử dụng thành công trong phù mạch di chuyền và phù mạch do thuốc ức chế men chuyền | |
| Điều trị hỗ trợ | |
3.6 Thuốc IV Fibrinolytics và Sonothrombolysis khác
| Recommendations | COR | LOE |
| 1. Có thể hợp lý khi chọn tenecteplase (bolus IV 0,25-mg/kg liều duy nhất, tối đa 25 mg) so với alteplase IV ở bệnh nhân không có chống chỉ định fibrinolysis IV cũng đủ điều kiện để lấy huyết khối cơ học. | IIb | B-R |
| 2. Tenecteplase dùng dưới dạng bolus IV 0,4 mg/kg liều duy nhất chưa được chứng minh là vượt trội hoặc không thua kém alteplase nhưng có thể được coi là một thay thế cho alteplase ở bệnh nhân suy thoái thần kinh nhẹ và không có tắc nghẽn nội sọ lớn. | IIb | B-R |
| 3. Không nên dùng thuốc defibrinogenating IV hoặc thuốc tiêu sợi huyết IV khác với alteplase và tenecteplase | III: No Benefit | B-R |
| 4. Không nên sử dụng sonothrombolysis như liệu pháp bổ trợ với tiêu sợi huyết IV. | III: No Benefit | A |
3.7 Lấy huyết khối cơ học
3.7.1 Đồng thời với IV Alteplase
| Recommendations | COR | LOE |
| 1. Bệnh nhân đủ điều kiện sử dụng alteplase IV nên được sử dụng alteplase IV ngay cả khi lấy huyết khối cơ học đang được xem xét. | I | A |
| 2. Ở những bệnh nhân đang được xem xét lấy huyết khối cơ học, không nên quan sát sau khi dùng IV alteplase để đánh giá đáp ứng lâm sàng. | III: Harm | B-R |
3.7.2 0-6 giờ kể từ lúc khởi phát
| Recommendations | COR | LOE |
| 1. Bệnh nhân nên được lấy huyết khối cơ học với stent retriever nếu họ đáp ứng tất cả các tiêu chí sau: (1) điểm mRS trước đột quỵ từ 0 đến 1; (2) tắc nghẽn động mạch cảnh trong hoặc MCA đoạn 1 (M1); (3) tuổi ≥ 18 tuổi; (4) Điểm NIHSS ≥ 6; (5) ASPECTS ≥ 6; và (6) điều trị có thể được bắt đầu trong vòng 6 giờ kể từ khi khởi phát triệu chứng. | I | A |
| 2. Hút huyết khối trực tiếp như lấy huyết khối cơ học first-pass được khuyến cáo là không thua kém so với phương pháp stent retriever cho bệnh nhân đáp ứng tất cả các tiêu chí sau: (1) điểm mRS trước đột quỵ từ 0 đến 1; (2) tắc nghẽn động mạch cảnh trong hoặc MCA đoạn 1 (M1); (3) tuổi ≥ 18 tuổi; (4) Điểm NIHSS ≥ 6; (5) ASPECTS ≥ 6; và (6) điều trị có thể được bắt đầu trong vòng 6 giờ kể từ khi khởi phát triệu chứng. | IIb | B-R |
| 3. Mặc dù lợi ích là không chắc chắn, việc sử dụng lấy huyết khối bằng stent retrievers có thể hợp lý cho bệnh nhân AIS được chọn lọc cẩn thận trong đó điều trị có thể được bắt đầu trong vòng 6 giờ kể từ khi khởi phát triệu chứng và bị tắc nghẽn đoạn M2 hoặc M3 của MCA. | IIb | B-R |
| 4. Mặc dù lợi ích là không chắc chắn, việc lấy huyết khối bằng stent retrievers có thể hợp lý đối với bệnh nhân AIS trong đó điều trị có thể được bắt đầu trong vòng 6 giờ kể từ khi khởi phát triệu chứng và có điểm mRS trước đột quỵ > 1, ASPECTS < 6, hoặc điểm NIHSS < 6 và tắc nghẽn động mạch cảnh trong (ICA) hoặc đoạn gốc MCA (M1). | IIB | C-LD |
3.7.3 6-24 giờ kể từ khi khởi phát
| Recommendations | COR | LOE |
| 1. Ở những BN AIS chọn lọc khởi phát trong vòng 6 đến 16 giờ kể từ lần bình thường cuối cùng có LVO trong tuần hoàn trước và đáp ứng đủ các tiêu chí DAWN hoặc DEFUSE 3 khác, nên lấy huyết khối cơ học. | I | A |
| 2. Ở những bệnh nhân AIS chọn lọc khởi phát trong vòng 16 đến 24 giờ kể từ lần bình thường cuối cùng có LVO trong tuần hoàn trước và đáp ứng đủ các tiêu chí DAWN khác, lấy huyết khối cơ học là hợp lý. | IIa | B-R |
3.7.4 Kỹ thuật
| Recommendations | COR | LOE |
| 1. Use of stent retrievers is indicated in preference to the Mechanical Embolus Removal in Cerebral Ischemia (MERCI) device | I | A |
| 2. The technical goal of the thrombectomy procedure should be reperfusion to a modified Thrombolysis in Cerebral Infarction (mTICI) 2b/3 angiographic result to maximize the probability of a good functional clinical outcome. | I | A |
| 3. To ensure benefit, reperfusion to mTICI grade 2b/3 should be achieved as early as possible within the therapeutic window. | I | A |
| 4. In the 6-24 hour thombectomy window evaluation and treatment should proceed as rapidly as possible to ensure access to treatment for the greatest proportion of patients | I | B-R |
| 5. Direct aspiration thrombectomy as first pass mechanical thrombectomy is recommended as non-inferior to stent retriever for patients who meet all the following criteria: (1) prestroke mRS score of 0 to 1; (2) causative occlusion of the internal carotid artery or M1; (3) age ≥18 years; (4) NIHSS score of ≥6; (5) ASPECTS of ≥6; and (6) treatment initiation (groin puncture) within 6 hours of symptom onset. | I | B-R |
| 6. It is reasonable to select an anesthetic technique during EVT for AIS on the basis of individualized assessment of patient risk factors, technical performance of the procedure, and other clinical characteristics. | IIa | B-R |
| 7. The use of a proximal balloon guide catheter or a large-bore distal-access catheter, rather than a cervical guide catheter alone, in conjunction with stent retrievers may be beneficial | IIa | C-LD |
| 8. Treatment of tandem occlusions (both extracranial and intracranial occlusions) when performing mechanical thrombectomy may be reasonable. | IIb | B-R |
| 9. The safety and efficacy of IV glycoprotein IIb/IIIa inhibitors administered during endovascular stroke treatment are uncertain | IIb | C-LD |
| 10. Use of salvage technical adjuncts including intra-arterial fibrinolysis may be reasonable to achieve mTICI grade 2b/3 angiographic results. | IIb | C-LD |
3.7.5 Quản lý huyết áp
| Recommendations | COR | LOE |
| 1. Ở những BN được lấy huyết khối cơ học, việc duy trì HA ≤ 180/105 mmHg trong suốt 24 giờ sau khi làm thủ thuật là hợp lý. | IIa | B-NR |
| 2. Ở những BN được lấy huyết khối cơ học với tái tưới máu thành công, có thể hợp lý khi duy trì HA < 180/105 mmHg. | IIb | B-NR |
3.8 Các liệu pháp nội mạch khác
| Recommendations | COR | LOE |
| 1. Lấy huyết khối bằng phương pháp bằng stent retrievers được khuyến cáo so với tiêu sợi huyết trong động mạch như là liệu pháp đầu tay. | I | C-EO |
| 2. Tiêu sợi huyết trong động mạch được bắt đầu trong vòng 6 giờ kể từ khi khởi phát đột quỵ có thể được xem xét ở những BN được chọn lọc cẩn thận mà có chống chỉ định sử dụng alteplase IV, nhưng hậu quả chưa rõ. | IIb | C-EO |
3.9 Điều trị kháng tiểu cầu
| Recommendations | COR | LOE |
| 1. Nên dùng aspirin ở bệnh nhân bị AIS trong vòng 24 đến 48 giờ sau khi khởi phát. Đối với những người được điều trị alteplase IV, việc sử dụng aspirin thường bị trì hoãn cho đến 24 giờ sau đó nhưng có thể được xem xét khi có kèm các bệnh đồng mắc mà việc điều trị như vậy được chỉ định khi không dùng IV alteplase được biết là mang lại lợi ích đáng kể hoặc không điều trị như vậy sẽ gây ra nguy cơ đáng kể. | I | A |
| 2. Ở những BN bị đột quỵ thiếu máu cục bộ nhỏ không do tim (điểm NIHSS ≤ 3) không dùng IV alteplase, việc điều trị bằng liệu pháp kháng tiểu cầu kép (aspirin và clopidogrel) bắt đầu trong vòng 24 giờ sau khi khởi phát triệu chứng và tiếp tục trong 21 ngày là có hiệu quả trong việc giảm đột quỵ tái phát trong khoảng thời gian lên đến 90 ngày kể từ lúc khởi phát triệu chứng | I | A |
| 3. Hiệu quả của thuốc ức chế glycoprotein IIb/IIIa IV tirofiban và eptifibatide trong điều trị AIS chưa được chứng minh rõ ràng. | IIb | B-R |
| 4. Ticagrelor không được khuyến cáo hơn aspirin trong điều trị bệnh nhân bị đột quỵ cấp nhẹ (minor acute stroke). | III: No Benefit | B-R |
| 5. Việc sử dụng thuốc ức chế glycoprotein IIb / IIIa IV abciximab cho AIS có khả năng gây hại và không nên được thực hiện. | III: Harm | B-R |
| 6. Aspirin không được khuyến cáo như một điều trị thay thế ở những BN đủ điều kiện điều trị IV alteplase hoặc lấy huyết khối cơ học bị AIS. | III: Harm | B-R |
3.10 Kháng đông
| Recommendations | COR | LOE |
| 1. Tính hữu ích của chống đông khẩn cấp ở những bệnh nhân bị hẹp nghiêm trọng của động mạch cảnh cùng bên trong đột quỵ thiếu máu cục bộ chưa được chứng minh rõ ràng. | IIb | B-NR |
| 2. Sự an toàn và hữu ích của thuốc chống đông ngắn hạn đối với huyết khối mạch máu ngoài sọ không gây tắc nghẽn trong bối cảnh AIS chưa được chứng minh rõ ràng | IIb | C-LD |
| 3. Hiện tại, tính hữu ích của argatroban, dabigatran hoặc các chất ức chế thrombin khác trong điều trị bệnh nhân AIS chưa được chứng minh rõ ràng. | IIb | B-R |
| 4. Sự an toàn và hữu ích của thuốc ức chế yếu tố Xa đường uống trong điều trị AIS chưa được chứng minh rõ ràng | IIb | C-LD |
| 5. Chống đông khẩn cấp, với mục tiêu ngăn ngừa đột quỵ sớm tái phát, tạm dừng tình trạng suy thoái thần kinh hoặc cải thiện kết cục sau AIS, không được khuyến cáo để điều trị cho bệnh nhân bị AIS | III: No Benefit | A |
3.11 Mở rộng thể tích/hòa loãng máu, thuốc giãn mạch và mở rộng huyết động
| Recommendations | COR | LOE |
| 1. Không nên hòa loãng máu bằng cách mở rộng thể tích để điều trị cho bệnh nhân AIS | III: No Benefit | A |
| 2. Việc sử dụng albumin liều cao không được khuyến cáo trong điều trị bệnh nhân AIS | III: No Benefit | A |
| 3. Việc sử dụng các thuốc giãn mạch, như pentoxifylline, không được khuyến cáo để điều trị cho bệnh nhân mắc AIS. | III: No Benefit | A |
| 4. Thiết bị tăng lưu lượng máu não cơ học để điều trị bệnh nhân bị AIS là không hữu ích |
III: No Benefit | B-R |
3.12 Các thuốc bảo vệ thần kinh
| Recommendations | COR | LOE |
| 1. Hiện tại, các phương pháp điều trị thuốc hoặc không thuốc với các tác động bảo vệ thần kinh giả định không được khuyến cáo. | III: No Benefit | A |
3.13 Phẫu thuật cắt bỏ nội mạch động mạch cảnh và đặt stent mà không có cục máu đông nội sọ
| Recommendations | COR | LOE |
| 1. Tính hữu ích của phẫu thuật cắt bỏ nội mạc động mạch cảnh (CEA)/tạo hình mạch cảnh khẩn cấp và đặt stent khi các chỉ số lâm sàng hoặc hình ảnh não cho thấy một lõi nhồi máu nhỏ với vùng có nguy cơ lớn (ví dụ như vùng tranh tối tranh sáng), bị tổn thương do dòng chảy không phù hợp do hẹp hoặc tắc mạch cảnh nguy kịch, hoặc trong trường hợp khiếm khuyết thần kinh cấp tính sau CEA, trong đó nghi ngờ huyết khối cấp tính của vị trí phẫu thuật, hiện chưa được chứng minh rõ ràng. | IIb | B-NR |
| 2. Ở những bệnh nhân có tình trạng thần kinh không ổn định (ví dụ, đột quỵ tiến triển), hiệu quả của nong mạch cảnh hoặc CEA khẩn cấp chưa được chứng minh rõ ràng. | IIb | B-NR |
3.14 Khác
| Recommendations | COR | LOE |
| 1. Liệu pháp laser cận hồng ngoại xuyên sọ không được khuyến cáo trong điều trị AIS. | III: No Benefit | B-R |
Phần 4: Điều trị AIS nội viện:
Chăm sóc hỗ trợ
4.1 Đơn vị đột quỵ.
4.2 Tư thế đầu.
4.3 Hỗ trợ Oxy.
4.4 Huyết áp
4.5 Nhiệt độ.
4.6 Glucose.
4.7 Nuốt khó
4.8 Dinh dưỡng
4.9 Dự phòng huyết khối tĩnh mạch sâu
4.10 Sàng lọc trầm cảm
4.11 Khác
4.12 Phục hồi chức năng
Đơn vị đột quỵ
• Nhiều nghiên cứu đã chứng minh rằng Đơn vị Đột quỵ làm giảm tỷ lệ tàn tật và tử vong sau đột quỵ
• Bộ y lệnh đột quỵ được tiêu chuẩn hóa giúp đảm bảo thực hiện tốt nhất
• Các đội ngũ đa chuyên ngành và chăm sóc phối hợp
• Cải tiến chất lượng liên tục
4.1 Đơn vị đột quỵ
| Recommendations | COR | LOE |
| 1. Nên sử dụng dịch vụ chăm sóc đột quỵ chuyên biệt toàn diện (đơn vị đột quỵ) kết hợp phục hồi chức năng. | I | A |
| 2. Nên sử dụng các bộ y lệnh chăm sóc đột quỵ được chuẩn hóa để cải thiện quản lý chung. | I | B-NR |
4.2 Tư thế đầu
| Recommendations | COR | LOE |
| 1. Lợi ích của tư thế nằm đầu bằng sớm sau khi nhập viện vì đột quỵ là không chắc chắn. | IIb | B-R |
Hỗ trợ oxy:
– Guidelines không thay đổi từ 2013
– Duy trì độ bão hòa O 2 Hỗ trợ oxy > 94%; Hỗ trợ O không được khuyến cáo ở những BN không hạ oxy máu
– Nghiên cứu RCT ngẫu nhiên trên 8003 trong vòng 24 giờ
– O2 2L/phút (độ bão hòa oxy > 93%) hoặc 3L/phút (độ bão hòa oxy ≤ 93%)
– Thời gian: liên tục trong 72 giờ hoặc về đêm trong 3 đêm
– Không có lợi ích về kết cục chức năng sau 90 ngày
4.3 Hỗ trợ Oxy
| Recommendations | COR | LOE |
| 1. Hỗ trợ đường thở và hỗ trợ thông khí được khuyến cáo để điều trị cho những bệnh nhân đột quỵ cấp bị suy giảm nhận thức hoặc rối loạn chức năng hành não gây tổn hại đường thở. | I | C-EO |
| 2. Cần bổ sung oxy để duy trì độ bão hòa oxy > 94%. | I | C-LD |
| 3. Bổ sung oxy không được khuyến cáo ở những bệnh nhân đột quỵ không có giảm oxy máu. | III: No Benefit | B-R |
Huyết áp:
– Chiến lược HA tối ưu cho BN đột quỵ vẫn chưa rõ ràng và phụ thuộc vào bối cảnh lâm sàng
+ Một số có thể có bệnh đi kèm đồng thời cần hạ HA khẩn (ví dụ: bóc tách động mạch chủ, suy tim cấp, v.v.)
+ Hạ HA quá mức có thể làm nặng thêm tình trạng thiếu máu não + Hạ huyết áp cấp xuống 15% có lẽ là an toàn
+ HA ban đầu < 220/120 mm Hg: bắt đầu lại thuốc tăng huyết áp là an toàn nhưng không liên quan đến cải thiện kết cục
+ HA ban đầu > 220/120 mm Hg: có thể hợp lý để giảm 15% trong 24 giờ đầu
+ Bệnh nhân ổn định về thần kinh: có thể an toàn để khởi động lại thuốc tăng huyết áp nếu HA > 140/90 mm Hg
+ Cần điều chỉnh tình trạng tụt huyết áp và hạ kali máu.
4.4 Huyết áp
| Recommendations | COR | LOE |
| 1. Hạ huyết áp và giảm thể tích tuần hoàn nên được điều chỉnh để duy trì mức tưới máu hệ thống cần thiết để hỗ trợ chức năng cơ quan. | I | C-EO |
| 2. Ở những bệnh nhân AIS, điều trị sớm tăng huyết áp được chỉ định khi có các bệnh đồng mắc (ví dụ biến cố mạch vành cấp đồng thời, suy tim cấp, bóc tách động mạch chủ, sICH sau dùng tiêu sợi huyết, hoặc tiền sản giật/sản giật). | I | C-EO |
| 3. Ở những BN có HA ≥ 220/120 mmHg không được điều trị alteplase IV hoặc lấy huyết khối cơ học và không có bệnh đồng mắc cần điều trị hạ huyết áp khẩn cấp, thì lợi ích của việc bắt đầu hoặc bắt đầu lại điều trị hạ huyết áp trong vòng 48 đến 72 giờ đầu là không rõ ràng. Có lẽ là hợp lý khi giảm 15% HA trong 24 giờ đầu sau khi khởi phát đột quỵ. | IIb | C-EO |
| 4. Ở những BN có HA < 220/120 mmHg không được điều trị alteplase IV hoặc lấy huyết khối cơ học và không có bệnh đồng mắc cần điều trị hạ huyết áp khẩn cấp, thì lợi ích của việc bắt đầu hoặc bắt đầu lại điều trị hạ huyết áp trong vòng 48 đến 72 giờ đầu sau AIS là không hiệu quả để ngắn ngừa tử vong hay mất khả năng độc lập. | III: No Benefit | A |
Nhiệt độ:
– Xác định nguyên nhân khiến nhiệt độ >38ºC và điều trị chúng
– Dữ liệu mới từ nghiên cứu hồi cứu đoán hệ trên 9366 BN:
– Nhiệt độ trong 24h đầu <37 0 C và > 39 0 C có liên quan đến tăng tỷ lệ tử vong tại bệnh viện
– Lợi ích của liệu pháp hạ thân nhiệt trên BN AIS chưa được chứng minh
– Liệu pháp hạ thân nhiệt chỉ nên được thực hiện trong các thử nghiệm lâm sàng
4.5 Nhiệt độ
| Recommendations | COR | LOE |
| 1. Nguồn của tăng thân nhiệt (nhiệt độ > 38°C) nên được xác định và điều trị. Thuốc hạ sốt nên được dùng để hạ nhiệt độ ở bệnh nhân đột quỵ có tăng thân nhiệt. | I | C-LD |
| 2. Ở những bệnh nhân AIS, lợi ích của việc liệu pháp hạ thân nhiệt là không rõ ràng. | IIb | B-R |
Glucose:
Tăng Glucose máu
• Thường gặp ở bệnh nhân đột quỵ (> 40% BN có đường huyết lúc nhập viện tăng cao, thường gặp nhất ở bệnh nhân tiểu đường)
- Tăng đường huyết kéo dài liên quan đến kết cục xấu hơn
• Nguy cơ chính của việc điều chỉnh: hạ đường huyết
• Hạ glucose máu (<60mg/dL)
• Triệu chứng: rối loạn chức năng tự chủ và não
• Điều chỉnh với bơm dextrose tĩnh mạch
4.6 Glucose
| Recommendations | COR | LOE |
| 1. Hạ đường huyết (đường huyết < 60 mg/dL) nên được điều trị ở những bệnh nhân AIS. | I | C-LD |
| 2. Bằng chứng chỉ ra rằng tăng đường huyết tại viện kéo dài suốt 24 giờ đầu sau khi bị AIS có kết cục xấu hơn so với đường huyết bình thường, và do đó, điều hợp lý là điều trị tăng đường huyết để đạt được mức đường huyết trong khoảng 140 đến 180 mg/dL và theo sát theo dõi để ngăn ngừa hạ đường huyết. | IIa | C-LD |
Nuốt khó:
Sàng lọc nuốt khó
– Nuốt khó sau đột quỵ
– Rất phổ biến
– Yếu tố nguy cơ cho viêm phổi hít
– Liên quan đến kết cục tồi tệ hơn
– Sàng lọc Nuốt khó
– Thiếu dữ liệu cho thấy sàng lọc làm giảm tử vong hoặc sự phụ thuộc, nhưng điều đó không có nghĩa là việc sàng lọc không có hiệu quả
– Nhìn chung, sàng lọc sớm là hợp lý
– Những người sàng lọc thất bại
– Tthường lớn tuổi
– Nhiều bệnh đồng mắc hơn
– Đến tử một cơ sở nào đó (ví dụ viện dưỡng lão)
– Vào viện với yếu cơ và nói khó
– Mức độ ý thức thấp hơn
– Tình trạng đột quỵ nặng hơn
4.7 Nuốt khó
| Recommendations | COR | LOE |
| 1. Sàng lọc nuốt khó trước khi bệnh nhân bắt đầu ăn uống hoặc uống thuốc là hiệu quả để xác định những bệnh nhân có nguy cơ hít sặc gia tăng. | I | C-LD |
| 2. Nội soi đánh giá là hợp lý đối với những bệnh nhân nghi ngờ bị hít sặc để xác minh sự hiện diện/vắng mặt của hít sặc và xác định những nguyên nhân sinh lý của chứng nuốt khó để hướng dẫn kế hoạch điều trị. | IIa | B-NR |
| 3. Việc sàng lọc chứng nuốt khó được thực hiện bởi chuyên gia bệnh lý học ngôn ngữ – lời nói hoặc bác sĩ đã được đào tạo là hợp lý. | IIa | C-LD |
| 4. Không có công cụ tốt để lựa chọn cho việc đánh giá nuốt bằng test cảm giác, nhưng sự lựa chọn có thể dựa trên tính khả dụng của công cụ hoặc các cân nhắc khác (ví dụ, nội soi sợi quang (fiberoptic endoscopic) đánh giá nuốt, videofluoroscopy, nội soi sợi quang đánh giá kèm test cảm giác). | IIb | C-LD |
| 5. Thực hiện các quy trình vệ sinh răng miệng để giảm nguy cơ viêm phổi sau đột quỵ có thể là hợp lý. | IIb | B-NR |
Dinh dưỡng:
– Bệnh nhân đột quỵ nên được bắt đầu bằng chế độ ăn uống trong vòng 7 ngày
+ Nghiên cứu FOOD RCTs
+ Chế độ ăn uống bổ sung: giảm nguy cơ tử vong tuyệt đối: 0,7%
+ Tổng quan Cochrane review (33 RCTs)
+ Các dữ liệu có sẵn cho thấy PEG và NG tương tự nhau về trường hợp tử vong, tử vong và sự phụ thuộc nhưng PEG có liên quan đến thất bại điều trị ít hơn, chảy máu tiêu hóa ít hơn và cung cấp thực phẩm cao hơn
– Vệ sinh răng miệng có thể làm giảm nguy cơ viêm phổi
+ Sàng lọc tiêu chuẩn và chế độ ăn uống cùng với vệ sinh răng miệng tiêu chuẩn có thể làm giảm viêm phổi
4.8 Dinh dưỡng
| Recommendations | COR | LOE |
| 1. Chế độ ăn uống nên được bắt đầu trong vòng 7 ngày sau khi nhập viện vì AIS. | I | B-R |
| 2. Đối với những bệnh nhân mắc chứng nuốt khó, ban đầu nên sử dụng sonde dạ dày-mũi để cho ăn trong giai đoạn đầu của đột quỵ (bắt đầu trong vòng 7 ngày đầu tiên) và đặt ống thông dạ dày qua da ở những bệnh nhân không dự đoán được mất năng lực nuốt an toàn lâu hơn ( > 2-3 tuần). | IIa | C-EO |
| 3. Bổ sung dinh dưỡng là hợp lý để xem xét cho bệnh nhân suy dinh dưỡng hoặc có nguy cơ suy dinh dưỡng. | IIa | B-R |
Dự phòng huyết khối tĩnh mạch sâu (DVT)
• Dự phòng DVT
– Áp lực hơi (pneumatic compression) hiệu quả hơn chăm sóc thông thường
+ PKết cục chính của DVT: 9.6% vs 14%
– Lợi ích của heparin dự phòng (UFH hoặc LMWH) chưa được chứng minh
+ Giảm PE và DVT nhưng tăng ICH và chảy máu ngoại sọ
– LMWH vs UFH
+ LMWH mỗi ngày một lần nhưng đắt hơn và liên quan đến tăng chảy máu ở những bệnh nhân cao tuổi có bệnh thận
– Không nên sử dụng tất áp lực đàn hồi (elastic compression stockings)
4.9 Dự phòng huyết khối TM sâu
| Recommendations | COR | LOE |
| 1. Ở những BN đột quỵ bất động mà không có chống chỉ định, sử dụng máy bơm hơi áp lực ngắt quãng (IPC) ngoài chăm sóc thông thường (aspirin và bù nước) được khuyến cáo hơn chăm sóc thông thường để giảm nguy cơ DVT. | I | B-R |
| 2. Lợi ích của heparin tiêm dưới da liều dự phòng (heparin không phân đoạn [UFH] hoặc LMWH) ở bệnh nhân AIS không được thiết lập tốt. | IIb | A |
| 3. Khi sử dụng thuốc chống đông dự phòng, lợi ích của LMWH liều dự phòng so với UFH liều dự phòng là không rõ ràng. | IIb | B-R |
| 4. Trong đột quỵ thiếu máu cục bộ, không nên sử dụng tất áp lực đàn hồi. | III: Harm | B-R |
Sàng lọc trầm cảm
- Sàng lọc trầm cảm
– Trầm cảm sau đột quỵ là phổ biến
– Công cụ sàng lọc được khuyến cáo
– Công cụ sàng lọc và thời gian sàng lọc tối ưu vẫn chưa rõ ràng
– Những BN bị trầm cảm sau đột quỵ nên được điều trị với thuốc chống trầm cảm nếu không có chống chỉ định và theo dõi đáp ứng.
4.10 Sàng lọc trầm cảm
| Recommendations | COR | LOE |
| 1. Sử dụng công cụ sàng lọc trầm cảm được khuyến cáo để sàng lọc thường quy cho trầm cảm sau đột quỵ. | I | B-NR |
| 2. Bệnh nhân được chẩn đoán mắc trầm cảm sau chấn thương nên được điều trị bằng thuốc chống trầm cảm trong trường hợp không có chống chỉ định và theo dõi chặt chẽ để xác minh hiệu quả. | I | B-R |
Khác
• Hợp lý để hướng bệnh nhân và gia đình thích hợp đến các cơ sở chăm sóc giảm nhẹ, khi thích hợp
• Tránh dùng kháng sinh dự phòng
• Tránh đặt sonde bang quang thường quy
• Thực hiện đánh giá da đều đặn
• Thực hiện vệ sinh da tốt cho đến khi vận động trở lại được
4.11 Khác
| Recommendations | COR | LOE |
| 1. Trong quá trình nhập viện và phục hồi chức năng cho bệnh nhân nội trú, nên đánh giá da thường xuyên với các thang điểm nguy cơ khách quan như thang điểm Braden. | I | C-LD |
| 2. Nên giảm thiểu hoặc loại bỏ chà xát da, giảm thiểu áp lực da, cung cấp các hỗ trợ bề mặt phù hợp, tránh độ ẩm quá mức và duy trì dinh dưỡng và hydrat hóa đầy đủ để ngăn ngừa tổn thương da. Thường xuyên quay người, vệ sinh da tốt, và sử dụng nệm chuyên dụng, đệm xe lăn và chỗ ngồi được khuyến khích cho đến khi di chuyển trở lại. | I | C-LD |
| 3. Điều hợp lý là bệnh nhân và gia đình bị đột quỵ được chuyển đến các nơi chăm sóc giảm nhẹ khi thích hợp. | IIa | C-EO |
| 4. Sử dụng kháng sinh dự phòng thường quy chưa được chứng minh là có lợi. | III: No Benefit | A |
| 5. Không nên đặt ống thông tiểu bàng quang thường quy vì liên quan đến nguy cơ nhiễm trùng đường tiết niệu do ống thông. | III: Harm | C-LD |
Phục hồi chức năng
– Đánh giá:
+ Bệnh nhân bị đột quỵ cần đánh giá đa phương diện chính thức trước khi xuất viện
+ Những bệnh nhân vẫn còn khiếm khuyết nên được đánh giá bởi bác sĩ lâm sàng có chuyên môn về phục hồi chức năng
– Thời gian và cường độ:
+ Không nên tập luyện cường độ cao và quá sớm (trong vongf 24h)
+ Nghiên cứu AVERT RCT (46% vs 50%) so sành với chăm sóc thông thường Giảm khả năng của kết cục thuận lợi
+ Cường độ tương xứng với lợi ích và khả năng dung nạp
+ Hiệu quả của fluoxetine / SSRI khác không rõ ràng
4.12 Phục hồi chức năng
| Recommendations | COR | LOE |
| 1. Khuyến cáo phục hồi chức năng sớm cho BN đột quỵ nhập viện ở một nơi mà việc chăm sóc đột quỵ là có tổ chức, chuyên nghiệp. | I | A |
| 2. Những người sống sót sau đột quỵ được phục hồi chức năng ở cường độ tương xứng với lợi ích và khả năng chịu đựng được dự đoán. | I | B-NR |
| 3. Tất cả những người bị đột quỵ nên được đánh giá chính thức về các hoạt động sống và công cụ sinh hoạt hàng ngày của họ, khả năng giao tiếp và di chuyển trước khi xuất viện, và kết quả được đưa vào quá trình lập kế hoạch chăm sóc và xuất viện. | I | B-NR |
| 4. Một đánh giá chức năng bởi bác sĩ lâm sàng có chuyên môn về phục hồi chức năng được khuyến cáo cho bệnh nhân bị đột quỵ cấp với những khiếm khuyết chức năng còn tồn tại. | I | C-LD |
| 5. Hiệu quả của fluoxetine hoặc các thuốc ức chế tái hấp thu serotonin (SSRI) chọn lọc khác để tăng cường phục hồi vận động không được xác minh tốt. | IIb | C-LD |
| 6. Không nên vận động quá sớm, quá nhiều/mạnh trong vòng 24 giờ kể từ khi đột quỵ vì nó có thể làm giảm tỷ lệ kết quả thuận lợi sau 3 tháng. | III: Harm | B-R |
Phần 5: Điều trị AIS nội viện: Điều trị các biến chứng cấp
5.1 Phù não
5.2 Co giật
5.1 Phù não
5.1.1 Những khuyến cáo chung
| Recommendations | COR | LOE |
| 1. BN bị nhồi máu não và tiểu não lớn có nguy cơ cao bị phù não và thoát vị não. Thảo luận về các lựa chọn chăm sóc và những kết cục có thể nên thực hiện nhanh chóng với BN (nếu có thể) và gia đình hoặc người thân. Các bác sĩ và người chăm sóc nên xác định và bao gồm các ưu tiên tập trung vào BN trong việc ra quyết định chung, đặc biệt là trong quá trình xác định tiên lượng và khi xem xét các can thiệp hoặc hạn chế trong chăm sóc điều trị. | I | C-EO |
| 2. Các biện pháp để giảm nguy cơ phù và theo dõi chặt chẽ các dấu hiệu thần kinh xấu đi trong những ngày đầu tiên sau đột quỵ được khuyến cáo. Chuyển bệnh nhân sớm có nguy cơ bị phù não ác tính đến một cơ sở có chuyên môn phẫu thuật thần kinh thích hợp nên được xem xét. | I | C-EO |
5.1.2 Điều trị
| Recommendations | COR | LOE |
| 1. Sử dụng liệu pháp thẩm thấu cho bệnh nhân lâm sàng tồi tệ hơn do phù não liên quan đến nhồi máu não là hợp lý. | IIa | C-LD |
| 2. Tăng thông khí vừa phải thời gian ngắn (mục tiêu Pco2: 30-34 mmHg) là một điều trị hợp lý cho những BN bị suy thoái thần kinh cấp tính nghiêm trọng từ phù não là cầu nối cho điều trị dứt điểm. | IIa | C-LD |
| 3. Hạ thân nhiệt hoặc barbiturat trong bối cảnh thiếu máu não hoặc phù não không được khuyến cáo. | III: No Benefit | B-R |
| 4. Do thiếu bằng chứng về hiệu quả và khả năng làm tăng nguy cơ biến chứng nhiễm trùng, không nên dùng corticosteroid (với liều thông thường hoặc liều cao) để điều trị phù não do biến chứng của đột quỵ thiếu máu cục bộ | III: Harm | A |
5.1.3 Phẫu thuật – nhồi máu trên lều
| Recommendations | COR | LOE |
| 1. Mặc dù yếu tố kích hoạt tối ưu cho phẫu thuật cắt bỏ sọ giảm áp chưa được biết, nhưng có thể hợp lý khi sử dụng sự giảm mức độ ý thức do phù não làm tiêu chí lựa chọn. | IIa | A |
| 2. Ở những bệnh nhân ≤ 60 tuổi bị suy thoái thần kinh trong vòng 48 giờ kể từ khi phù não liên quan đến nhồi máu MCA một bên mặc dù điều trị nội khoa, phẫu thuật cắt bỏ sọ với mở rộng màng cứng là hợp lý. | IIa | A |
| 3. Ở những BN > 60 tuổi bị suy thoái thần kinh trong vòng 48 giờ kể từ khi phù não liên quan đến nhồi máu MCA một bên mặc dù điều trị nội khoa, phẫu thuật cắt bỏ sọ với mở rộng màng cứng có thể được xem xét. | IIb | B-R |
5.1.4 Phẫu thuật – nhồi máu tiểu não
| Recommendations | COR | LOE |
| 1. Mở thông não thất được khuyến cáo trong điều trị não úng thủy tắc nghẽn sau nhồi máu tiểu não. Đồng thời có thể cần/không cần thiết phải phẫu thuật cắt bỏ sọ dựa trên các yếu tố như kích thước nhồi máu, tình trạng thần kinh, mức độ chèn ép thân não và hiệu quả của điều trị. | I | C-LD |
| 2. Phẫu thuật mở sọ dưới chẩm giảm áp lực với mở rộng màng cứng nên được thực hiện ở những bệnh nhân bị nhồi máu tiểu não gây suy thoái thần kinh do chèn ép thân não mặc dù đã điều trị nội khoa tối đa. Khi cho là an toàn và được chỉ định, não úng thủy tắc nghẽn nên được điều trị đồng thời với mở thông não thất. | I | B-NR |
| 3. Khi xem xét phẫu thuật mở sọ dưới chẩm giảm áp do nhồi máu tiểu não, điều hợp lý là thông báo cho gia đình rằng kết cục sau nhồi máu tiểu não có thể tốt sau phẫu thuật. | IIb | C-LD |
5.2 Co giật
| Recommendations | COR | LOE |
| 1. Động kinh tái phát sau đột quỵ nên được điều trị theo cách tương tự như khi chúng xảy ra với các tình trạng thần kinh cấp tính khác, và nên chọn thuốc chống động kinh trên cơ sở đặc điểm bệnh nhân cụ thể. | I | C-LD |
| 2. Sử dụng thuốc chống động kinh để dự phòng không được khuyến cáo. | III: No Benefit | C-LD |
Phần 6: Dự phòng đột quỵ thứ phát tại bệnh viện
6.1 Hình ảnh não
6.2 Hình ảnh mạch máu
6.3 Đánh giá tim
6.4 Glucose
6.5 Các xét nghiệm khác
6.6 Điều trị chống huyết khối
6.7 Tái thông mạch cảnh
6.8 Điều trị tăng lipid máu
6.9 Các thuốc THA tại viện
6.10 Can thiệp cai hút thuốc lá
6.11 Giáo dục đột quỵ
6.1 Hình ảnh não
| Recommendations | COR | LOE |
| 1. Để phòng ngừa đột quỵ tái phát, việc sử dụng MRI là hợp lý ở một số bệnh nhân bị AIS để cung cấp thêm thông tin nhằm hướng dẫn lựa chọn phương pháp điều trị phòng ngừa đột quỵ thứ phát phù hợp. | IIa | C-EO |
| 2. MRI não là hợp lý ở những BN chọn lọc như một phần của đánh giá toàn diện để xác định xem họ có đáp ứng các tiêu chí thích hợp của RCT kiểm tra việc đóng PFO cơ học để ngăn ngừa đột quỵ tái phát hay không. | IIa | B-R |
| 3. Hiệu quả của MRI não thường quy để hướng dẫn lựa chọn điều trị nhằm ngăn ngừa đột quỵ tái phát là không rõ ràng. | IIb | B-NR |
6.2 Hình ảnh mạch máu
| Recommendations | COR | LOE |
| 1. Đối với BN AIS không tàn tật (điểm mRS 0-2) trong vùng động mạch cảnh là ứng cử viên cho CEA hoặc đặt stent, hình ảnh không xâm lấn của động mạch cảnh cổ nên được thực hiện thường quy trong vòng 24 giờ sau khi nhập viện. | I | B-NR |
| 2. Để phòng ngừa đột quỵ tái phát, việc chụp mạch nội sọ là hợp lý ở một số bệnh nhân bị AIS để cung cấp thêm thông tin nhằm hướng dẫn lựa chọn phương pháp điều trị phòng ngừa đột quỵ thứ phát phù hợp. | IIa | C-EO |
| 3. Chụp mạch nội sọ để phát hiện hẹp xơ vữa của động mạch nội sọ lớn là hợp lý ở những bệnh nhân chọn lọc là một phần của đánh giá toàn diện để xác định xem họ có đáp ứng các đủ tiêu chí của nghiên cứu RCTs kiểm tra việc đóng PFO cơ học để ngăn ngừa đột quỵ tái phát không. | IIa | B-R |
| 4. Xét nghiệm hình ảnh mạch máu nội sọ thường quy để phát hiện hẹp xơ vữa của động mạch nội sọ lớn để hướng dẫn lựa chọn điều trị chống huyết khối hoặc điều trị nội mạch để ngăn ngừa đột quỵ tái phát không được xác định tốt. | IIb | B-NR |
6.3 Đánh giá tim
6.3.1 Theo dõi ECG
| Recommendations | COR | LOE |
| 1. Theo dõi tim được khuyến cáo để sàng lọc rung nhĩ và rối loạn nhịp tim nghiêm trọng cần phải can thiệp tim khẩn cấp. Theo dõi tim nên được thực hiện trong ít nhất 24 giờ đầu tiên. | I | B-NR |
| 2. Hiệu quả của việc theo dõi tim kéo dài trong khi nhập viện sau AIS để hướng dẫn lựa chọn điều trị nhằm ngăn ngừa đột quỵ tái phát là không rõ ràng. | IIb | C-LD |
6.3.2 Siêu âm tim
| Recommendations | COR | LOE |
| 1. Để phòng ngừa đột quỵ tái phát, việc sử dụng siêu âm tim là hợp lý ở một số bệnh nhân bị AIS để cung cấp thêm thông tin nhằm hướng dẫn lựa chọn phòng ngừa đột quỵ thứ phát phù hợp. | IIa | C-EO |
| 2. Siêu âm tim là hợp lý ở những bệnh nhân chọn lọc như một phần của đánh giá toàn diện để xác định xem họ có đáp ứng đủ các tiêu chí của nghiên cứu RCT kiểm tra việc đóng PFO cơ học để ngăn ngừa đột quỵ tái phát hay không. | IIa | B-R |
| 3. Hiệu quả của siêu âm tim thường quy để hướng dẫn lựa chọn điều trị nhằm ngăn ngừa đột quỵ tái phát là không rõ ràng. | IIb | B-NR |
Glucose:
• Sàng lọc đái tháo đường là hợp lý ở BN AIS
• Glucose máu nhanh
• HbA1c (có lẽ chính xác hơn trong bối cảnh cấp tính)
• Test dung nạp glucose đường uống
6.4 Glucose
| Recommendations | COR | LOE |
| 1. Sau AIS, việc sàng lọc đái tháo đường cho tất cả các bệnh nhân bằng xét nghiệm glucose máu nhanh, HbA1c hoặc nghiệm pháp dung nạp glucose đường uống là điều hợp lý. Lựa chọn xét nghiệm và thời gian nên được hướng dẫn bằng đánh giá lâm sàng và nhận ra các bệnh cấp tính có thể tạm thời gây nhiễu các kết quả glucose máu. Nhìn chung, HbA1c có thể chính xác hơn các xét nghiệm sàng lọc khác trong giai đoạn ngay sau biến cố AIS. | IIa | C-EO |
6.5 Các xét nghiệm khác
| Recommendations | COR | LOE |
| 1. Sự hữu ích của sàng lọc các tình trạng huyết khối ở bệnh nhân đột quỵ não thiếu máu cục bộ chưa được biết rõ. | IIb | C-LD |
| 2. Không nên sàng lọc thường quy ngưng thở khi ngủ do tắc nghẽn (OSA) ở bệnh nhân bị đột quỵ do thiếu máu cục bộ gần đây. | III: No Benefit | B-R |
| 3. Không nên xét nghiệm tìm kháng thể kháng phospholipid thường quy cho bệnh nhân đột quỵ thiếu máu cục bộ không có biểu hiện khác của hội chứng kháng phospholipid và có giải thích khác cho biến cố thiếu máu cục bộ như xơ vữa động mạch, hẹp động mạch cảnh hay rung nhĩ. | III: No Benefit | C-LD |
| 4. Sàng lọc thường quy cho tăng cholesterol máu trong số những BN bị đột quỵ do thiếu máu cục bộ gần đây là không được chỉ định. | III: No Benefit | C-EO |
Điều trị chống huyết khối:
• Liệu pháp kháng tiểu cầu
• Được khuyến cáo cho những BN AIS không do tim
• Tăng liều aspirin hoặc chuyển loại kháng tiểu cầu khác chưa được chứng minh rõ ràng
• -SPS-3: không có lợi khi thêm clopidogrel vào aspirin
• -WARSS: không có sự khác biệt trong tái phát đột quỵ sau khi chuyển sang warfarin
• -WASID: không có sự khác biệt sau khi chuyển sang warfarin • Kháng đông trong AIS do rung nhĩ
• Bắt đầu kháng đông đường uống sau 4-14 ngày bị AIS là hợp lý ở hầu hết BN
• Chuyển dạng xuất huyết: việc bắt đầu lại phụ thuộc vào bối cảnh lâm sàng
• Bóc tách: Kháng tiểu cầu hoặc kháng đông là hợp lý (CADISS). Nếu tái phát, giá trị của đặt stent nội sọ chưa được chứng minh
6.6 Điều trị chống huyết khối
6.6.1 Đột quỵ không do tim
| Recommendations | COR | LOE |
| 1. Đối với bệnh nhân AIS không do tim, sử dụng thuốc kháng tiểu cầu thay vì chống đông đường uống được khuyến cáo để giảm nguy cơ đột quỵ tái phát và các biến cố tim mạch khác. | I | A |
| 2. Để phòng ngừa tái phát sớm ở bệnh nhân AIS không do tim, việc lựa chọn thuốc chống kết tập tiểu cầu phải được cá nhân hóa dựa trên các yếu tố nguy cơ của bệnh nhân, chi phí, khả năng dung nạp, hiệu quả tương đối đã biết của các thuốc và các đặc điểm lâm sàng khác. | I | C-EO |
| 3. Đối với những BN AIS không do tim trong khi đang dùng aspirin, việc tăng liều aspirin hoặc chuyển sang dùng thuốc kháng tiểu cầu khác để có thêm lợi ích trong phòng ngừa đột quỵ thứ phát không được xác định tốt. | IIb | B-R |
| 4. Kháng đông có thể được xem xét ở những bệnh nhân được phát hiện có kết quả bất thường trên xét nghiệm đông máu sau đột quỵ thiếu máu cục bộ ban đầu, tùy thuộc vào sự bất thường và hoàn cảnh lâm sàng. | IIb | C-LD |
| 5. Đối với những bệnh nhân AIS không do tim trong khi đang dùng liệu pháp kháng tiểu cầu, việc chuyển sang dùng warfarin là không được chỉ định để phòng ngừa đột quỵ thứ phát. | III: No Benefit | B-NR |
| 6. Ở những bệnh nhân AIS không do tim, điều trị bằng liệu pháp kháng tiểu cầu tam kép (aspirin + clopidogrel + dipyridamole) để phòng ngừa đột quỵ thứ phát là có hại và không nên dùng. | III: Harm | B-R |
6.6.2 Rung nhĩ
| Recommendations | COR | LOE |
| 1. Đối với hầu hết bệnh nhân AIS có rung nhĩ, việc bắt đầu chống đông đường uống trong khoảng từ 4 đến 14 ngày sau khi khởi phát các triệu chứng thần kinh là điều hợp lý. | IIa | B-NR |
| 2. Đối với bệnh nhân có tiền sử đột quỵ thiếu máu cục bộ, rung nhĩ và bệnh mạch vành, sự hữu ích của việc thêm liệu pháp kháng tiểu cầu vào thuốc chống đông đường uống là không chắc chắn về mục đích giảm nguy cơ của biến cố tim mạch và mạch não. Đau thắt ngực không ổn định và bệnh mạch vành đã stent đại diện cho các trường hợp đặc biệt trong đó việc điều trị kháng tiểu cầu kép/chống đông đường uống có thể là hợp lý. | IIb | C-LD |
6.6.3 Bóc tách động mạch
| Recommendations | COR | LOE |
| 1. Đối với bệnh nhân AIS và bóc tách động mạch cảnh hoặc động mạch đốt sống, điều trị bằng liệu pháp kháng tiểu cầu hoặc chống đông trong 3 đến 6 tháng là hợp lý. | IIa | B-NR |
| 2. Đối với bệnh nhân AIS và bị bóc tách động mạch cảnh/đốt sống ngoài sọ mà những BN này có các biến cố thiếu máu não tái phát rõ ràng mặc dù điều trị nội khoa, giá trị của EVT (đặt stent) ngoại sọ không được xác định tốt. | IIb | C-LD |
6.6.4 Chuyển dạng xuất huyết
| Recommendations | COR | LOE |
| 1. Đối với BN nhồi máu não chuyển dạng xuất huyết, bắt đầu hoặc tiếp tục liệu pháp kháng kết tập tiểu cầu hoặc chống đông có thể được xem xét, phụ thuộc bối cảnh lâm sàng và bệnh nền | IIb | C-LD |
6.7 Tái thông mạch cảnh
| Recommendations | COR | LOE |
| 1.Khi tái thông mạch được chỉ định để phòng ngừa thứ phát ở những bệnh nhân bị đột quỵ nhẹ, đột quỵ không gây tàn tật (điểm mRS 0-2), sẽ là hợp lý khi thực hiện thủ thuật giữa 48 giờ đến 7 ngày của biến cố thay vì trì hoãn điều trị nếu không có chống chỉ định sớm tái thông mạch. | IIa | B-NR |
6.8 Điều trị tăng lipid máu
6.8.1 Những nguyên tắc chung
| Recommendations | COR | LOE |
| 1. Bệnh nhân AIS nên được điều trị theo Guidelines Cholesterol ACC/AHA 2018, bao gồm thay đổi lối sống, chế độ ăn uống và khuyến cáo về thuốc. | I | A |
| 2. Ở người lớn từ 20 tuổi trở lên và không phải đang dùng thuốc điều trị hạ lipid máu, thì xét nghiệm lipid máu là có hiệu quả trong việc ước tính nguy cơ mắc bệnh tim mạch do xơ vữa động mạch (ASCVD) và ghi nhận LDL-C. | I | B-NR |
| 3. Cần đánh giá sự tuân thủ các thay đổi trong lối sống và tác dụng của thuốc hạ LDL-C bằng xét nghiệm lipid và các chỉ số an toàn thích hợp từ 4-12 tuần sau khi bắt đầu sử dụng statin hoặc điều chỉnh liều và cứ sau mỗi 3-12 tháng, sau đó thì dựa trên nhu cầu đánh giá sự tuân thủ hoặc an toàn. | I | A |
6.8.2 Chọn lựa thuốc hạ lipid máu cho BN ASCVD lâm sàng
(Atherosclerotic Cardiovascular Disease*)
| Recommendations | COR | LOE |
| 1. Ở những bệnh nhân từ 75 tuổi trở xuống với ASCVD lâm sàng, nên bắt đầu hoặc tiếp tục điều trị statin liều cao với mục đích đạt được mức giảm LDL-C 50% hoặc nhiều hơn. | I | A |
| 2. Ở những bệnh nhân ASCVD lâm sàng trong đó điều trị statin liều cao bị chống chỉ định hoặc gặp phải các tác dụng phụ liên quan đến statin, nên bắt đầu hoặc tiếp tục điều trị với statin để giảm LDL-C 30% đến 49%. | I | A |
| 3. Ở những bệnh nhân có nguy cơ ASCVD tăng với bệnh gan mạn tính, ổn định (bao gồm cả bệnh gan nhiễm mỡ không do rượu) khi được chỉ định một cách thích hợp, nên sử dụng statin sau khi có được các xét nghiệm cơ bản và xác định lịch theo dõi và kiểm tra an toàn. | I | B-R |
| 4. Ở những BN ASCVD lâm sàng mà được đánh giá là có nguy cơ rất cao và được xem xét sử dụng liệu pháp ức chế PCSK9 (proprotein convertase subtilisin/kexin type 9), liệu pháp giảm LDL-C tối đa được dung nạp nên bao gồm liệu pháp statin tối đa dung nạp được và ezetimibe | I | B-R |
| 5. Ở những bệnh nhân bị ASCVD lâm sàng mà được đánh giá là có nguy cơ rất cao và đang điều trị hạ LDL-C tối đa dung nạp với LDL-C 70 mg/dL hoặc cao hơn (≥ 1,8 mmol/L) hoặc non-HDL-C 100 mg/dL hoặc cao hơn (≥ 2,6 mmol/L), thật hợp lý khi thêm thuốc ức chế PCSK9 sau khi cuộc thảo luận giữa bác sĩ–bệnh nhân về lợi ích, an toàn và chi phí. | IIa | A |
| 6. Ở mức giá niêm yết giữa năm 2018, các thuốc ức chế PCSK9 có giá trị chi phí thấp (> 150 000$ per quality-adjusted life-year) so với giá trị chi phí tốt (<$ 50 000 per quality-adjusted life-year). | Value Statement: Low Value (LOE: B-NR) | |
| 7. Ở những bệnh nhân bị ASCVD lâm sàng đang điều trị statin tối đa dung nạp và được đánh giá là có nguy cơ rất cao và có mức LDL-C từ 70 mg/dL trở lên (≥ 1,8 mmol/L), việc bổ sung thêm ezetimibe là hợp lý. | IIa | B-R |
| 8. Ở những bệnh nhân trên 75 tuổi bị ASCVD lâm sàng, việc bắt đầu điều trị bằng statin liều trung bình hoặc liều cao là hợp lý sau khi đánh giá khả năng giảm nguy cơ ASCVD, tác dụng phụ và tương tác thuốc-thuốc, cũng như sự yếu đuối và sở thích của bệnh nhân. | IIa | B-R |
| 9. Ở những bệnh nhân trên 75 tuổi đang điều trị bằng statin liều cao, nên tiếp tục điều trị statin liều cao sau khi đánh giá khả năng giảm nguy cơ ASCVD, tác dụng phụ và tương tác thuốc – thuốc, cũng như sự yếu đuối và sở thích của bệnh nhân. | IIa | C-LD |
| 10. Ở những bệnh nhân bị ASCVD lâm sàng đang được điều trị bằng statin tối đa dung nạp và mức LDL-C vẫn duy trì 70 mg/dL hoặc cao hơn (≥ 1,8 mmol / L), có thể là hợp lý khi thêm ezetimibe. | IIb | B-R |
- ASCVD lâm sàng bao gồm hội chứng vành cấp, những người có tiền sử MI, đau thắt ngực ổn định hoặc không ổn định hoặc đã tái thông mạch vành hoặc động mạch khác, đột quỵ, TIA hoặc bệnh động mạch ngoại biên bao gồm phình động mạch chủ, tất cả có nguồn gốc xơ vữa động mạch.
- Đối với liệu pháp statin cường độ cao, Hướng dẫn về Cholesterol của ACC / AHA 2018 khuyên dùng atorvastatin 80 mg mỗi ngày hoặc rosuvastatin 20 mg mỗi ngày.
Nguy cơ rất cao bao gồm tiền sử nhiều biến cố ASCVD chính hoặc 1 biến cố ASCVD chính kèm nhiều tình trạng nguy cơ cao:
- Các biến cố ASCVD chính
– Hội chứng vành cấp gần đây (trong vong 12 tháng vừa qua)
– Tiền sử nhồi máu cơ tim (khác với biến cố hội chứng vành cấp gần đây được liệt kê ở trên)
– Tiền sử đột quỵ thiếu máu não
– Symptomatic peripheral arterial disease (history of claudication with anklebrachial index <0.85, or previous revascularization or amputation.
- Các tình trạng nguy cơ cao
– Tuổi ≥ 65
– Tăng cholesterol máu gia đình dị hợp tử (heterozygous familial hypercholesterolemia)
– Tiền sử trước đây có phẫu thuật bắc cầu động mạch vành hoặc can thiệp mạch vành qua da ngoài các biến cố ASCVD chính
– Đái tháo đường
– Tăng huyết áp
– Bệnh thận mạn (mức lọc cầu thận ước tính 1559 ml/phút/1.73 m )
– Hiện tại còn hút thuốc
6.8.3 Bổ sung
| Recommendations | COR | LOE |
| 1. Nên thảo luận về rủi ro lâm sàng giữa bác sĩ – bệnh nhân trước khi bắt đầu điều trị statin để xem xét lợi ích lâm sàng ròng, cân nhắc khả năng giảm nguy cơ ASCVD so với khả năng tác dụng phụliên quan đến statin, tương tác thuốc và an toàn, trong khi đó cần nhấn mạnh vào khía cạnh đó làtác dụng phụ có thể được giải quyết hoàn toàn. | I | A |
| 2. Ở những bệnh nhân có chỉ định điều trị statin, nên xác định các yếu tố tác động tiềm ẩn đối với các tác dụng phụ liên quan đến statin, bao gồm đái tháo đường mới khởi phát và các triệu chứng cơ liên quan đến statin, được khuyến cáo trước khi bắt đầu điều trị. | I | B-R |
| 3. Ở những bệnh nhân có tác dụng phụ không nghiêm trọng liên quan đến statin, nên đánh giá lại và kiểm tra lại để đạt được mức giảm LDL-C tối đa bằng các điều chỉnh chế độ dùng thuốc, thay thế loại statin khác hoặc kết hợp với liệu pháp nonstatin. | I | B-R |
| 4. Ở những BN có nguy cơ ASCVD tăng với các triệu chứng cơ nghiêm trọng liên quan đến statin hoặc các triệu chứng cơ liên quan đến statin tái phát mặc dù đã điều chỉnh statin thích hợp, việc sử dụng liệu pháp nonstatin đã được chứng minh qua nghiên cứu RCT là có khả năng mang lại lợi ích lâm sàng thực. | IIa | B-R |
6.8.4 Thời gian
| Recommendations | COR | LOE |
| 1. Trong số những bệnh nhân đã sử dụng statin tại thời điểm khởi phát đột quỵ thiếu máu cục bộ, việc tiếp tục điều trị statin trong giai đoạn cấp tính là hợp lý. | IIa | B-R |
| 2. Đối với bệnh nhân AIS đủ điều kiện điều trị bằng statin, việc bắt đầu điều trị statin tại bệnh viện là hợp lý. | IIa | C-LD |
6.8.5 Những nhóm BN đặc biệt
| Recommendations | COR | LOE |
| 1. Phụ nữ trong độ tuổi sinh đẻ được điều trị statin và có hoạt động tình dục nên được tư vấn sử dụng một hình thức tránh thai đáng tin cậy. | I | C-LD |
| 2. Phụ nữ trong độ tuổi sinh đẻ bị tăng cholesterol máu dự định có thai nên ngừng statin từ 1 đến 2 tháng trước khi mang thai hoặc nếu họ có thai trong khi dùng statin, nên ngừng statin ngay khi phát hiện có thai. | I | C-LD |
| 3. Ở người lớn bị bệnh thận tiến triển cần điều trị lọc máu hiện đang điều trị hạ LDL bằng statin, có thể là hợp lý khi tiếp tục dùng statin. | IIb | C-LD |
| 4. Ở người lớn mắc bệnh thận tiến triển cần điều trị lọc máu, không nên dùng statin. | III: No Benefit | B-R |
6.9 Các thuốc điều trị THA tại viện
| Recommendations | COR | LOE |
| 1. Bắt đầu hoặc bắt đầu lại điều trị tăng huyết áp trong khi nhập viện ở bệnh nhân có HA > 140/90 mm Hg có thần kinh ổn định là an toàn và hợp lý để cải thiện kiểm soát HA lâu dài trừ khi có chống chỉ định. | IIa | B-R |
Can thiệp cai thuốc lá
Các lựa chọn điều trị bao gồm:
• Khuyên bảo
• Các chế phẩm Nicotine.
• Varenicline Bắt đầu tại bệnh viện là hợp lý
6.10 Can thiệp cai thuốc lá
| Recommendations | COR | LOE |
| 1. Những người hút thuốc bị AIS nên được bắt đầu can thiệp hành vi cường độ cao để thúc đẩy cai thuốc lá tại bệnh viện. | I | A |
| 2. Đối với những người hút thuốc bị AIS nhận được sự bắt đầu các biện pháp can thiệp hành vi cường độ cao để thúc đẩy cai thuốc lá trong bệnh viện, nên sử dụng liệu pháp thay thế nicotine. | I | A |
| 3. Các nhà cung cấp dịch vụ chăm sóc sức khỏe nên khuyên mọi BN bị AIS đã hút thuốc trong năm qua là hãy bỏ hút thuốc. | I | C-EO |
| 4. Thật hợp lý khi khuyên bệnh nhân sau đột quỵ não thiếu máu cục bộ cần tránh khói thuốc lá thụ động. | IIa | B-NR |
| 5. Đối với những người hút thuốc bị AIS, việc bắt đầu sử dụng varenicline tại viện để thúc đẩy cai thuốc lá có thể được xem xét. | IIb | B-R |
Giáo dục đột quỵ
• Thảo luận trước khi xuất viện về:
• Đột quỵ là gì
• Các yếu tố nguy cơ của đột quỵ
• Các thuốc điều trị
• Khi nào nên gọi 115
• Bất kỳ câu hỏi nào khác liên quan đến đột quỵ
6.11 Giáo dục đột quỵ
| Recommendations | COR | LOE |
| 1. Giáo dục bệnh nhân về đột quỵ được khuyến khích. Bệnh nhân cần được cung cấp thông tin, lời khuyên và cơ hội để nói về ảnh hưởng của bệnh tật đến cuộc sống của họ. | I | C-EO |