Tác giả: Bác sĩ Đặng Thanh Tuấn
NỘI DUNG
- Nhận biết bệnh nhân bị suy hô hấp
- Định nghĩa về suy hô hấp
- Nhận biết giảm oxy máu và tăng CO2 máu
Bệnh sử và chẩn đoán bệnh nhân
- Bệnh lý hệ thần kinh trung ương
- Bệnh lý thần kinh cơ
- Tăng công thở
Các phép đo sinh lý trong suy hô hấp cấp tính
- Các phép đo tại giường của cơ học thông khí
- Áp lực hít vào tối đa
- Dung tích sống
- Lưu lượng thở ra tối đa và thể tích thở ra gắng sức trong 1 giây
- Tần số thở và thông khí phút
- Suy giảm thông khí và tăng khoảng chết
- Suy giảm oxygen hóa
Tổng quan về tiêu chí thông khí cơ học
Các lựa chọn thay thế có thể cho thông khí xâm lấn
- Thông khí áp lực dương không xâm lấn
- Đặt nội khí quản mà không thông khí
- Cân nhắc đạo đức
Tóm lược
MỤC TIÊU HỌC TẬP
Khi hoàn thành chương này, người đọc sẽ có thể:
1. Phân biệt suy hô hấp cấp tính (ARF, acute respiratory failure) và suy hô hấp (respiratory insufficiency).
2. Mô tả ba loại bệnh lý có thể dẫn đến suy hô hấp hoặc ARF.
3. So sánh các giá trị bình thường của dung tích sống, áp lực hít vào tối đa, áp lực thở ra tối đa (MEP), thể tích thở ra trong 1 giây (FEV1), lưu lượng thở ra tối đa, tỷ lệ khoảng chết sinh lý/thể tích khí lưu thông (VD/VT), chênh lệch áp lực oxy phế nang-động mạch (P[A-a]O2) và tỷ lệ áp lực oxy riêng phần của động mạch so với phế nang (PaO2/PAO2) với các giá trị bất thường cho thấy cần phải hỗ trợ thở máy.
Khả năng nhận biết một bệnh nhân cần một đường thở nhân tạo và thở máy là một kỹ năng cần thiết cho các bác sĩ lâm sàng. Mặc dù máy thở đã được sử dụng trong hơn nửa thế kỷ, nhưng đáng ngạc nhiên là có ít bằng chứng và một vài tiêu chí chính xác để hướng dẫn bác sĩ lâm sàng về thời điểm bắt đầu hỗ trợ máy thở. Ban đầu, thông khí cơ học được đặt ra vì suy hô hấp được xem là một sự bệnh lý trao đổi khí tại phổi.[1,2] Thật vậy, các bác sĩ lâm sàng thường dựa rất nhiều vào phân tích khí máu động mạch (ABG) để xác định sự hiện diện của suy hô hấp và sự cần thiết phải hỗ trợ thở máy.[3] Gần đây, các bác sĩ lâm sàng đã sử dụng các phép đo thông khí (ví dụ: sức cơ hô hấp) để hỗ trợ quyết định bắt đầu thở máy. Thật thú vị, nhiều trong số các phép đo ngưỡng này thực sự phản ánh các tiêu chí mà các bác sĩ lâm sàng sử dụng để xác định khi nào nên cai máy cho bệnh nhân.
Các quyết định được đưa ra trong môi trường chăm sóc cấp tính phải được hỗ trợ bởi các tiêu chí dựa trên bằng chứng. Bằng chứng cần chứng minh rõ ràng rằng một can thiệp cụ thể là có lợi và có liên quan đến kết cục hiệu quả, chẳng hạn như chất lượng cuộc sống được cải thiện, giảm thời gian nằm viện hoặc tỷ lệ tử vong thấp hơn.[3] Chương này cung cấp thông tin để giúp các bác sĩ lâm sàng nhận ra các dấu hiệu suy hô hấp và suy hô hấp. Các quy trình và phương pháp bệnh lý cụ thể được sử dụng để xác định sự cần thiết của đường thở nhân tạo và thở máy được thảo luận. Thông khí áp lực dương không xâm lấn (NIV), một thay thế quan trọng cho thông khí áp lực dương xâm lấn, cũng được xem xét. Năm nghiên cứu trường hợp bệnh nhân được trình bày để chứng minh làm thế nào các bác sĩ lâm sàng có thể áp dụng các tiêu chí khác nhau thiết lập nhu cầu thở máy ở bệnh nhân suy hô hấp.
Suy hô hấp cấp tính
Mục đích chính của thông khí là duy trì cân bằng nội môi. Thông khí cơ học được chỉ định khi một người không thể đạt được mức thông khí thích hợp để duy trì trao đổi khí đầy đủ và cân bằng acid-base. Hộp 4.1 liệt kê các mục tiêu sinh lý và lâm sàng của thở máy.[4]
Nhận biết bệnh nhân bị suy hô hấp
Nếu không được điều trị, suy hô hấp cấp tính có thể dẫn đến hôn mê và cuối cùng là tử vong. Nhận biết sớm suy hô hấp sắp xảy ra có thể cải thiện đáng kể kết cục cho những bệnh nhân này.
Một số quan sát đơn giản và trực tiếp có thể được sử dụng để xác định suy hô hấp sắp xảy ra và hướng dẫn lựa chọn một chiến lược điều trị thích hợp.
Đánh giá ban đầu của bệnh nhân suy hô hấp nên tập trung vào một số thăm khám lâm sàng. Đầu tiên, xác định mức độ ý thức của bệnh nhân. Bệnh nhân thức hay ngủ? Nếu bệnh nhân đang ngủ hoặc hôn mê, bệnh nhân có thể đánh thức được không và nếu có thì ở mức độ nào? Thứ hai, đánh giá dáng vẻ và kết cấu của da bệnh nhân. Các giường móng tay hoặc môi cho thấy bằng chứng tím tái? Bệnh nhân có xanh xao và đổ mồ hôi không? Thứ ba, đánh giá dấu hiệu sinh tồn của bệnh nhân (ví dụ: nhịp thở, nhịp tim, huyết áp, nhiệt độ cơ thể và tình trạng oxygen hóa).
Sự khởi phát đột ngột của khó thở thường đi kèm với các dấu hiệu của suy hô hấp. Ví dụ, bệnh nhân bị suy hô hấp có vẻ lo lắng, trán bị nhăn và cánh mũi phập phồng. Những bệnh nhân này có thể bị vã mồ hôi và đỏ bừng mặt. Họ cũng có thể cố gắng ngồi thẳng hoặc, nếu ngồi, nghiêng về phía trước với khuỷu tay chống lên bàn cạnh giường hoặc đầu gối. Bệnh nhân bị suy hô hấp hoặc suy tim có thể xuất hiện xanh xao hoặc tím tái và sử dụng các cơ hô hấp phụ (ví dụ, cơ ức đòn chũm, cơ vai và cơ thang). Trong tình trạng suy hô hấp nghiêm trọng, có thể xuất hiện co rút các khoảng khoảng liên sườn và thượng đòn trong khi hít vào chủ động. Bệnh nhân có thể than khó thở. Chuyển động nghịch lý hoặc bất thường của ngực và bụng có thể được ghi nhận, và phế âm bất thường có thể được nghe thấy khi nghe tim phổi. Nhịp tim nhanh, bệnh lý nhịp tim và hạ huyết áp cũng là những dấu hiệu phổ biến.[5] Đo độ bão hòa oxy, là phương pháp nhanh chóng và hiệu quả để đánh giá độ bão hòa oxy động mạch và nhịp tim, có thể được sử dụng để đánh giá tình trạng oxygen hóa của bệnh nhân (xem Chương 10).
| HỘP 4.1 Mục tiêu của thông khí cơ học |
| Mục tiêu sinh lý |
1. Hỗ trợ hoặc kiểm soát trao đổi khí phổi:
2. Tăng thể tích phổi:
3. Giảm công hô hấp |
| Mục tiêu lâm sàng |
| 1. Đảo ngược suy hô hấp cấp tính
2. Đảo ngược suy hô hấp 3. Đảo ngược giảm oxy máu 4. Ngăn chặn hoặc đảo ngược quá trình xẹp phổi và duy trì FRC 5. Đảo ngược mệt mỏi cơ hô hấp 6. Cho phép an thần hoặc liệt cơ (hoặc cả hai) 7. Giảm tiêu thụ oxy hệ thống hoặc cơ tim 8. Giảm thiểu các biến chứng liên quan và giảm tỷ lệ tử vong |
Điều đáng nói là trong một số trường hợp, các dấu hiệu suy hô hấp là kết quả của việc người đó trải qua một cơn hoảng loạn. Đơn giản chỉ cần làm dịu người đó và đặt câu hỏi cho người đó về tình trạng khó chịu thường có thể làm giảm suy hô hấp ở loại bệnh nhân này. (Việc sử dụng cả giao tiếp bằng lời nói và phi ngôn ngữ với bệnh nhân là rất quan trọng để đánh giá bệnh nhân hiệu quả.)
Định nghĩa về suy hô hấp
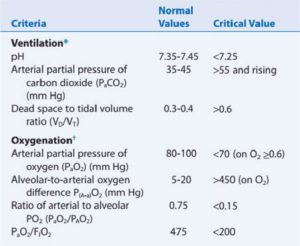
Với suy hô hấp cấp tính (ARF), hoạt động hô hấp không có hoặc không đủ để duy trì sự hấp thụ oxy đầy đủ và giải phóng carbon dioxide, mặc dù điều trị ban đầu. Trên lâm sàng, ARF có thể được định nghĩa là không có khả năng duy trì PaO2, PaCO2 và pH ở mức chấp nhận được. ARF thường được coi là hiện diện ở một bệnh nhân xác nhận (1) PaO2 dưới mức bình thường dự đoán theo tuổi của bệnh nhân trong điều kiện khí quyển, (2) PaCO2 lớn hơn 50 mm Hg và đang tăng, và (3) pH giảm 7,25 và đang giảm xuống.[1-3]
Hai dạng ARF đã được mô tả: suy hô hấp do thiếu oxy và suy hô hấp ứ CO2 máu. [6] Suy hô hấp do thiếu oxy là kết quả của không phù hợp thông khí/tưới máu (V̇ /Q̇ ) nghiêm trọng. Nó cũng có thể xảy ra với các suy giảm khuếch tán, shunt từ phải sang trái, giảm thông khí phế nang, người có tuổi và oxy hít vào không đủ. Một định nghĩa khác của suy hô hấp thiếu oxy cấp là đe dọa tính mạng cấp tính hoặc đe dọa tính mạng các cơ quan sinh tồn.[3] Suy hô hấp thiếu oxy có thể được điều trị bằng oxy bổ sung hoặc kết hợp với áp lực dương cuối thì thở ra (PEEP) hoặc áp lực đường thở dương liên tục (CPAP) (xem Chương 13). Thông khí cơ học cũng có thể cần thiết nếu suy hô hấp do thiếu oxy xảy ra cùng với suy hô hấp tăng CO2 máu cấp tính và tăng công thở.
Suy hô hấp tăng CO2 cấp tính, hoặc suy thông khí cấp tính, xảy ra khi một người không thể đạt được thông khí đầy đủ để duy trì PaCO2 bình thường. Bơm thông khí bao gồm các cơ hô hấp, lồng ngực và dây thần kinh được điều khiển bởi các trung tâm hô hấp trong não. Các loại bệnh lý sau đây có thể dẫn đến suy bơm (Hộp 4.2):
- Bệnh lý hệ thần kinh trung ương
- Bệnh lý thần kinh cơ
- Bệnh lý làm tăng công hô hấp (WOB)
| HỘP 4.2 Bệnh lý và tác nhân liên quan đến giảm thông khí và suy hô hấp có thể xảy ra |
| Bệnh lý hệ thần kinh trung ương |
Giảm điều hòa trung khu hô hấp
Tăng điều hòa trung khu hô hấp
|
| Bệnh lý thần kinh cơ |
| • Bệnh lý liệt cơ (ví dụ, nhược cơ, uốn ván, ngộ độc, hội chứng Guillain-Barré, viêm đa cơ, loạn dưỡng cơ, xơ cứng teo cơ cột bên)
• Thuốc làm liệt cơ (ví dụ: curare, khí gas thần kinh, succinylcholine, thuốc trừ sâu, các chất ngăn chặn thần kinh cơ không khử cực [xem Chương 15]) • Thuốc ảnh hưởng đến truyền thần kinh cơ (ví dụ: kháng sinh aminoglycoside, adrenocortico- steroid dài hạn, thuốc chẹn kênh canxi) • Chức năng cơ bị suy giảm (ví dụ, mất cân bằng điện giải, suy dinh dưỡng, bệnh lý thần kinh ngoại biên, teo cơ, mệt mỏi, bệnh phổi mãn tính với khả năng giảm co thắt cơ hoành do bẫy khí) |
| Bệnh lý làm tăng công thở |
| • Các tổn thương do bệnh phổi (ví dụ, tràn dịch màng phổi, tràn máu màng phổi, tràn mủ màng phổi, tràn khí màng phổi)
• Biến dạng thành ngực (ví dụ: mảng sườn di động, gãy xương sườn, gù vẹo cột sống, béo phì) • Tăng sức cản đường thở do tăng tiết, phù niêm mạc, co thắt phế quản, viêm đường thở hoặc hít dị vật (ví dụ, hen suyễn, khí phế thũng, viêm phế quản mãn tính, viêm thanh khí phế quản cấp tính, viêm nắp thanh môn cấp tính, viêm phế quản cấp tính) • Liên quan đến mô phổi (ví dụ, bệnh xơ phổi kẽ, hít sặc, hội chứng suy hô hấp cấp tính, phù phổi do tim, phù phổi do thuốc) • Các vấn đề về mạch máu phổi (ví dụ: huyết khối động mạch phổi, tổn thương mạch máu phổi) • Các vấn đề khác (ví dụ: tăng tốc độ chuyển hóa với các vấn đề về phổi kèm theo) • Biến chứng phổi sau phẫu thuật • Siêu bơm phồng phổi động (bẫy khí) |
Nhận biết giảm oxy máu và tăng CO2 máu
Như thể hiện trong Bảng 4.1, các dấu hiệu lâm sàng của thiếu oxy máu và tăng CO2 gần giống với các dấu hiệu gặp ở bệnh nhân suy hô hấp (Điểm chính 4.1). Nhịp tim nhanh và thở nhanh là những chỉ số sớm của tình trạng thiếu oxy. Trong một số trường hợp suy hô hấp do thiếu oxy, tình trạng bệnh nhân có thể được điều trị thành công bằng cách sử dụng bổ sung oxy. Tuy nhiên, một số tình trạng thiếu oxy, chẳng hạn như shunt nặng, là kháng trị đối với liệu pháp oxy (tức là, sử dụng oxy không làm giảm đáng kể mức độ thiếu oxy).
| Điểm chính 4.1 |
| Nhịp tim nhanh và thở nhanh là những dấu hiệu không đặc hiệu và chủ yếu chỉ có thể giúp đỡ trong việc quyết định khi nào nên đặt nội khí quản và thở máy cho bệnh nhân.[3] |
| BẢNG 4.1. Các tình trạng kết hợp với thiếu oxy máu và tăng CO2 máu | ||
| Giảm oxy máu | ||
| Nhẹ – trung bình | Nặng | |
| Dấu hiệu hô hấp |
|
|
| Dấu hiệu tim mạch |
|
|
| Dấu hiệu thần kinh |
|
|
| Tăng CO2 máu | ||
| Nhẹ – trung bình | Nặng | |
| Dấu hiệu hô hấp |
|
Thở nhanh (cuối cùng là thở chậm) |
| Dấu hiệu tim mạch |
|
|
| Dấu hiệu thần kinh |
|
|
| Thăm khám |
|
|
Ở những bệnh nhân bị suy hô hấp ứ CO2 máu, nồng độ PaCO2 tăng lên cùng với tình trạng thiếu oxy kèm theo trừ khi bệnh nhân được điều trị bằng oxy. Mức độ cao của PaCO2 dẫn đến sự gia tăng lưu lượng máu não do sự giãn nở của các mạch máu não. Tăng CO2 nghiêm trọng, nếu không được điều trị, cuối cùng dẫn đến chứng mê man do ứ CO2, ức chế não, hôn mê và tử vong.
Tình trạng thiếu oxy máu, chứng tăng CO2 máu và nhiễm toan không được điều trị có thể dẫn đến bệnh lý nhịp tim, rung tâm thất và thậm chí là ngừng tim.[7] Khả năng gây ra những hậu quả này nhấn mạnh tầm quan trọng của việc nhận ra bệnh nhân bị suy hô hấp cấp tính hoặc sắp xảy ra và cần phải bắt đầu điều trị kịp thời. Các yếu tố cần thiết để đạt được kết quả thành công là (1) sử dụng liệu pháp oxy bổ sung, (2) duy trì đường thở thông thoáng và (3) theo dõi liên tục tình trạng oxygen hóa và tình trạng thông khí bằng phương pháp đo độ bão hòa oxy và phân tích ABG.
Bệnh sử bệnh nhân và chẩn đoán
Các loại tình trạng bệnh lý khác nhau làm tăng nguy cơ bệnh nhân bị suy hô hấp đã được đề cập trước đây (xem Hộp 4.2). Sau đây là một cuộc thảo luận ngắn gọn về một số trong những tình trạng này. Một số nghiên cứu trường hợp được trình bày để minh họa các dấu hiệu lâm sàng liên quan đến suy hô hấp.
Bệnh lý hệ thần kinh trung ương
Bệnh lý hệ thống thần kinh trung ương (CNS) làm giảm điều hòa trung tâm hô hấp, chẳng hạn như ức chế các trung tâm hô hấp do thuốc hoặc chấn thương, có thể dẫn đến giảm đáng kể thông khí phút (V̇ E) và thông khí phế nang (V̇ A) và cuối cùng là tăng CO2 và giảm oxy máu. Ở những người bình thường khác, sự gia tăng PaCO2 lớn hơn 70 mm Hg có tác dụng ức chế thần kinh trung ương, làm giảm điều hòa trung tâm hô hấp và thông khí. Giảm oxy máu, đi kèm với quá trình này, thường hoạt động như một yếu tố kích thích hô hấp (thông qua kích thích các thụ cảm hóa học ngoại biên) để tăng nhịp thở. Tuy nhiên, do hệ thần kinh trung ương đã bị tổn hại, phản ứng của cơ thể đối với tình trạng thiếu oxy bị giảm.
Các bệnh lý thần kinh trung ương khác liên quan đến khối u, đột quỵ hoặc chấn thương đầu có thể làm thay đổi kiểu thở bình thường. Ví dụ, chấn thương đầu có thể dẫn đến xuất huyết não và tăng áp lực nội sọ (ICP). Nếu chảy máu đáng kể xảy ra với các loại chấn thương này, kiểu thở bất thường như hô hấp Cheyne-Stokes hoặc hô hấp Biot có thể xảy ra. Trong nhiều trường hợp, bất thường não cũng có thể ảnh hưởng đến phản ứng phản xạ bình thường, chẳng hạn như nuốt. Trong những trường hợp này, đặt nội khí quản có thể được yêu cầu để bảo vệ đường thở khỏi hít sặc hoặc tắc nghẽn do lưỡi (Nghiên cứu trường hợp 4.1).
| Nghiên cứu trường hợp 4.1 Nạn nhân đột quỵ |
| Một người đàn ông 58 tuổi được đưa đến khoa cấp cứu từ nhà sau khi bị đột quỵ nghi ngờ (tức là tai biến mạch máu não). Dấu hiệu quan trọng cho thấy nhịp tim 94 nhịp/phút, hô hấp 16 nhịp thở/phút, nhiệt độ bình thường và huyết áp động mạch hệ thống là 165/95 mm Hg. Các học sinh bệnh nhân phản ứng chậm và không đồng đều với ánh sáng. Hơi thở âm thanh bị giảm trong các căn cứ phổi. Một âm thanh tương tự như ngáy được nghe trên hít vào. Bệnh nhân bất tỉnh và không đáp ứng với các kích thích đau đớn. Quá trình hành động thích hợp nhất tại thời điểm này là gì? |
Có một cuộc tranh luận đáng kể về việc liệu có nên sử dụng phương pháp tăng thông khí có kiểm soát như một kỹ thuật thông khí ở những bệnh nhân bị chấn thương đầu kín. Tăng thông khí có kiểm soát làm giảm PaCO2 và tăng pH, dẫn đến giảm tưới máu não và giảm ICP. Điều quan trọng là phải hiểu rằng tác dụng này là tạm thời, chỉ kéo dài khoảng 24 giờ, vì cuối cùng cơ thể thích nghi với sự thay đổi thông qua các cơ chế bù trừ của thận.[8] Mặc dù điều trị tăng thông khí có kiểm soát vẫn được một số bác sĩ lâm sàng sử dụng để giảm ICP đột ngột, các bác sĩ lâm sàng phải lưu ý rằng mong muốn sử dụng kỹ thuật này cho bệnh nhân chấn thương sọ não không phải là một chỉ định cho đặt nội khí quản và thở máy.[3] Hơn nữa, bệnh nhân chấn thương sọ não có kết cục dài hạn tốt hơn (3 – 6 tháng) khi không được điều trị tăng thông khí có kiểm soát.[8]
Bệnh lý thần kinh cơ
Bệnh lý thần kinh cơ có thể dẫn đến suy hô hấp thường là kết quả của một trong những điều sau đây:
- Tổn thương thần kinh vận động
- Các vấn đề về dẫn truyền xung thần kinh tại điểm nối cơ thần kinh
- Bệnh lý chức năng cơ
- Bệnh lý thần kinh trung ương
- Thuốc ảnh hưởng đến chức năng thần kinh cơ
Sự khởi đầu của suy hô hấp có thể thay đổi đáng kể tùy thuộc vào nguyên nhân của bệnh lý chức năng thần kinh cơ. Suy nhược thần kinh do thuốc thường có khởi phát nhanh (Trường hợp nghiên cứu 4.2), trong khi đó, khởi phát suy hô hấp ở các tình trạng bệnh như nhược cơ có thể không xảy ra trong nhiều ngày hoặc nhiều năm hoặc có thể không xảy ra. Bất kể nguyên nhân gì, đặt nội khí quản và thở máy được chỉ định nếu mệt mỏi hô hấp xảy ra nhanh chóng ở một bệnh nhân bị bệnh lý thần kinh cơ và ARF sắp xảy ra.[9]
| Nghiên cứu trường hợp 4.2 Suy hô hấp cấp tính không giải thích được |
| Một đánh giá khí máu động mạch được thực hiện trên một bệnh nhân được nhập viện qua khoa Cấp cứu cho thấy những điều sau đây: pH = 7,15, PaCO2 = 83 mm Hg, PaO2 = 34 mm Hg, HCO3- = 28 mEq/L trên không khí phòng. Bệnh nhân được tìm thấy bất tỉnh tại một công viên gần đó. Không có bệnh sử gì trước. Hành động thích hợp nhất tại thời điểm này là gì? |
Áp lực hít vào tối đa (MIP) và dung tích sống (VC) có thể được sử dụng để đánh giá sức mạnh cơ hô hấp của bệnh nhân bị bệnh lý thần kinh cơ. Các phép đo này không xâm lấn, tương đối dễ dàng để có được và không tốn kém. Các nhà trị liệu hô hấp có thể đo MIP và VC cứ sau 2 đến 4 giờ để theo dõi những thay đổi về tình trạng hô hấp. Các giá trị ngưỡng được trích dẫn phổ biến là MIP từ −20 đến −30 cm H2O trở xuống (nghĩa là, từ 0 đến -20 cm H2O) và VC thấp hơn 10 đến 15 mL/kg. Lưu ý rằng mặc dù các biện pháp này thường được sử dụng, hiệu quả của chúng trong việc cải thiện kết quả chưa được thiết lập (Bảng 4.2).[3] (Kỹ thuật đo MIP và VC sẽ được thảo luận sau trong chương này.)
Xác định các giá trị ABG cơ bản, cùng với đo định kỳ độ bão hòa oxy bằng pulse oximeter (SpO2), cũng phù hợp khi chăm sóc bệnh nhân có vấn đề về thần kinh cơ. Lặp lại phân tích ABG có thể được chỉ định nếu tình trạng lâm sàng của bệnh nhân thay đổi đáng kể. Hơn nữa, nếu tình trạng bệnh nhân của bệnh nhân ngày càng xấu đi, người bác sĩ không nên đợi cho đến khi tình huống cấp tính nặng hơn để can thiệp (Nghiên cứu trường hợp 4.3). Các bác sĩ lâm sàng thường đồng ý rằng thông khí áp lực dương xâm lấn nên được bắt đầu trước khi nhiễm toan hô hấp cấp tính phát triển.[3]
Tăng công thở
Sự gia tăng của WOB có thể dẫn đến suy hô hấp thứ phát do mệt mỏi cơ hô hấp. WOB thường chiếm 1% đến 4% tổng lượng oxy tiêu thụ khi nghỉ ngơi.[10] Ở những bệnh nhân bị suy hô hấp, WOB có thể tăng tới 35% đến 40% tổng lượng oxy tiêu thụ. [11,12] WOB tăng thường liên quan đến tăng tần số thở hoặc độ sâu của hơi thở (hoặc cả hai). Cần nhiều công hơn để chuyển dịch cùng một VT khi bệnh nhân bị tắc nghẽn đường thở, bệnh lý phổi hạn chế hoặc cả hai (Nghiên cứu trường hợp 4.4). Khả năng chịu đựng của bệnh nhân để duy trì WOB tăng lên bị hạn chế bởi sự mệt mỏi cuối cùng của cơ hô hấp. WOB tăng có thể gây ra tình trạng giảm thông khí, giảm hô hấp và cuối cùng là suy hô hấp.
*Cho biết sự cần thiết phải hỗ trợ thông khí.
†Cho biết sự cần thiết phải điều trị bổ sung oxy và PEEP/CPAP.
| Nghiên cứu trường hợp 4.3 Thông khí trong bệnh lý thần kinh cơ |
| Trường hợp 1 |
| Một phụ nữ 68 tuổi có tiền sử bệnh nhược cơ đã nằm viện 12 ngày. Cô đã được xác nhận vì bệnh nền của cô đã xấu đi. Bệnh nhân không thể thực hiện MIP đúng cách và giảm dung tích sống (SVC) vì cô không thể ngậm môi xung quanh ống ngậm. Những nỗ lực của cô đã tạo ra các giá trị sau: MIP = – 34 cm H2O; SVC = 1,2 L. Bác sĩ lâm sàng nên khuyên gì vào lúc này? |
| Trường hợp 2 |
| Một người đàn ông 26 tuổi đang hồi phục sau viêm phổi do Mycoplasma phàn nàn về cảm giác ngứa ran và yếu ở tay và chân. Ông được nhận vào khoa nội tổng quát để theo dõi. Trong nhiều giờ, bệnh nhân không thể cử động chân. Một nhà trị liệu hô hấp (RT) được gọi để đánh giá anh ta. RT nên đề nghị gì vào lúc này? |
| Nghiên cứu trường hợp 4.4 Trường hợp hen suyễn |
| Một bé gái 13 tuổi được đưa đến khoa Cấp cứu vì bệnh hen suyễn cấp tính. Điều trị nebulizer liên tục với một thuốc giãn phế quản β-2 adrenergic. Bệnh nhân đã được sử dụng một liều cao corticosteroid và đang được thở oxy. Bốn giờ sau khi nhập viện, cô ấy tỉnh táo và đáp ứng. Nhịp thở của cô là 20 nhịp thở/phút. Tiếng ran ngáy và tiếng thở khò khè cuối được nghe rõ trên cả hai trường phổi. Khuyến cáo nào cho việc chăm sóc hô hấp liên tục nên được thực hiện cho bệnh nhân này? |
Một ví dụ về tình trạng gây ra WOB tăng là chấn thương ngực nghiêm trọng. Mảng sườn di động, tràn khí màng phổi và tràn máu màng phổi có thể làm suy yếu cơ chế hô hấp và ảnh hưởng đến khả năng thở của bệnh nhân. Giảm thông khí phế nang dẫn đến không phù hợp V̇ /Q̇ , tăng VD/VT và cuối cùng là giảm oxy máu, tăng CO2 máu và nhiễm toan. Mặc dù các trung tâm hô hấp của bệnh nhân có thể còn nguyên vẹn và đáp ứng với chứng tăng CO2 máu và thiếu oxy máu, khả năng duy trì nỗ lực hô hấp của họ bị tổn hại nghiêm trọng. Ngay cả khi bệnh nhân ban đầu cố gắng đáp ứng bằng cách tăng thông khí phút (tức là tăng nhịp thở và VT), PaO2 có thể tiếp tục giảm, PaCO2 tăng và pH giảm mặc dù các nỗ lực bù trừ của bệnh nhân.
Ở một số bệnh nhân, WOB tăng cuối cùng dẫn đến thở nhanh, nông và thở nghịch chiều.[13] Với hơi thở nghịch chiều, bụng di chuyển ra ngoài trong ở thì thở ra và di chuyển vào trong ở thì hít vào, trong khi thành ngực di chuyển ra ngoài ở thì hít vào và di chuyển vào trong ở thì thở ra. Đây là ngược với nhịp thở bình thường, trong đó thành ngực và bụng di chuyển ra ngoài cùng nhau ở thì hít vào và hướng vào trong ở thì thở ra. Chuyển động không đồng bộ này của ngực và bụng là một dấu hiệu đáng ngại ở những bệnh nhân bị suy hô hấp và thường chỉ ra WOB tăng và khởi phát mỏi cơ hô hấp.[3]
Ngày xưa, các bác sĩ thường sử dụng áp lực dương để nẹp ngực và làm cho ngực ổn định bên trong ngực ở bệnh nhân có mảng sườn di động. Bằng chứng hiện tại cho thấy rằng kết quả tốt hơn đạt được khi bệnh nhân có mảng sườn di động được xử trí mà không cần đặt nội khí quản hoặc thông khí áp lực dương xâm lấn (IPPV). IPPV chỉ được sử dụng cho mảng sườn di động khi nó liên quan đến suy hô hấp sắp xảy ra.
Các phép đo sinh lý trong suy hô hấp cấp tính
Bác sĩ lâm sàng thường sử dụng các trị số cơ học thông khí và kết quả ABG để phát hiện suy hô hấp. Thật không may, các giá trị ngưỡng dự đoán hợp lệ cho các trị số này chưa được chứng minh.[3] Việc không có hướng dẫn đôi khi có thể gây khó khăn cho bác sĩ lâm sàng mới, giúp BS biết khi nào nên đặt nội khí quản hoặc cung cấp thông khí cho bệnh nhân bị bệnh.
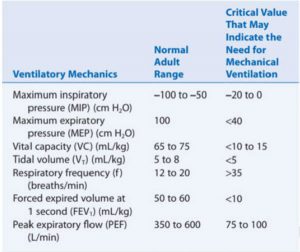
Bảng 4.3 liệt kê các giá trị ở người lớn bình thường cho cơ học thông khí và phạm vi bệnh nặng được đề xuất, có thể chỉ ra nhu cầu thở máy khi được xem xét với các tiêu chí đánh giá khác. Điều đáng nói là hầu hết các thông số này có thể được sử dụng tốt hơn khi chỉ định ngừng thở máy (cai máy), với hai trường hợp ngoại lệ: (1) ở bệnh nhân bệnh lý thần kinh cơ, MIP và VC có thể có lợi trong việc theo dõi sức cơ hô hấp; (2) ở những bệnh nhân mắc bệnh đường hô hấp phản ứng (ví dụ hen suyễn và một số bệnh nhân mắc bệnh phổi tắc nghẽn mạn tính [COPD]), thể tích thở ra gắng sức trong 1 giây (FEV1) và lưu lượng thở ra đỉnh (PEF) rất hữu ích để định lượng mức độ của sức cản đường thở. FEV1 hữu ích hơn để đánh giá chức năng đường thở nhỏ so với PEF.
Các trị số tại giường của cơ học thông khí
Các trị số cơ học thông khí bất thường sẽ cảnh báo cho bác sĩ lâm sàng về sự hiện diện của một vấn đề nghiêm trọng về hô hấp. Như đã đề cập trước đây, MIP và VC là các trị số tại giường thường được sử dụng để đánh giá sức cơ hô hấp ở bệnh nhân mắc bệnh thần kinh cơ. Đối với bệnh nhân hen suyễn cấp tính, PEF là thông số được sử dụng thường xuyên nhất để đánh giá tình trạng sức cản đường thở. FEV1 là một thông số tốt hơn và có sẵn trị số phế dung tại giường để đo FEV1.
Áp lực hít vào tối đa
MIP (hoặc PImax) là áp lực thấp nhất (nghĩa là âm tính nhất) được tạo ra trong nỗ lực hít vào gắng sức chống lại đường thở bị tắc. MIP còn được gọi là lực hít vào âm tính (NIF). Ở tại giường, MIP thường được đo bằng áp kế (Hình 4.1).[14] Thiết bị được kết nối với đường thở của bệnh nhân bằng cách đeo mặt nạ, ống ngậm hoặc bộ chuyển đổi ống nội khí quản. Bệnh nhân được hướng dẫn hít mạnh từ thiết bị trong khi nhà trị liệu hô hấp chặn cổng ngón tay cái của đầu nối mảnh T có chứa hai van một chiều.
Các giá trị là chính xác nhất và có thể lặp lại khi MIP được đo từ thể tích cặn (RV), nghĩa là, sau khi thở ra tối đa.[14-17] Ít nhất hai trị số nên được lấy nếu có thể. Có được nhiều hơn hai hoặc ba thao tác MIP từ bệnh nhân bị bệnh có thể dẫn đến kết quả sai lầm vì thủ thuật đòi hỏi nỗ lực đáng kể của bệnh nhân. MIP thông thường là −50 đến −100 cm H2O. Cần có MIP ít nhất −20 cm H2O để tạo ra VT đủ lớn để tạo ra động tác ho tốt (Hộp 4.3).[14-18]
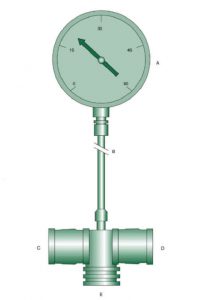
”(A) Đồng hồ đo áp lực. (B) Ống nối. (C) Cổng bấm ngón tay cái, bị chặn trong quy trình đo. (D) Kết nối van một chiều; van cho phép thở ra vào khí phòng nhưng không cho phép hít vào. (E) Kết nối với miệng bệnh nhân hoặc ống nội khí quản. Được sửa đổi từ Kacmarek RM, Cycyk-Chapman MC, Young-Palazzo PJ, et al. Determination of maximum inspiratory pressure: a clinical study and literature review. Respir Care. 1989;34:868- 878.”
Dung tích sống
Dung tích sống là thể tích không khí có thể được thở ra tối đa sau khi hít vào tối đa. Nó có thể cung cấp thông tin có giá trị về chức năng thông khí vì bệnh nhân phải có thể lấy một lượng không khí lớn để tạo ra ho đủ mạnh để làm thông thoáng đường thở. VC thường là 65 đến 75 mL/kg trọng lượng cơ thể lý tưởng (IBW), nhưng nó có thể cao tới 100 mL/kg IBW. Giá trị dưới 10 đến 15 mL/kg IBW được coi là không đủ để duy trì thông khí bình thường và tạo ra ho hiệu quả. [19] (Xem Hộp 6.2 để tính IBW.) Có thể đo VC ở tại giường bằng máy đo phế dung ký hoặc máy đo hô hấp ký. Để có được các trị số đáng tin cậy đòi hỏi sự hợp tác của bệnh nhân, thường có được khi bệnh nhân nhận được hướng dẫn thích hợp từ bác sĩ lâm sàng về cách thực hiện thủ thuật (Điểm chính 4.2).
| Điểm chính 4.2 |
| MIP và VC là các trị số tại giường thường được sử dụng để đánh giá sức mạnh cơ hô hấp của bệnh nhân mắc bệnh thần kinh cơ. |
Lưu lượng thở ra tối đa và thể tích thở ra gắng sức trong 1 giây
PEF là một chỉ số tốt về sức cản đường thở và khả năng của bệnh nhân để duy trì sự thông thoáng của đường thở. Có được các trị số PEF đáng tin cậy là một phần trong kế hoạch điều trị hen suyễn hiệu quả cho nhiều bệnh nhân hen. Một thiết bị đolưu lượng đỉnh giống như lưu lượng kế trong hình 4.2 có thể được sử dụng để đo PEF. Các giá trị được chấp nhận nằm trong khoảng từ 350 đến 600 L/phút. PEF thấp thường thấy nhất ở những bệnh nhân bị hen suyễn cấp tính. Các giá trị dưới 75 đến 100 L/phút là nguyên nhân để báo động và cho thấy tắc nghẽn luồng khí nghiêm trọng.
| HỘP 4.3 Kỹ thuật thay thế để đo áp lực hít vào tối đa |
| Để có độ chính xác và độ tái lập, việc đo áp lực hít vào tối đa (MIP) phải bắt đầu càng sát với thể tích còn lại (RV). Nếu bệnh nhân không thể thở ra tối đa, có thể sử dụng van một chiều (xem hình 4.1). Van này cho phép thở ra nhưng ngăn chặn hít vào. Để thực hiện kỹ thuật này, bác sĩ lâm sàng chặn cổng ngón tay cái và theo dõi đồng hồ đo áp lực khi bệnh nhân hít nhiều hơi thở (vì bệnh nhân không thể hít vào không khí vào van bị tắc, điều này mang lại thể tích phổi gần với RV khi bệnh nhân thở ra nhiều lần) . Trị số MIP dừng khi đạt đến giá trị âm thấp nhất (quá trình này có thể mất tới 20 giây). Mặc dù kỹ thuật van một chiều có thể cung cấp giá trị MIP chính xác, loại đo kéo dài này cực kỳ khó chịu cho bệnh nhân. (Học sinh có thể hiểu rõ hơn về sự khó chịu đó bằng cách thử kỹ thuật này như một bài tập trong phòng thí nghiệm.) |
FEV1 là một thông số chức năng phổi khác có thể được sử dụng để đánh giá sức cản đường thở. FEV1 thông thường là khoảng 80% của VC, hoặc khoảng 50 đến 60 mL/kg IBW. Một FEV1 dưới 10 ml/kg IBW được coi là cực kỳ thấp. Mặc dù một số máy đo phế dung cầm tay có sẵn để đo FEV1 ở tại giường, nhưng đó không phải là trị số thích hợp để thực hiện trên bệnh nhân bị khó thở trầm trọng và bị suy hô hấp cấp tính.
Tần số thở và thông khí phút
Hai thông số khác thường được đề cập trong đánh giá suy hô hấp là nhịp thở (f) và thông khí phút (V̇ E). Tần số thở thông thường là khoảng 12 đến 20 nhịp thở/phút ở người lớn. Tần số thở vượt quá 35 nhịp thở/phút trong thời gian dài là dấu hiệu của thông khí phế nang không đủ hoặc thiếu oxy (hoặc cả hai). Như đã đề cập trước đây, nhịp thở tăng cao là một dấu hiệu của WOB tăng, cuối cùng dẫn đến mệt mỏi cơ hô hấp.
Thông khí phút là tích số của thể tích khí lưu thông và nhịp thở (V̇ E = VT × fb). Một V̇ E bình thường là khoảng 5 đến 6 L/phút và giá trị này liên quan trực tiếp đến tốc độ chuyển hóa của bệnh nhân. Một V̇ E trên 10 L/phút là nguyên nhân gây lo ngại. Trong trường hợp bệnh nhân biểu hiện bệnh lý chức năng phổi đáng kể, V̇ E cần thiết để duy trì PaCO2 ổn định có thể trở nên cao đến mức bệnh nhân không thể duy trì công việc thở cần thiết. Mặc dù VT và V̇ E có thể được đo ở những bệnh nhân không đặt nội khí quản bị suy hô hấp, những trị số này hiếm khi thu được.[3]
Suy thông khí và tăng khoảng chết
Các bác sĩ lâm sàng thường đồng ý rằng chỉ số duy nhất tốt nhất về thông khí đầy đủ là PaCO2 (Điểm chính 4.3). Một PaCO2 lớn hơn 50 đến 55 mm Hg với độ pH giảm (dưới 7,25) cho thấy tình trạng giảm thông khí cấp tính hoặc suy hô hấp tăng CO2 cấp tính.
| Điểm chính 4.3 |
| Chỉ số duy nhất tốt nhất về sự đầy đủ của thông khí là PaCO2. |
PaCO2 tăng cũng cho thấy khoảng chết (VD) tăng lên so với VT. Phạm vi VD/VT bình thường là 0,3 đến 0,4 ở mức khí lưu thông bình thường. Các giá trị lớn hơn 0,6 cho thấy sự gia tăng quan trọng của khoảng chết. Ví dụ, ở một bệnh nhân có VT 500 ml và VD/VT 0,6, ở mỗi nhịp thở, chỉ 40% (200 mL) tiếp xúc với lưu lượng máu phổi và góp phần trao đổi khí phế nang; 60% (300 mL) đi đến các khu vực của hệ thống phổi không tiếp xúc với giường mao mạch phổi. Trong những điều kiện này, bệnh nhân phải tăng tần số và độ sâu của nhịp thở (tức là tăng V̇ E) để cố gắng đạt được sự trao đổi khí đầy đủ. Sự gia tăng khoảng chết có liên quan đến sự không phù hợp V̇ /Q̇ (nghĩa là, thông khí khoảng chết được định nghĩa là thông khí quá mức của tưới máu). Các nguyên nhân phổ biến của tăng thông khí khoảng chết bao gồm thuyên tắc phổi, chấn thương mạch máu phổi và giảm tưới máu khu vực.

Trước đây, việc đo VD/VT yêu cầu thu thập khí thở ra và đánh giá đồng thời các áp lực CO2 động mạch. Thủ thuật này tốn thời gian và không được dung nạp tốt bởi bệnh nhân bị suy hô hấp nặng. VD/VT bây giờ có thể được ước tính bằng cách sử dụng các phương pháp ít xâm lấn, không xâm lấn, chẳng hạn như volumetric capnometry (xem Chương 10).
Suy oxygen hóa
PaO2 là một chỉ số tốt về tình trạng oxygen hóa, giả sử rằng các dạng hemoglobin bất thường (ví dụ: carboxyhemoglobin và methemoglobin) không có mặt. PaO2 bình thường là 80 đến 100 mm Hg khi một cá nhân hít thở không khí phòng, nhưng giá trị này thay đổi theo tuổi và vị trí cơ thể. Theo dõi SpO2 cũng có thể cung cấp một phương tiện dễ dàng, không xâm lấn để đánh giá xu hướng trong tình trạng oxygen hóa bệnh nhân (Điểm chính 4.4).[3] Một PaO2 dưới 70 mm Hg (hoặc SpO2 dưới 90%) trên mặt nạ oxy (FIO2 60%) chỉ ra tình trạng thiếu oxy kháng trị hoặc suy hô hấp do thiếu oxy. Thông tin bổ sung về tổng khả năng mang oxy của bệnh nhân có thể được lấy từ các trị số hoặc tính toán hàm lượng oxy động mạch của người đó (CaO2) (Hộp 4.4).
| Điểm chính 4.4 |
| PaO2 và SpO2 là các chỉ số chính về mức độ nghiêm trọng của suy hô hấp thiếu oxy cấp tính.[3] |
Như được thảo luận sau trong văn bản này (xem Chương 13), P(A-a)O2 có thể được sử dụng để xác định nguyên nhân oxygen hóa thay đổi. Phạm vi bình thường đối với P(A-a)O2 đối với bệnh nhân hít thở không khí trong phòng là 5 đến 20 mm Hg; phạm vi bình thường cho bệnh nhân thở 100% O2 là 25 đến 65 mm Hg. Khi PaO2 thấp và P(A-a)O2 cao, thiếu oxy là do một trong ba nguyên nhân chung khác: shunt, khiếm khuyết khuếch tán và không phù hợp V̇ /Q̇ (xem Phụ lục B). (LƯU Ý: Trong những trường hợp này, PaCO2 thậm chí có thể thấp hơn bình thường, cho thấy sự tăng thông khí để bù cho tình trạng thiếu oxy.)
Tỷ lệ PaO2/PAO2 là một cách tiếp cận khác có thể được sử dụng để đánh giá tình trạng oxygen hóa của bệnh nhân. PaO2/PAO2 bình thường khoảng 0,75 đến 0,95. Phạm vi này chỉ ra rằng 75% đến 95% oxy có sẵn trong phế nang đang khuếch tán vào mao mạch phổi. Ví dụ, PaO2 bình thường 90 mm Hg chia cho PAO2 bình thường trên không khí trong phòng (100 mm Hg) cho tỷ lệ 0,90. Giá trị từ 0,15 trở xuống là rất trầm trọng (nghĩa là chỉ có 15% oxy có sẵn được đưa vào động mạch).
Sử dụng tỷ lệ PaO2/FIO2 giúp loại bỏ sự cần thiết phải tính toán PO2 phế nang (PAO2). Các giá trị bình thường có thể được tính như sau: 90 mm Hg/0,21 = 428 (khoảng 430; phạm vi, 350-450). Một PaO2 40 mm Hg với FIO2 là 1.0 (40 mm Hg/1.0 = 40) là một ví dụ về một bất thường cực kỳ nghiêm trọng (ví dụ, thiếu oxy máu kháng trị).[20]
| HỘP 4.4 Tính toán hàm lượng oxy động mạch |
| Hàm lượng oxy động mạch (CaO2) có thể được tính theo phương trình sau:
CaO2 = ([Hb x 1,34] x SaO2) + (PaO2 x 0,003) trong đó Hb là huyết sắc tố tính bằng gam trên một decilit của máu toàn phần (g%), SaO2 là độ bão hòa oxy động mạch và PaO2 là áp lực riêng phần của oxy động mạch tính bằng milimét thủy ngân (mm Hg). |
Việc điều trị thiếu oxy máu dựa trên nguyên nhân của nó (Bảng 4.4).[21] Ví dụ, khi giá trị huyết sắc tố và hematocrit thấp do xuất huyết, hàm lượng O2 động mạch bị giảm và cần truyền máu để cải thiện hàm lượng oxy và vận chuyển. Trong một số trường hợp, suy hô hấp thiếu oxy chịu nhiệt có thể được điều trị bằng PEEP hoặc CPAP (xem Chương 13). Khi thiếu oxy đi kèm với tăng WOB hoặc PaCO2 tăng và pH giảm, cần phải thở máy.[3,22] CPAP qua mặt nạ và oxy đơn thuần không được coi là phương pháp điều trị hiệu quả cho tình trạng thiếu oxy ở bệnh nhân chấn thương phổi cấp tính và thường phải đặt ống nội khí quản (Điểm chính 4.5).[23]
| Điểm chính 4.5 |
| Không có giá trị duy nhất cho PaO2, PaCO2 hoặc pH cho thấy cần phải thông khí xâm lấn.[3] |
Tổng quan về tiêu chí thông khí cơ học
Các tiêu chí tiêu chuẩn để thiết lập hỗ trợ thông khí cơ học được liệt kê trong Hộp 4.5. Ngưng thở và suy hô hấp sắp xảy ra và ngưng thở là dấu hiệu rõ ràng nhất cho thông khí xâm lấn. Các chỉ định hiện tại về thông khí xâm lấn được thể hiện trong Hộp 4.6. [3]
Sự hồi phục của căn bệnh tiềm ẩn luôn luôn cần được xem xét. Bác sĩ lâm sàng phải xem xét bệnh sử của bệnh nhân, đánh giá khám lâm sàng, đánh giá ABG, đo cơ học phổi, tiên lượng và mong muốn của bệnh nhân khi quyết định có nên đặt nội khí quản và thông khí cho bệnh nhân. Đánh giá lâm sàng chu đáo là điều cần thiết, cũng như chú ý đến các mục tiêu trị liệu cho bệnh nhân thở máy[3,4] (Điểm chính 4.6):
1. Hỗ trợ hệ thống phổi để nó có thể duy trì mức độ thông khí phế nang đầy đủ
2. Giảm công hô hấp cho đến khi xác định và điều trị nguyên nhân suy hô hấp
| BẢNG 4.4 Phương pháp điều trị cụ thể cho thiếu oxy máu động mạch | |
| Nguyên nhân | Điều trị |
| Giảm thông khí | Tăng FIO2, tăng thông khí phế nang |
| Tỷ lệ thông khí/tưới máu thấp | Tăng FIO2, áp lực đường thở dương liên tục (CPAP) |
| Shunt trong phổi | Tăng FIO2, CPAP |
| Khiếm khuyết khuếch tán | Tăng FIO2, steroid (?), Thuốc lợi tiểu |
| Áp suất khí quyển thấp | Giảm độ cao |
| Nồng độ oxy hít vào thấp (<21%) | Tăng FIO2 |
Từ Downs JB. Has oxygen administration delayed appropriate respiratory care? Fallacies regarding oxygen therapy. Respir Care. 2003;48:611-620.
| HỘP 4.5 Tiêu chuẩn tiêu chuẩn cho việc thông khí cơ học |
| • Ngưng thở hoặc không thở
• Suy thông khí cấp tính • Suy thông khí sắp xảy ra • Suy hô hấp do thiếu oxy kháng trị khi tăng công thở hoặc kiểu thở không hiệu quả |
| Điểm chính 4.6 |
| Bảo vệ đường thở bệnh nhân rất quan trọng với các tình trạng như đột quỵ, quá liều thuốc, tổn thương não và nhiều đàm nhớt. |
| HỘP 4.6 Chỉ định thở máy xâm lấn ở người lớn bị suy hô hấp cấp |
| Thông khí cơ học xâm lấn được chỉ định trong bất kỳ trường hợp nào sau đây:
1. Ngưng thở hoặc ngừng thở sắp xảy ra 2. Đợt cấp tính của bệnh phổi tắc nghẽn mạn tính (COPD)∗ với khó thở, thở nhanh và nhiễm toan hô hấp cấp tính (tăng CO2 và giảm pH động mạch) cộng với ít nhất một trong những điều sau đây: • Mất ổn định tim mạch cấp tính • Thay đổi trạng thái tinh thần hoặc không hợp tác kéo dài • Không có khả năng bảo vệ đường thở dưới • Đàm nhày hoặc nhớt nhiều bất thường • Bất thường ở mặt hoặc đường hô hấp trên sẽ ngăn cản thông khí áp lực dương không xâm lấn hiệu quả 3. Suy hô hấp cấp tính trong trường hợp bệnh thần kinh cơ kèm theo bất kỳ trường hợp nào sau đây: • Nhiễm toan hô hấp cấp tính (tăng CO2 và giảm pH động mạch) • Giảm dần dung tích sống dưới 10 đến 15 mL/kg • Giảm dần áp lực hít vào tối đa xuống dưới −20 đến −30 cm H2O 4. Suy hô hấp thiếu oxy cấp tính với thở nhanh, suy hô hấp và thiếu oxy kéo dài mặc dù sử dụng FIO2 cao với các thiết bị oxy lưu lượng cao hoặc trong bất kỳ trường hợp nào sau đây: • Mất ổn định tim mạch cấp tính • Thay đổi trạng thái tinh thần hoặc không hợp tác kéo dài • Không có khả năng bảo vệ đường thở dưới 5. Cần đặt ống nội khí quản để duy trì hoặc bảo vệ đường thở hoặc quản lý đàm nhớt, với các yếu tố sau: • Ống nội khí quản (ET) ≤ 7 mm đường kính trong (ID) với thông khí phút > 10 L/phút • ID ≤ 8 mm với thông khí phút > 15 L/phút Nếu bất kỳ điều kiện nào được liệt kê là không có, đặt nội khí quản khẩn cấp và thông khí áp lực dương xâm lấn có thể không được chỉ định cho các điều kiện sau cho đến khi các phương pháp điều trị khác đã được thử. • Khó thở, suy hô hấp cấp • Đợt cấp của bệnh phổi tắc nghẽn mạn tính • Hen suyễn nặng • Suy hô hấp thiếu oxy cấp tính ở bệnh nhân suy giảm miễn dịch • Thiếu oxy máu như một phát hiện đơn thuần • Chấn thương sọ não • Mảng sườn di động *Cũng áp dụng cho hen suyễn đe dọa tính mạng nếu nhiễm toan hô hấp hoặc tắc nghẽn luồng khí đã xấu đi mặc dù đã được xử trí tích cực bằng thuốc giãn phế quản và liệu pháp khác. |
Được sửa đổi từ Pierson DJ. Indications for mechanical ventilation in adults with acute respiratory failure. Respir Care. 2002;l47:249- 262.
3. Khôi phục cân bằng cơ sở axit động mạch và hệ thống về mức bình thường cho bệnh nhân
4. Tăng cường cung cấp oxy đến và oxygen hóa các cơ quan và mô cơ thể
5. Ngăn ngừa các biến chứng liên quan đến thở máy
Các lựa chọn thay thế có thể cho thông khí xâm lấn
Trong một số trường hợp, sử dụng một phương pháp bảo tồn hơn có thể tránh được sự cần thiết phải thông khí xâm lấn. Cung cấp oxy bổ sung thông qua các thiết bị trị liệu oxy tiêu chuẩn hoặc thông qua các thiết bị trị liệu hô hấp chuyên dụng hơn (ví dụ, ống thông mũi lưu lượng cao) có thể giúp giảm tình trạng thiếu oxy. Ví dụ: liệu pháp ống thông mũi lưu lượng cao cho phép phân phối dòng khí cao qua một ống hẹp (ví dụ, ống thông mũi hoặc ống thông xuyên khí quản).[18]
Cho bệnh nhân ở tư thế thẳng đứng hoặc Fowler và các loại thuốc thích hợp cũng có thể được sử dụng để tránh phải thở máy. Tuy nhiên, bác sĩ lâm sàng phải luôn luôn nhớ rằng thiếu oxy có thể phát sinh từ nhiều nguyên nhân khác nhau, và những nguyên nhân này nên là trọng tâm của trị liệu. Liệu pháp oxy, tư thế bệnh nhân và sử dụng các loại thuốc như thuốc giãn phế quản và loãng đàm là những biện pháp giảm nhẹ thường chỉ giúp cải thiện oxy máu thoáng qua. Nó không loại bỏ nguyên nhân.
Thông khí áp lực dương không xâm lấn
Ở một số bệnh nhân, NIV là một biện pháp thay thế khả thi cho thông khí áp lực dương xâm lấn và có thể là một biện pháp tránh đặt nội khí quản.[23] NIV là lựa chọn điều trị cho suy hô hấp cấp tính trên nền mãn tính trừ khi mất ổn định tim mạch cũng là một yếu tố. Việc sử dụng NIV cho suy hô hấp cấp tính trên nền mãn tính đã được chứng minh là làm giảm nhu cầu đặt nội khí quản, giảm các biến chứng của thông khí, rút ngắn thời gian nằm viện và giảm tỷ lệ tử vong của bệnh viện.[23-25] Điều quan trọng là bệnh nhân phải đáp ứng các tiêu chí cho NIV và không được có bất kỳ yếu tố loại trừ nào (Hộp 4.7).[21,26-29] Thông khí xâm lấn bằng đặt nội khí quản được chỉ định nếu có bất kỳ chống chỉ định nào đối với NIV được liệt kê trong Hộp 4.7.[27,28]
Mặc dù phương pháp này còn gây tranh cãi, NIV có thể có lợi cho bệnh nhân mắc ARF liên quan đến phù phổi do tim.[26] Suy hô hấp cấp tính trên nền mãn tính ở bệnh nhân có vấn đề về cơ xương khớp (ví dụ, gù vẹo cột sống và hội chứng sau sốt bại liệt) có thể rất phù hợp với NIV. NIV cũng là một giải pháp thay thế cho hỗ trợ máy thở xâm lấn cho bệnh nhân bị đợt cấp tính COPD tăng CO2 máu và được coi là một tiêu chuẩn chăm sóc cho những bệnh nhân này (Hộp 4.8).[29,30] Trong thực tế, NIV là một phương pháp hiệu quả để nghỉ ngơi các cơ thông khí và ngăn chặn thông khí xâm lấn ở nhóm bệnh nhân sau này. Tuy nhiên, những bệnh nhân bị bệnh lý thần kinh cơ phát triển nhiễm toan hô hấp cấp tính và bằng chứng suy yếu cơ dần dần xấu đi (giảm MIP và VC) đòi hỏi phải đặt nội khí quản kịp thời để ngăn ngừa ARF và bảo vệ đường thở. [3]
Thông khí xâm lấn cũng được chỉ định cho những bệnh nhân bị thiếu oxy máu kháng trị nặng liên quan đến tăng WOB. Những bệnh nhân này có thể bị tác dụng phụ nếu CPAP mặt nạ được sử dụng để điều trị thay vì thông khí xâm lấn.[29,30] Ngay cả với những bệnh nhân được lựa chọn phù hợp và các bác sĩ lâm sàng lành nghề, NIV đã được chứng minh là không hiệu quả trong khoảng 25% trường hợp và phải đặt ống nội khí quản.[27,28,30] (Chương 19 thảo luận về nhiều khía cạnh quan trọng khác của NIV.)
| HỘP 4.7 Chỉ định và chống chỉ định cho thông khí áp lực dương không xâm lấn ở người lớn [29,30] |
| Chỉ định
Ít nhất hai trong số các yếu tố sau đây phải có mặt:
Chống chỉ định tuyệt đối
Chống chỉ định tương đối
|
| HỘP 4.8 Các trường hợp trong đó thông khí áp lực dương không xâm lấn nên được thay đổi thành thông khí xâm lấn |
| • Ngừng hô hấp
• Tần số thở > 35 nhịp thở/phút • Khó thở nặng khi sử dụng các cơ hô hấp phụ và có thể thở nghịch chiều • Thiếu oxy máu đe dọa tính mạng: PaO2 < 40 mm Hg hoặc PaO2/FIO2 < 200 • Nhiễm toan nặng (pH < 7,25) và tăng thân nhiệt (PaCO2 > 60 mm Hg) • Li bì, suy giảm ý thức • Biến chứng tim mạch (hạ huyết áp, sốc, suy tim) • Thất bại của thông khí áp lực dương không xâm lấn • Các trường hợp khác (ví dụ, bất thường về chuyển hóa, nhiễm trùng huyết, viêm phổi, tắc mạch phổi, barotrauma, tràn dịch màng phổi lượng nhiều) |
Đặt nội khí quản không cần thông khí
Một số bệnh nhân người lớn phải đặt nội khí quản do tắc nghẽn đường thở hoặc để bảo vệ đường thở hoặc tạo điều kiện cho việc làm sạch dịch tiết (Điểm chính 4.6). Nếu không có chỉ định nào khác về hỗ trợ thở máy và nếu sử dụng ống nội khí quản 7 mm hoặc lớn hơn, có thể kết luận rằng không cần thiết phải sử dụng IPPV. WOB liên quan đến sức cản của ống nội khí quản được coi là đáng kể chỉ trong các ống nhỏ (dưới 7 mm) và khi độ thông khí phút cao (trên 10 L/phút) 3,31 (xem Chương 17 để biết thêm thông tin về công thở qua đường thở nhân tạo).
Cân nhắc đạo đức
Cân nhắc về đạo đức phải là một phần của quá trình ra quyết định trước khi bắt đầu thở máy. Đầu tiên và quan trọng nhất, bệnh nhân có muốn được hỗ trợ thở máy không? Nếu bệnh nhân không thể trả lời, điều quan trọng là xác định xem bệnh nhân có người thay thế được chỉ định hay không. Bệnh nhân có mong muốn được sống, hoặc tài liệu pháp lý tương tự cho thấy mong muốn của mình về các thủ tục hỗ trợ cuộc sống? Những mối quan tâm quan trọng phải được giải quyết. Thông khí xâm lấn được chống chỉ định khi nó trái với mong muốn của bệnh nhân. Nó cũng có thể được coi là chống chỉ định nếu việc sử dụng nó sẽ vô nghĩa và vô ích về mặt y tế. Nếu không có cơ hội hợp lý tồn tại rằng sự thông khí sẽ kéo dài chất lượng cuộc sống của một người theo cách có ý nghĩa, thì có lẽ nó bị chống chỉ định.[3]
| Kịch bản lâm sàng: Quá liều thuốc |
| Một phụ nữ 23 tuổi được đưa đến bệnh viện sau khi uống một lượng thuốc và rượu không xác định. Bạn bè thấy cô bất tỉnh trong căn hộ của mình. Khi nhập viện cấp cứu, cô bất tỉnh và không phản ứng với mệnh lệnh bằng lời nói. Mạch của cô là 124 nhịp/phút và huyết áp là 85/50 mm Hg. Nhịp thở của cô là 15 nhịp thở/phút, và hô hấp thì nông. Giá trị ABG trên không khí phòng như sau: PaO2 = 60 mm Hg, PaCO2 = 69 mm Hg và pH = 7,24. Phổi có ran nổ 2 bên, đặc biệt là vùng đáy.
Thuốc và rượu được biết là làm suy yếu các trung tâm hô hấp của não và cũng làm giảm phản ứng thanh môn bình thường. Bệnh nhân thở nông rất có thể là do thuốc uống. Ran nổ ở thùy giữa bên phải có thể là do hít sặc. Làm suy yếu các phản ứng thanh môn bình thường gây ra sự mất bảo vệ đường thở, điều này rất quan trọng để nhận ra vì quá liều thuốc và rượu có thể gây buồn nôn và nôn. Các giá trị ABG được báo cáo chỉ ra ARF. Ưu tiên hàng đầu của bác sĩ lâm sàng là bảo vệ đường thở thông qua đặt nội khí quản và cung cấp thông khí để bình thường hóa khí máu. Với quá liều thuốc, đôi khi bệnh nhân có thể được điều trị bằng thuốc giải độc, tùy thuộc vào loại thuốc uống. Ví dụ, quá liều ma túy có thể được điều trị bằng naloxone hydrochloride (Narcan), một chất đối kháng opioid. (LƯU Ý: Narcan chỉ được sử dụng để đảo ngược hệ thần kinh trung ương và suy giảm thông khí do quá liều ma túy.) Xác định loại và lượng thuốc uống vào có thể cung cấp thông tin có giá trị để hướng dẫn điều trị ngay lập tức cho bệnh nhân. |
| Kịch bản lâm sàng: Guillain-Barré |
| Một người đàn ông 30 tuổi được đưa vào khoa Cấp cứu tại bệnh viện phàn nàn về yếu tay chân, ngứa ran ở tay và chân và ngày càng thiếu sự phối hợp. Hai tuần trước, anh ta đã được điều trị cho một căn bệnh giống như cảm cúm. Bác sĩ chăm sóc hô hấp có được đánh giá ABG cơ bản, trong giới hạn bình thường. MIP là −70 cm H2O và VC là 4,3 L (dự đoán, 4,8 L).
Trong khoảng thời gian 36 giờ, VC, MIP, VT, SpO2 và nhịp thở được theo dõi cứ sau 3 đến 4 giờ. Giá trị giảm dần xuống mức VC là 2,1 L (44% dự đoán [23 mL/kg]) và MIP −32 cm H2O. Một đánh giá ABG lặp lại trên không khí phòng cho thấy những điều sau đây: PaO2 = 70 mm Hg, PaCO2 = 48 mm Hg và pH = 7,34. Chẩn đoán hội chứng Guillain-Barré được thực hiện dựa trên bệnh sử và thăm khám bệnh nhân. Dựa vào chẩn đoán và phát hiện lâm sàng của bệnh nhân, bác sĩ quyết định đặt nội khí quản cho anh ta và bắt đầu hỗ trợ hô hấp. Hội chứng Guillain-Barré là một hội chứng liệt mềm cơ tiến triển nhanh chóng, tăng dần, hai bên,. Một khi nó bắt đầu, nó có thể tiến triển để ảnh hưởng đến cơ hô hấp và các cơ xương khác. Thông thường, trong các bệnh lý thần kinh cơ, một liệu pháp dùng thuốc không hiệu quả để đảo ngược sự tiến triển của liệt cơ. Khi cơ học hô hấp bắt đầu xấu đi, bệnh nhân thường được đặt nội khí quản hoặc được hỗ trợ hô hấp xâm lấn trước khi cơ học hô hấp đạt đến giá trị nghiêm trọng. Thật thú vị, giá trị ABG và độ bão hòa oxy thường có thể nằm trong giới hạn bình thường. Tuy nhiên, bác sĩ lâm sàng phải nhớ rằng tốt hơn là hành động sớm hơn là chờ ngừng hô hấp. |
| Kịch bản lâm sàng: Hen suyễn |
| Một bé gái 15 tuổi bị hen suyễn đe dọa tính mạng đã được điều trị tại khoa Cấp cứu trong nhiều giờ. Dùng oxy, corticosteroid, heliox và thuốc giãn phế quản β-2 adrenergic và ipratropium bromide, mặc dù thích hợp,32 không hiệu quả trong việc giảm tắc nghẽn đường thở và WOB. Bệnh nhân có nhịp thở 37 lần/phút và bé ấy thở mệt nhọc. Thở khò khè hai thì ở hai phổi. PEF là 70 L/phút và FEV1 là 0,75 L. Giá trị ABG thu được trong khi bệnh nhân thở 50% oxy như sau: PaO2 = 73 mm Hg, PaCO2 = 28 mm Hg, HCO3- = 19 mEq/L, pH = 7,46. PaO2/PAO2 là 0,23.
Tăng thông khí trong các cơn hen vừa hoặc nặng có lẽ được tập trung vào các khu vực của phổi nơi sức cản với lưu lượng thấp nhất. Các khu vực khác của phổi thường không được thông khí, dẫn đến shunt và giảm oxygen hóa. Khoảng thời gian mà bệnh nhân có thể chịu đựng được lượng công thở này và tình trạng thiếu oxy sẽ thay đổi đáng kể. Nếu co thắt phế quản và tắc đàm nhày không thể giảm bớt, PaCO2 sẽ tăng lên mặc dù thông khí phút cao. Trong một số trường hợp, bệnh nhân có thể bắt đầu mệt mỏi và có thể tiến triển thành ARF. (Một dấu hiệu cho thấy ARF sắp xảy ra là giảm phế âm rõ rệt [tức là, ngực im lặng].) Bắt đầu phun sương liên tục và sau 2 giờ điều trị, các giá trị ABG của bệnh nhân như sau: PaO2 = 75 mm Hg trên 80% oxy, PaCO2 = 56 mm Hg, HCO3- = 28 mEq/L, pH = 7,31. V̇ E là 18 L/phút. Phải xem xét nghiêm túc để đặt nội khí quản cho bệnh nhân dưới tác dụng an thần nhẹ và bắt đầu hỗ trợ thở máy. Quyết định này thường khó thực hiện đối với một bệnh nhân hoàn toàn tỉnh táo, khó thở. Ngay cả việc sử dụng thuốc an thần cũng gây tranh cãi. Thật không may, thông khí xâm lấn có thể là sự thay thế duy nhất. Nếu không có sự can thiệp nào được thực hiện, việc giảm các nỗ lực hô hấp mạnh mẽ trước đây đôi khi xảy ra. Tần số và thể tích khí lưu thông có thể bắt đầu giảm. Bệnh nhân có thể trở nên kích động không kiểm soát được, thường là dấu hiệu của mệt mỏi. Tình huống này là một ví dụ về suy hô hấp sắp xảy ra, trong đó cần có sự chăm sóc tích cực để ngăn ngừa suy hô hấp hoặc có thể là ngừng tim phổi. NIV có thể chống chỉ định hoặc không đủ cho những bệnh nhân này.33 Nếu NIV được bắt đầu và PaCO2 bệnh nhân tăng và nhiễm toan nghiêm trọng trong khi NIV, một bằng chứng mạnh để đặt nội khí quản và thở máy.32 Một số bác sĩ lâm sàng bắt đầu hỗ trợ thở máy khi PaCO2 tăng lên mức bình thường khi có thông khí phút cao (điều này cho thấy VD/VT tăng); họ không đợi PaCO2 vượt quá 45 mm Hg. Các bác sĩ lâm sàng khác sử dụng bằng chứng về suy tim và giảm cường độ mạch ngoài sự hiện diện của bệnh lý nhịp tim làm tiêu chí đặt nội khí quản và bắt đầu thở máy. Suy giảm tình trạng tâm thần và kiệt sức cũng có thể là các chỉ số quan trọng để đặt nội khí quản và thở máy.33 |
| Kịch bản lâm sàng: Bệnh lý hạn chế mãn tính |
| Một phụ nữ 83 tuổi bị kyphoscoliosis nặng được đưa vào bệnh viện từ một cơ sở chăm sóc dài hạn. Cô được chẩn đoán viêm phổi. Đánh giá của bệnh nhân cho thấy cô ấy rất yếu và xanh xao và có dấu véo da (Điểm chính 4.7). Huyết áp là 110/72 mm Hg và nhịp tim là 110 nhịp/phút. Tần số thở là 28 nhịp thở/phút và nhịp thở nông. Ran nổ rải rác khắp cả hai phổi. Sau 3 ngày nhập viện và điều trị bằng kháng sinh, tình trạng bệnh nhân của bệnh nhân dường như ngày càng xấu đi. Kết quả ABG trong khi bệnh nhân nhận oxy bổ sung qua ống thông mũi (2 L/phút) như sau: PaO2 = 58 mm Hg, PaCO2 = 68 mm Hg, pH = 7,24. Quyết định được đưa ra để đặt nội khí quản cho bệnh nhân và bắt đầu hỗ trợ thở máy.
Sự kết hợp giữa bệnh lý nghiêm trọng, mãn tính, hạn chế của cô và viêm phổi không được giải quyết đã góp phần làm cho quá trình trao đổi khí xấu đi, điều này cho thấy ARF và sự cần thiết phải thông khí xâm lấn.3 Không có mong muốn nào của bệnh nhân về việc thông khí xâm lấn. |
| Điểm chính 4.7 |
| Một xét nghiệm đơn giản cho mất nước liên quan đến việc véo nhẹ da ở mặt sau của bàn tay bệnh nhân. Nếu da nhanh chóng trở lại vị trí bình thường, thì da căng là bình thường. Nếu da vẫn còn nhăn, sự căng da bị giảm và bệnh nhân có thể bị mất nước. |
| Kịch bản lâm sàng: Bệnh phổi tắc nghẽn mãn tính và suy tim xung huyết |
| Một người đàn ông 78 tuổi có tiền sử COPD và suy tim sung huyết mạn tính (CHF) được đưa vào bệnh viện. Ông đã được đưa vào bệnh viện ba lần trong suốt 9 tháng qua. Bệnh nhân có tiền sử không tuân thủ thuốc và tiếp tục hút thuốc. Ông có bệnh sử lâu dài và tiếp tục lạm dụng rượu.25
Bệnh nhân được điều trị oxy qua ống thông mũi (2 L/phút). Nhịp thở của ông ta là 18 nhịp thở/phút. Thở ra kéo dài, và anh ta thở mím môi và sử dụng các cơ hô hấp phụ. Bệnh nhân tái nhợt và tỏ ra lo lắng. Nhịp tim và huyết áp đều tăng. Nghe tim ngực cho thấy khò khè và ran nổ. Đờm loãng và xùi bọt. Các giá trị ABG hiện tại trên FIO2 ước tính là 0,28 như sau: PaO2 = 55 mm Hg, PaCO2 = 74 mm Hg, HCO3- = 34 mEq/L, pH = 7,28. Với PaCO2 tăng, nhiễm toan hô hấp vừa phải và WOB tăng rõ rệt, bệnh nhân này cho thấy tất cả các dấu hiệu suy hô hấp. Dựa trên tiền sử, bệnh nhân chắc chắn sẽ phải xác định loại thuốc nào phù hợp cho cả suy tim và các vấn đề về hô hấp. Giá trị khí máu và đánh giá hô hấp hỗ trợ nhu cầu can thiệp để cải thiện tình trạng thông khí của bệnh nhân và giảm WOB trước khi tình trạng của ông ta trở nên nguy kịch hơn. Sự hiện diện của CHF cấp tính là một trong những tiêu chí loại trừ đối với NIV ở bệnh nhân COPD cấp tính trên mãn tính. Bệnh nhân này có lẽ cần thông khí xâm lấn. Một số biện pháp có thể được thử, nhưng chúng không nên cản trở đặt nội khí quản nếu tình trạng của bệnh nhân xấu đi. Hai biện pháp đơn giản có thể được thực hiện là tiếp tục trị liệu oxy và duy trì bệnh nhân ở tư thế thẳng đứng hoặc bán Fowler.23 Xác định mong muốn của bệnh nhân cũng rất quan trọng. Anh ta muốn hỗ trợ tích cực nếu nó trở nên cần thiết? Nếu bệnh nhân không muốn đặt nội khí quản, NIV có thể được sử dụng, đặc biệt xem xét phương án thay thế nếu không được thông khí. |
Tóm lược
• Khả năng nhận ra rằng bệnh nhân cần có đường thở nhân tạo và thở máy là một kỹ năng cần thiết cho các học viên.
• Các quyết định được đưa ra trong môi trường chăm sóc cấp tính phải dựa trên các tiêu chí dựa trên bằng chứng, chứng minh rõ ràng rằng một kỹ thuật cụ thể có lợi và có liên quan đến kết quả tốt, chẳng hạn như chất lượng cuộc sống được cải thiện, thời gian lưu trú giảm hoặc tỷ lệ tử vong thấp hơn.
• ARF được định nghĩa là không có khả năng duy trì sự hấp thụ oxy và giải phóng carbon dioxide đầy đủ.
• Hai loại ARF là suy hô hấp do thiếu oxy và suy hô hấp ứ CO2 máu.
• Suy hô hấp thiếu oxy có thể được điều trị bằng oxy hoặc kết hợp với PEEP hoặc CPAP.
• Suy hô hấp tăng CO2 máu cấp tính xảy ra khi một người không thể duy trì thông khí đầy đủ để duy trì PaCO2.
• Các mục tiêu sinh lý cơ bản của thở máy nên bao gồm hỗ trợ hoặc cải thiện trao đổi khí ở phổi, tăng thể tích phổi và giảm WOB.
• Các quan sát đơn giản và trực tiếp có thể cung cấp thông tin có giá trị về nguyên nhân gây suy hô hấp và đóng vai trò là một hướng dẫn để lựa chọn một chiến lược điều trị thích hợp.
• Nhận biết các dấu hiệu lâm sàng của thiếu oxy máu và tăng CO2 máu là bước đầu tiên để điều trị thành công cho bệnh nhân bị suy hô hấp.
• Khởi phát suy hô hấp có thể thay đổi đáng kể tùy thuộc vào nguyên nhân gây ra bệnh lý chức năng thần kinh cơ.
• MIP và VC có thể được sử dụng để đánh giá sức cơ hô hấp của bệnh nhân bị bệnh lý thần kinh cơ. Xác định ABG cơ sở cùng với đo SpO2 định kỳ cũng phù hợp để quản lý những bệnh nhân này.
• WOB thường chiếm 1% đến 4% tổng lượng oxy tiêu thụ khi nghỉ ngơi. WOB tăng thường liên quan đến tăng tần số thở hoặc độ sâu của nhịp thở (hoặc cả hai).
• VC, PEF, nhịp thở, V̇ E và VD/VT có thể cung cấp thông tin có giá trị về tình trạng bệnh nhân và cảnh báo cho bác sĩ lâm sàng về bệnh lý chức năng hô hấp.
• Các tiêu chí tiêu chuẩn để bắt đầu thở máy bao gồm ngưng thở, ARF sắp xảy ra hoặc được xác nhận và giảm oxy máu kháng trị được đặc trưng bởi WOB tăng hoặc nhịp thở không hiệu quả.
• NIV cung cấp một giải pháp thay thế khả thi cho thở máy xâm lấn ở những bệnh nhân được chọn.





