Các biện pháp chung để kiểm soát nhiễm khuẩn
”Một bệnh nhân nam 72 tuổi bị ung thư lympho non-Hodgkin bị giảm bạch cầu trung tính sau khi hóa trị và vào ICU trong tình trạng khó thở và hạ huyết áp. Ông được đặt nội khí quản và thở máy, được dùng kháng sinh phổ rộng. Ông có sẵn đường truyền ngoại vi, trung tâm và động mạch. Một ống thông Foley và một sonde dạ dày cũng đã được đặt.”
Nhiễm trùng liên quan đến chăm sóc sức khỏe là nguyên nhân phổ biến làm tăng tỷ lệ tàn tật, tử vong và chi phí chăm sóc trong ICU. Một cách tiếp cận có hệ thống và đa chuyên khoa trong thực hành kiểm soát nhiễm trùng đã đi một chặng đường dài trong việc giảm thiểu vấn đề này. Bệnh nhân truyền nhiễm cần được cách ly để ngăn ngừa lây nhiễm cho bệnh nhân khác và nhân viên y tế. Ngoài các biện pháp phòng ngừa cách ly thích hợp, kiểm soát nhiễm trùng và sử dụng kháng sinh hợp lý là nền tảng chính trong quản lý những bệnh nhân này.
Bước 1: Đánh giá sự cần thiết của việc cách ly
• Sàng lọc tất cả bệnh nhân ICU về các điều sau:
– Giảm bạch cầu trung tính và rối loạn miễn dịch
– Tiêu chảy.
– Phát ban trên da.
– Mắc bệnh lây truyền trước đó.
– Người mang một chủng vi khuẩn gây dịch bệnh.
Bước 2: Xác định loại cách ly cần thiết
• Có hai loại cách ly trong ICU:
– Cách ly bảo vệ cho bệnh nhân giảm bạch cầu trung tính hoặc suy giảm miễn dịch khác để giảm cơ hội mắc các bệnh nhiễm trùng cơ hội.
– Cách ly nguồn bệnh hoặc các bệnh nhân bị nhiễm trùng để giảm thiểu khả năng lây truyền sang cho các bệnh nhân hoặc nhân viên khác.
• Phòng cách ly phải có cửa kín, vách ngăn bằng kính để quan sát và cả thông khí áp suất âm (cho cách ly nguồn bệnh) và thông khí áp suất dương (cho cách ly bảo vệ).
Bước 3: Xác định bệnh nhân có nguy cơ nhiễm trùng bệnh viện
• Các yếu tố nguy cơ liên quan đến bệnh nhân, điều trị và môi trường đối với sự phát triển của nhiễm trùng bệnh viện:
– Tuổi > 70
– Sốc.
– Chấn thương nặng.
– Suy thận cấp
– Hôn mê.
– Dùng kháng sinh trước đó.
– Thở máy.
– Dùng thuốc ảnh hưởng đến hệ miễn dịch (steroids, hóa trị).
– Đặt catheters.
– Nằm ICU kéo dài (>3 ngày).
Bước 4: Tuân thủ vệ sinh tay
• Tay là phương tiện phổ biến nhất để truyền sinh vật và ”vệ sinh tay” là một phương tiện hiệu quả nhất để ngăn chặn sự lây truyền theo chiều ngang giữa các bệnh nhân và nhân viên y tế.
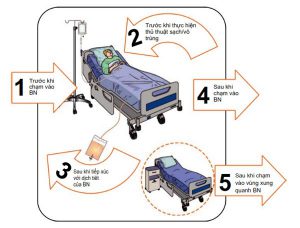
• Khi nào và tại sao – 5 thời điểm vệ sinh tay theo WHO (Hình 1.1):
1. Trước khi chạm vào bệnh nhân – để bảo vệ bệnh nhân khỏi mầm bệnh có hại trên tay bạn.
2. Trước khi làm thủ thuật vô trùng – để bảo vệ bệnh nhân chống lại vi khuẩn gây hại, hãy bao gồm cả vi khuẩn của bệnh nhân.
3. Sau khi phơi nhiễm với dịch tiết của bệnh nhân – để bảo vệ bản thân và môi trường chăm sóc sức khỏe khỏi vi trùng có hại từ bệnh nhân.
4. Sau khi chạm vào bệnh nhân – để bảo vệ bản thân và môi trường chăm sóc sức khỏe khỏi vi khuẩn có hại từ bệnh nhân
5. Sau khi chạm vào những thứ xung quanh bệnh nhân – để bảo vệ bản thân và môi trường chăm sóc sức khỏe khỏi mầm bệnh có hại từ bệnh nhân.
(Hãy nhớ rằng, có hai thời điểm trước và ba thời điểm sau khi chạm vào bệnh nhân)
• Làm như thế nào
– Rửa tay bằng xà phòng và nước khi chúng bị bẩn hoặc dính máu hay dịch tiết khác. Làm ướt tay, thoa xà phòng và sau đó chà mạnh chúng trong ít nhất 15 giây. Che tất cả các bề mặt của bàn tay và ngón tay, rửa bằng nước và sau đó lau khô bằng khăn dùng một lần (Fig. 48.1).
– Dùng cồn rửa tay (e.g., 0.5% chlorhexidine with 70% w/v ethanol) nếu tay không dính vết bẩn nào thấy được. Một sự kết hợp giữa chlorhexidine và cồn là lý tưởng vì chúng bao phủ các vi khuẩn gram dương và gram âm, virus, mycobacteria và nấm. Clorhexidine cũng có hoạt tính tồn dư (residual activity).
– Trong quá trình chuẩn bị bàn tay để phẫu thuật, tất cả đồ trang sức (ví dụ: nhẫn, đồng hồ, vòng đeo tay) phải được gỡ bỏ.
– Móng tay nên được cắt tỉa, không sơn móng tay hoặc gắn móng tay giả.
– Tránh mặc áo dài tay, cà vạt nên được bỏ vào trong, áo khoác không được khuyến khích, và mặc scrubs được khuyến khích.
Bước 5: Thực hiện các biện pháp phòng ngừa tiêu chuẩn
• Các biện pháp phòng ngừa tiêu chuẩn bao gồm các biện pháp phòng ngừa thận trọng được sử dụng mọi lúc, bất kể tình trạng nhiễm trùng bệnh nhân. Sử dụng các thiết bị bảo vệ cá nhân (PPE) như găng tay, áo choàng, mặt nạ, giày và khăn trùm đầu, v.v..
• Găng tay
– Nên đeo găng tay vô trùng sau quy trình vệ sinh tay, trong khi chạm vào màng nhầy và vùng da không nguyên vẹn và thực hiện các thủ thuật vô trùng (ví dụ: đặt đường động mạch, đường trung tâm và đặt sonde Foley).
– Găng tay sạch là an toàn khi chạm vào máu, các chất dịch cơ thể khác, các vật phẩm bị nhiễm bẩn và bất kỳ vật nào có khả năng lây nhiễm nào.
– Thay đổi găng tay giữa các công việc và thủ thuật trong cùng một bệnh nhân, đặc biệt là khi di chuyển từ vùng cơ thể bị ô nhiễm sang vùng cơ thể sạch sẽ.
– Không bao giờ đeo cùng một găng tay để chăm sóc nhiều hơn một bệnh nhân.
– Tháo găng tay sau khi chăm sóc bệnh nhân.
– Thực hành vệ sinh tay bất cứ khi nào găng tay được tháo ra.
• Gown
– Mặc áo choàng để tránh làm bẩn quần áo và da trong các thủ thuật có khả năng tạo ra các vệt máu, dịch cơ thể, dịch tiết hoặc bài tiết.
– Áo choàng vô trùng chỉ được yêu cầu cho các thủ thuật vô trùng, và với các công việc còn lại, một chiếc áo choàng sạch là đủ.
– Loại bỏ áo choàng bẩn càng sớm càng tốt, cẩn thận để tránh nhiễm bẩn.
• Mặt nạ, tấm chắn bảo vệ mắt và mặt
– Đeo khẩu trang và bảo vệ mắt đầy đủ (kính mắt là không đủ) hoặc tấm chắn mặt để bảo vệ màng nhầy của mắt, mũi và miệng trong khi làm thủ thuật và các hoạt động chăm sóc bệnh nhân có khả năng tạo ra văng/phun máu, dịch cơ thể, vv…
– Các bệnh nhân, người thân và nhân viên chăm sóc sức khỏe có biểu hiện triệu chứng hô hấp cũng nên sử dụng khẩu trang (ví dụ: ho).
• Giày và mũ trùm đầu
– Chúng không cần thiết cho việc chăm sóc thường quy
• Thiết bị chăm sóc bệnh nhân
– Thiết bị chăm sóc bệnh nhân đã qua sử dụng dính máu, dịch cơ thể, dịch tiết hoặc chất bài tiết nên được xử lý cẩn thận để tránh dính vào da và niêm mạc, nhiễm bẩn quần áo và chuyển vi sinh vật cho nhân viên y tế, bệnh nhân khác hoặc môi trường.
– Đảm bảo rằng những thiết bị có thể tái sử dụng không được dùng để chăm sóc bệnh nhân khác cho đến khi được làm sạch và khử trùng thích hợp.
– Đảm bảo các vật dùng một lần và vật sắc nhọn được loại bỏ đúng cách.
Bước 6: Thực hiện các biện pháp phòng ngừa dựa trên đường lây truyền
Ngoài các biện pháp phòng ngừa tiêu chuẩn, những điều sau đây cần được quan sát ở những bệnh nhân đã biết hoặc nghi ngờ lây nhiễm bằng đường không khí, tiếp xúc hoặc giọt bắn (droplet). Xem Bảng 1.1 để biết chi tiết.
| Bảng 1.1 Phòng ngừa dựa trên đường lây truyền | |||
| Nhiễm trùng qua đường hô hấp | Qua đường tiếp xúc | Qua giọt bắn (Droplet infections) | |
| Loại sinh vật | Mycobacterium tuberculosis (phổi/thanh quản) varicella zoster virus, zoster, herpes và sởi | Parainfluenza virus, virus hợp bào hô hấp, varicella zoster, virus viêm gan A, và rotavirus | Virus cúm, coronavirus liên quan đến SARS (SARS-CoV), adenovirus, và rhovovirus và các bệnh do vi khuẩn như Hemophilusenzae, Bordetella pertussis, Neisseria meningitidis, Mycoplasma pneumoniae, group A Streptococcus |
| Sự cách ly | Cách ly sớm trong phòng cách ly nhiễm khuẩn trong không khí (AIIR) với thông khí áp lực âm.
Trong hoàn cảnh giới hạn tài nguyên, sử dụng ít nhất một mặt nạ cho bệnh nhân và cách ly bệnh nhân trong một phòng đơn có cửa đóng. |
Cách ly sớm Bệnh nhân vào một phòng đơn | Cách ly sớm Bệnh nhân vào một phòng đơn |
| Sử dụng thiết bị bảo hộ cá nhân PPE | Sử dụng loại PPE phù hợp.
Khẩu trang/mặt nạ N95 respirator cho nhân viên y tế. |
Sử dụng loại PPE phù hợp | Sử dụng loại PPE phù hợp.
Cung cấp mặt nạ cho BN, và bắt buộc phải tuân thủ cách thứcvệ sinh hô hấp/ho |
| Vận chuyển trong bệnh viện | Hạn chế trừ khi vì mục đích y tế.
Trong quá trình vận chuyển, tất cả bệnh nhân nên đeo mặt nạ phẫu thuật và tuân thủ cách thức vệ sinh hô hấp/ho
|
Hạn chế trừ khi vì mục đích y tế
Che phủ vùng nhiễm trùng khi vận chuyển Vứt bỏ PPE bị ô nhiễm trước vận chuyển và sử dụng PPE sạch để chăm sóc bệnh nhân tại địa điểm mới |
Hạn chế trừ khi vì mục đích y tế
Trong quá trình vận chuyển, tất cả bệnh nhân nên đeo mặt nạ phẫu thuật và tuân thủ cách thức vệ sinh hô hấp/ho |
| General | Ưu tiên những nhân viên y tế đã chủng ngừa để cho chăm sóc bệnh nhân.
Nhân viên y tế nên được chủng ngừa ngay lập tức sau khi tiếp xúc mà không được bảo vệ với các bệnh nhiễm trùng có thể phòng được bằng vắc-xin (ví dụ: sởi, thủy đậu hoặc đậu mùa). Ưu tiên dọn dẹp và khử trùng các phòng, ít nhất là hàng ngày và trước khi tiếp nhận một bệnh nhân mới |
Sử dụng thiết bị dùng một lần hoặc chuyên dụng để chăm sóc bệnh nhân.
Ưu tiên dọn dẹp và khử trùng các phòng, ít nhất là hàng ngày và trước khi nhận một bệnh nhân mới. Nhấn mạnh vào các bề mặt và thiết bị thường xuyên chạm vào ở vùng lân cận của bệnh nhân. |
Ưu tiên dọn dẹp và khử trùng các phòng, ít nhất là hàng ngày và trước khi nhận một bệnh nhân mới. |
Đường không khí
- Các vi sinh vật gây bệnh có thể lơ lửng trong không khí dưới dạng các hạt nhỏ, sol khí (aerosols) hoặc bụi và duy trì lây nhiễm theo thời gian và khoảng cách.
Đường tiếp xúc
- Một số bệnh nhiễm trùng lây lan qua tiếp xúc trực tiếp hoặc gián tiếp với người bị nhiễm bệnh, và cũng từ bề mặt hoặc các vật dụng chăm sóc bệnh nhân trong phòng.
Đường giọt bắn (droplet)
- Vi sinh vật cũng có thể được truyền đi bởi những giọt lớn có kích thước > 5 μm được tạo ra trong quá trình ho, hắt hơi hoặc nói chuyện.
Bước 7: Sử dụng các chiến lược cụ thể tập trung vào việc ngăn ngừa các nhiễm trùng bệnh viện cụ thể
Ngoài các biện pháp phòng ngừa tiêu chuẩn và lây truyền cơ bản, có một số chiến lược tập trung vào việc ngăn ngừa nhiễm trùng bệnh viện cụ thể ở những bệnh nhân nguy kịch. Trong số này, viêm phổi liên quan đến máy thở (VAP), nhiễm trùng máu liên quan đến catheter (CRBSI) và nhiễm trùng đường tiết niệu (UTI) là quan trọng nhất.
Chiến lược chung để giảm VAP (SHEA/IDSA Practice Recommendation 2014):
• Tránh đặt nội khí quản bất cứ khi nào có thể.
• Cân nhắc thông khí không xâm lấn bất cứ khi nào có thể.
• Ưu tiên đặt nội khí quản đường miệng/mũi trừ khi chống chỉ định.
• Thuốc an thần tối thiểu cho bệnh nhân, dùng ngắt quãng thuốc an thần hàng ngày, thử nghiệm rút ống hàng ngày.
• Giữ đầu cao ở 30 – 45 ° ở vị trí cơ thể nằm nghiêng đầu cao (semi-recumbent).
• Tránh đặt ống NKQ lại bất cứ lúc nào có thể.
• Không cần thay đổi thường xuyên các mạch máy thở trừ khi bị bẩn hoặc hỏng hóc rõ ràng
• Theo dõi áp lực bóng cuff của nội khí quản (giữ nó trong khoảng 20-30 cmH2O) để tránh rò rỉ không khí xung quanh bóng cuff, có thể dẫn đến các mầm bệnh vi khuẩn xâm nhập vào đường hô hấp dưới, đồng thời cho phép tưới máu mao mạch tốt.
• Ưu tiên các ống nội khí quản có cổng hút dưới thanh môn (subglottic suction port) để ngăn chặn sự tiết ra xung quanh bóng cuff dẫn đến tình trạng nhiễm khuẩn do hít (microaspiration ) cho bệnh nhân cần thở máy nhiều hơn 48 hoặc 72 giờ.
| Bảng 1.2: Gói VAP được đề xuất bởi the Institute of Healthcare Improvement (2012) |
| • Nâng cao đầu
• Ngắt quãng an thần mỗi ngày • Huyết khối TM sâu • Dự phòng loét stress • Sử dụng chlorhexidine miệng để vệ sinh răng miệng hàng ngày |
Tạo điều kiện cho việc vận động sớm:
- Dự phòng huyết khốI TM sâu
- Dự phòng loét do stress
- Gói VAP ban đầu được đề xuất bởi Viện Cải thiện Y tế (Institute of Healthcare Improvement) vào năm 2012. Nó bao gồm 5 phần (Bảng 1.2) Ba yếu tố cuối cùng đã được xem xét kỹ lưỡng và nhiều cơ quan liên quốc gia không bao gồm chúng trong gói VAP và nhiều nơi khác có gói VAP của riêng họ, dựa theo chính sách hiện hành tại địa phương và bằng chứng khoa học có sẵn.
Các chiến lược chung để giảm nhiễm trùng liên quan đến catheter (CDC 2011—Updated 2017):
Nhiễm trùng liên quan đến catheter nội mạch có thể được ngăn chặn bằng cách duy trì thực hành tốt vô trùng khi đặt và xử lý catheter. Có một số thực hành tốt nhất định để ngăn ngừa CRBSI bao gồm:
– Sử dụng Clorhexidine để tắm hàng ngày ở bệnh nhân trên 2 tháng tuổi
– Tránh các vị trí ở xương đùi để đặt CVC ở người lớn và bệnh nhân béo phì. Vị trí ưa thích ở bệnh nhân trưởng thành là dưới đòn với sự chú ý đến nguy cơ biến chứng cơ học và hẹp tĩnh mạch dưới đòn. Các vị trí ở xương đùi tốt nhất nên tránh do tỷ lệ nhiễm trùng và nguy cơ huyết khối cao hơn. Trong trường hợp đặt catheter ở xương đùi khẩn cấp, tốt nhất nên chuyển qua đặt ở chi trên càng sớm càng tốt
– Vị trí đường trung tâm phải được phủ bằng gạc vô trùng hoặc băng vô trùng, trong suốt, bán thấm và chỉ nên thay với găng tay sạch hoặc vô trùng nếu nó bị ẩm, lỏng hoặc dính bẩn
– Vị trí đặt catheter nên được kiểm tra hàng ngày xem có dấu hiệu nhiễm trùng nào không.
– Cần đánh giá catheter nội mạch hàng ngày và loại bỏ khi không cần thiết.
– Tất cả các bộ chỉ định (administration sets) nên được thay đổi một cách thích hợp, ví dụ: mỗi ngày ở những bệnh nhân nhận máu, sản phẩm máu hoặc nhũ tương chất béo. Cứ sau mỗi 6 hoặc 12 giờ đối với propofol và không ít hơn 96 giờ và ít nhất 7 ngày một lần đối với các bộ IV thông thường.
– Các bộ kim truyền phải được thay đổi sau mỗi 72 giờ và tất cả các bộ chuyển đổi (transducer) dùng một lần hoặc có thể tái sử dụng nên được thay đổi trong khoảng thời gian 96 giờ.
| Bảng 1.3: Gói đường truyền trung tâm được đề xuất bởi Institute of Healthcare Improvement |
| • Vệ sinh tay
• Phòng ngừa rào cản tối đa (Maximal barrier precautions) • Khử trùng da bằng chlorhexidine • Lựa chọn vị trí đặt catheter tối ưu, tránh sử dụng tĩnh mạch đùi ở bệnh nhân trưởng thành • Xem xét hàng ngày về sự cần thiết của đường truyền, với việc loại bỏ kịp thời các đường truyền không cần thiết |
– Các thực hành khác bao gồm bố trí nhân viên đầy đủ với tỷ lệ y tá-bệnh nhân được duy trì, sử dụng thuốc mỡ kháng khuẩn tại vị trí đặt catheter thẩm tách máu và phải giám sát liên tục CLABSI ở cả ICU và không ICU.
Mặc dù có các biện pháp phòng ngừa đầy đủ, nếu tỷ lệ CLABSI vẫn cao, thì các biện pháp bổ sung như:
– Sử dụng CVC đã được khử trùng hoặc kháng khuẩn ở bệnh nhân trưởng thành
– Sử dụng các loại băng gạc có chứa chlorhexidine ở bệnh nhân trên 2 tháng tuổi
– Có thể thử sử dụng một thiết bị / nắp kết nối / bộ bảo vệ cổng có chứa chất khử khuẩn để che chắn các thiết bị kết nối.
Việc sử dụng khóa kháng khuẩn CVC (antimicrobial locks CVCs) hiện chỉ được khuyến nghị cho catheter chạy thận nhân tạo dài hạn, ở những bệnh nhân bị hạn chế đường truyền tĩnh mạch và có tiền sử CLABSI tái phát và ở những bệnh nhân có nguy cơ biến chứng nặng từ CLABSI (ví dụ: bệnh nhân có van nhân tạo hay graft động mạch chủ).
Gói đường truyền trung tâm của Viện Cải thiện Y tế nằm trong Bảng 1.3.
Chiến lược chung để giảm UTI (CDC 2009):
• Chỉ đặt sonde cho những chỉ định phù hợp.
• Thực hiện vô trùng khi đặt sonde tiểu.
• Duy trì hệ thống dẫn lưu kín.
• Duy trì lưu lượng nước tiểu không bị tắc nghẽn. Tại mọi thời điểm, nên buộc sonde tiểu phía trên đùi và túi nước tiểu nên treo dưới mức của bàng quang.
• Túi đựng nước tiểu không bao giờ được tiếp xúc với sàn.
• Thay đổi sonde tiểu hoặc túi dẫn lưu trong khoảng thời gian cố định không được khuyến khích. Chỉ thay đổi nếu có chỉ định lâm sàng như nhiễm trùng hoặc tắc nghẽn hoặc khi hệ thống kín bị tổn hại.
• Tháo sonde khi không còn cần thiết.
Gói Catheter Associated Urinary Tract Infection (CAUTI) Bundle từ liên đoàn International Federation of Infection Control (2016) được đưa ra trong Bảng 1.4.
| Bảng 1.4 Gói CAUTI BUNDLE từ the International Federation of Infection Control (2016) |
| Gói chăm sóc đường truyền/dẫn lưu (Insertion Care Bundle):
• Tránh đặt catheter không cần thiết • Chọn catheter có kích cỡ phù hợp • Sử dụng thiết bị/dụng cụ vô trùng • Đặt catheter sử dụng kỹ thuật không chạm vô trùng nghiêm ngặt • Dùng hệ thống dẫn lưu kín • Xem xét sự cần thiết của catheter hàng ngày và loại bỏ kịp thời khi không còn cần thiết • Dùng kỹ thuật vô trùng để chăm sóc catheter hằng ngày (ví dụ: vệ sinh tay, sử dụng thiết bị/dụng cụ vô trùng) • Đừng phá vỡ hệ thống dẫn lưu kín. Nếu cần lấy mẫu nước tiểu, lấy mẫu vô trùng qua cổng lấy mẫu (sampling port). |
Bước 8: Xem xét các yếu tố môi trường
• Làm sạch và khử trùng
• Duy trì việc làm sạch và khử trùng chất lượng cao cho tất cả các khu vực chăm sóc bệnh nhân, đặc biệt là giường, bàn cạnh giường, tay nắm cửa và thiết bị.
– Chất khử trùng hoặc chất tẩy rửa có đảm bảo EPA đáp ứng tốt nhất nhu cầu chung của ICU nên được sử dụng để làm sạch và khử trùng định kỳ.
– Lịch trình làm sạch hai lần mỗi tuần để làm sạch bề mặt, lau sàn hai – ba lần một ngày và làm sạch thiết bị đến cùng (khu vực giường bệnh nhân) sau khi bệnh nhân xuất viện hoặc tử vong.
• Kiến trúc và bố cục, đặc biệt là trong khi thiết kế ICU mới
– Đơn vị ICU có thể được đặt gần phòng mổ hoặc khoa cấp cứu để dễ dàng tiếp cận nhưng nên cách xa các khu vực chính.
– Hệ thống điều hòa không khí trung tâm được thiết kế theo cách mà không khí tuần hoàn phải đi qua các bộ lọc thích hợp.
– Khuyến cáo tất cả không khí nên được lọc với hiệu suất 99% xuống đến 5 μm.
– Chất lượng không khí phù hợp và an toàn phải được duy trì mọi lúc. Không khí chuyển động phải luôn luôn từ khu vực sạch đến bẩn.
– Nên có tối thiểu sáu lần thay đổi không khí trên mỗi phòng mỗi giờ, với hai lần thay đổi không khí mỗi giờ bao gồm không khí bên ngoài. Độ ẩm tương đối 30 – 60% và nhiệt độ 21- 24°C
– Cơ sở cách ly phải có cả thông khí áp suất âm và dương.
– Có các tuyến đường được phân chia rõ ràng về lượng giao thông qua ICU.
– Không gian thích hợp xung quanh giường: lý tưởng là 2.5–3m.
– Điện, không khí, cửa ra / kết nối chân không không nên cản trở việc tiếp cận xung quanh giường.
– Cần lắp đặt đủ số lượng chậu rửa.
– Máy pha gel cồn là cần thiết tại lối vào ICU, lối ra, mỗi chỗ ngủ và mỗi máy trạm.
– Cần có khu vực chuẩn bị thuốc riêng biệt.
– Cần có các khu vực riêng biệt để lưu trữ thiết bị sạch, lưu trữ và xử lý chất thải bẩn.
– Nên có những nhà vệ sinh phù hợp.
Bước 9: Biện pháp tổ chức và hành chính
• Làm việc với quản lý bệnh viện để có tỷ lệ bệnh nhân trên y tá tốt hơn trong ICU.
• Chính sách kiểm soát lượng giao thông đến và đi từ ICU để giảm nguồn ô nhiễm từ khách, nhân viên và thiết bị.
• Chính sách xử lý chất thải và vật sắc.
• Giáo dục và đào tạo cho nhân viên ICU về phòng ngừa nhiễm trùng bệnh viện.
• Thực hiện ICU protocols để ngăn ngừa nhiễm trùng bệnh viện.
• Kiểm tra và giám sát các bệnh nhiễm trùng và thực hành kiểm soát nhiễm trùng.
• Đội ngũ kiểm soát nhiễm khuẩn (phương pháp tiếp cận đa ngành).
• Quản lý kháng sinh.
• Tiêm phòng cho nhân viên y tế.
Quản lý kháng sinh
Quản lý kháng sinh đã được xác định là ”các biện pháp can thiệp phối hợp được thiết kế để cải thiện và đo lường việc sử dụng các tác nhân kháng sinh thích hợp bằng cách thúc đẩy lựa chọn phác đồ kháng sinh tối ưu bao gồm cả liều lượng, thời gian điều trị và đường dùng thuốc”.
Quản lý kháng sinh đảm bảo đúng thuốc với đúng liều lượng vào đúng thời điểm thích hợp cho bất kỳ nhiễm trùng nào, từ đó loại bỏ nhiễm trùng với các tác dụng phụ tối thiểu. Nó bao gồm kiểm tra và đáp ứng trong tương lai, giáo dục, hạn chế kháng sinh, giảm kháng sinh, sử dụng guideline, liều lượng và thời gian tối ưu, bác sĩ vi sinh và máy tính hỗ trợ lâm sàng. Thực hiện đúng, điều này có liên quan đến việc giảm kháng thuốc, cải thiện kết quả của bệnh nhân và việc sử dụng tài nguyên được tối ưu hóa. Những chính sách này đã cho thấy cải thiện việc kê đơn kháng sinh và mô hình kháng thuốc mà không làm tăng tỷ lệ tử vong của bệnh nhân hoặc thời gian nằm viện.
Quản lý kháng sinh
”Một bệnh nhân nam 70 tuổi được nhận vào ICU với liệt nửa người trái trong 4 ngày. Ông được đặt catheter khi nhập viện và đặt nội khí quản để bảo vệ đường thở. Ông ấy bị sốt 102°F kèm ớn lạnh và ngủ gà. Một loại kháng sinh phổ rộng đã được chỉ định theo kinh nghiệm sau khi cấy máu.”
Chỉ định kháng sinh thận trọng cùng với kiểm soát nhiễm trùng là nền tảng để ngăn chặn sự xuất hiện của vi khuẩn kháng thuốc trong ICU. Dùng kháng sinh thích hợp (lựa chọn đúng) và đầy đủ (đúng thời gian, đúng liều, đúng đường, đúng liệu trình) giúp cải thiện kết cục ở những bệnh nhân nhiễm trùng.
Bước 1: Xây dựng kế hoạch lựa chọn kháng sinh
• Kháng sinh trong ICU được sử dụng trong điều trị dự phòng, chủ yếu là phẫu thuật hoặc theo kinh nghiệm đối với bệnh có khả năng bị nhiễm trùng trong khi chờ kết quả nuôi cấy, hoặc dứt khoát khi nhiễm trùng được chứng minh bằng kết quả nuôi cấy dương tính.
• Nên chọn kháng sinh phù hợp tùy theo biểu hiện lâm sàng, mức độ nghiêm trọng của bệnh, khả năng gây bệnh và vị trí nhiễm trùng, tình trạng sử dụng kháng sinh gần đây, dịch tễ học tại địa phương, mô hình kháng thuốc và khả năng nhiễm trùng với vi khuẩn kháng thuốc.
• Lý do chỉ định và lựa chọn kháng sinh nên được ghi lại rõ ràng trong mẫu đơn kháng sinh, cần được kiểm tra định kỳ về sự tuân thủ và sự thích hợp.
• Cần hội chẩn sớm bác sĩ truyền nhiễm trong những trường hợp khó khăn.
Bước 2: Gửi mẫu cấy thích hợp
• Lý tưởng là gửi mẫu được lấy trước khi sử dụng kháng sinh.
• Máu, nước tiểu, đờm và dịch tiết nội khí quản phải được vận chuyển kịp thời trong môi trường thích hợp đến phòng xét nghiệm vi sinh và xử lý nhanh chóng.
Bước 3: Bắt đầu kháng sinh sớm
• Mỗi giờ chậm trễ trong việc bắt đầu dùng kháng sinh hiệu quả kể từ khi khới phát sốc nhiễm trùng làm tăng nguy cơ tử vong do nhiễm trùng huyết
• Kháng sinh nên được bắt đầu trong vòng 1 giờ sau khi nhận ra sốc nhiễm trùng vì ”Thời gian là mô”.
Bước 4: Chọn kháng sinh theo kinh nghiệm phù hợp
• Kháng sinh theo kinh nghiệm nên được lựa chọn cẩn thận vì lựa chọn ban đầu sai sẽ làm tăng tỷ lệ tử vong, ngay cả khi kháng sinh được thay đổi phù hợp sau khi thu được kết quả nuôi cấy.
• Lựa chọn kháng sinh ban đầu nên dựa trên tiền sử, bệnh nền hoặc lâm sàng, mô hình nhạy cảm của mầm bệnh trong cộng đồng và bệnh viện và mô hình khuẩn lạc trước đó.
• Nhóm kháng sinh được sử dụng gần đây thường nên tránh.
• Chọn kháng sinh phổ rộng có hoạt tính chống lại hầu hết các mầm bệnh vi khuẩn.
• Nhiễm trùng do mầm bệnh virus / nấm / ký sinh trùng cũng nên được nghĩ đến trong các bối cảnh lâm sàng thích hợp và nên chỉ định các xét nghiệm liên quan.
Bước 5: Phân tầng nguy cơ nhiễm khuẩn với các vi khuẩn kháng thuốc (Bảng 2.1)
• Bệnh nhân cần được đánh giá nguy cơ nhiễm vi khuẩn đa kháng thuốc.
• Ngoài các yếu tố rủi ro cổ điển đã đề cập ở trên, các yếu tố rủi ro sau đây cũng ngày càng được công nhận.
• Tuổi già.
• Thiếu khả năng độc lập về chức năng / giảm nhận thức.
• Tình trạng bệnh kèm theo: Suy gan/ Suy thận / tiểu đường / suy giảm miễn dịch.
• Có đặt catheter hoặc sonde, chẳng hạn như sonde tiểu.
• Nếu có một hoặc nhiều yếu tố nguy cơ, kháng sinh được chọn nên được mở rộng để bao phủ những vi khuẩn này.
| Bảng 2.1 Những nguy cơ nhiễm khuẩn đa kháng |
|
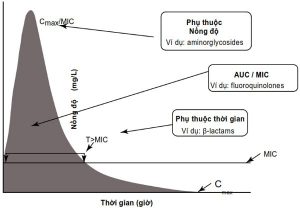
Bước 6: Tuân thủ các nguyên lý dược động học và dược lực học trong khi kê đơn thuốc kháng sinh (Hình 2.1)
• Cho liều tĩnh mạch phù hợp (Bảng 2.2).
• Cho kháng sinh xâm nhập (penetrate) ở nồng độ thích hợp vào nguồn nhiễm trùng dự đoán.
• Nồng độ ức chế tối thiểu (MIC) là một báo cáo vi sinh học biểu thị nồng độ tối thiểu của kháng sinh mà tại đó ức chế đươc sự phát triển của vi khuẩn và điểm cắt (breakpoint) là MIC phổ biến được chấp nhận để xác định tính nhạy cảm của vi khuẩn.
• MIC phải tương quan với các điểm cắt kháng sinh được chấp nhận phổ biến đối với các vi khuẩn cụ thể.
| Bảng 2.2: Appropriate doses of common antibiotics (Refer to Appendix A) |
|
|
• MIC dưới điểm cắt được coi là nhạy cảm và MIC trên điểm cắt được coi là kháng.
• Nên chọn loại kháng sinh có tỉ số MIC/Breakpoint tối thiểu.
• Kháng sinh phụ thuộc thời gian như β-lactams (ức chế vi khuẩn tối đa phụ thuộc vào thời gian trên MIC) nên được truyền dưới dạng truyền liên tục.
• Kháng sinh phụ thuộc liều như aminoglycoside (ức chế vi khuẩn tối đa phụ thuộc vào nồng độ cao nhất của kháng sinh) nên được dùng dưới dạng liều bolus mỗi ngày một lần.
• Điều chỉnh liều kháng sinh tùy theo rối loạn chức năng thận và gan.
• Cũng cần cân nhắc tăng thanh thải thận (High GFR), một hiện tượng được ghi nhận trong chấn thương, bỏng, nhiễm trùng huyết sớm do tăng thể tích phân phối do hồi sức dịch. Nên tăng liều kháng sinh trong những trường hợp này để đạt được nồng độ điều trị.
Bước 7: Đánh giá bệnh nhân hằng ngày và xuống thang kháng sinh một khi có kết quả nuôi cấy
• Đáp ứng lâm sàng nên được đánh giá thường xuyên, và nếu bệnh nhân đáp ứng thuận lợi, kháng sinh nên được xuống thang với phổ hẹp hơn, và nên dừng những kháng sinh không cần thiết nếu kết quả nuôi cấy cho phép.
• Quyết định tiếp tục, thu hẹp hoặc ngừng kháng sinh phải được thực hiện trên cơ sở phán đoán của bác sĩ lâm sàng và kết quả xét nghiệm như giảm bạch cầu, giảm CRP và mức procalcitonin thấp.
• Việc sử dụng kháng sinh một cách thận trọng để phân biệt khuẩn lạc với mầm bệnh và lựa chọn kháng sinh phù hợp nên được thực hiện với sự tư vấn của bác sĩ vi sinh và truyền nhiễm.
Bước 8: Cân nhắc kết hợp kháng sinh trong các tình huống cụ thể
• Sự kết hợp của kháng sinh (hai loại kháng sinh thích hợp chống lại cùng một vi khuẩn) được chỉ định trong các chủng đa kháng khó điều trị như Acinetobacter và Pseudomonas sp. Liệu pháp kết hợp cũng được chỉ định cho bệnh nhân giảm bạch cầu trung tính bị nhiễm trùng huyết nặng và bệnh nhân chọn lọc bị nhiễm pseudomonas nặng với suy hô hấp và sốc. Tương tự, một sự kết hợp của beta- lactam và macrolide được khuyến cáo cho bệnh nhiễm khuẩn huyết do phế cầu.
- Tránh các kiểu kết hợp như vancomycin với piperacillin/tazobactam, có thể dẫn đến tăng độc tính cho thận.
Bước 9: Quyết định về thời gian điều trị kháng sinh
• Thời gian điều trị nên được cá nhân hóa nhưng các liệu trình ngắn hơn (4 – 7 ngày) đã được thấy là tương đương với các liệu trình dài hơn (7-14 ngày) trong phần lớn bệnh nhân
• Các liệu trình dài hơn có thể phù hợp ở những bệnh nhân có đáp ứng lâm sàng chậm, các ổ nhiễm trùng không thể dẫn lưu được, hoặc suy giảm hụt miễn dịch bao gồm giảm bạch cầu.
• Nếu kết quả nuôi cấy là âm tính và có đáp ứng lâm sàng thuận lợi, hầu hết các kháng sinh có thể được dừng sau 5 ngày.
• Trong nhiễm trùng Pseudomonas và Acinetobacter, nhiễm trùng huyết nặng nên được điều trị trong thời gian dài hơn.
Bước 10: Thực hiện chương trình quản lý kháng sinh
• Tạo thành một đội quản lý kháng sinh cùng với các nhà vi trùng học, y tá kiểm soát nhiễm khuẩn, bác sĩ truyền nhiễm và dược sĩ lâm sàng.
• Giáo dục nhân viên ICU các nguyên tắc quản lý kháng sinh là điều quan trọng hàng đầu..
• Nên sử dụng phác đồ kháng sinh phù hợp với địa phương/bệnh viện.
• Sử dụng tối ưu thông tin có được từ phòng xét nghiệm vi sinh.
• Hợp tác chặt chẽ với các bác sĩ vi sinh và các bác sĩ khác liên quan đến việc kê đơn thuốc kháng sinh.
• Sử dụng tối ưu hồ sơ bệnh án điện tử và hỗ trợ quyết định lâm sàng và nhắc nhở các bác sĩ xuống thang và ngừng kháng sinh kịp thời là vô cùng hữu ích.
Sốc nhiễm trùng
”Một bệnh nhân nam 60 tuổi mắc bệnh tiểu đường vào viện vì khó tiểu và sốt. Dấu hiệu sinh tồn của ông khi nhập viện như sau: mạch 120l / phút, HA 80/50 mmHg và nhịp thở 28l / phút. Ông ta mất định hướng và kích động.”
Nhiễm trùng huyết được định nghĩa là ”rối loạn chức năng cơ quan đe dọa tính mạng do sự rối loạn điều hòa đáp ứng của vật chủ với nhiễm trùng”. Rối loạn chức năng cơ quan được đánh giá ở tại giường bằng sự thay đổi điểm SOFA. Xác định sớm các rối loạn chức năng cơ quan với thang điểm qSOFA sẽ giúp hồi sức sớm dẫn đến giảm tỷ lệ tàn tật và tử vong.
Sốc nhiễm trùng được định nghĩa là ”một tập hợp con của bệnh nhiễm trùng huyết, trong đó các bất thường về chuyển hóa tế bào và tuần hoàn đủ nặng để làm tăng đáng kể tỷ lệ tử vong”. Trên lâm sàng, sốc nhiễm trùng là nhiễm trùng huyết dẫn đến giảm tưới máu mô, với tụt huyết áp cần dùng thuốc vận mạch – và tăng nồng độ lactate. Thuật ngữ nhiễm trùng huyết nặng đã được loại bỏ trong định nghĩa sepsis 3 mới.
Bước 1: Chăm sóc đường thở và hô hấp
• Chăm sóc đường thở đúng cách, và nếu cần, thông khí hỗ trợ cần được bắt đầu ngay lập tức ở tất cả các bệnh nhân bị nhiễm trùng huyết nặng và sốc (xem Chương 23, Tập 2). Kiểm soát hô hấp sớm làm giảm mức tiêu thụ oxy của cơ hô hấp và cho phép tưới máu tốt hơn ở các cơ quan quan trọng.
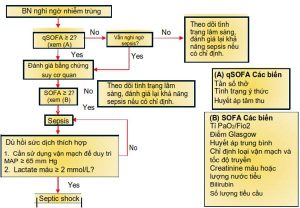
Bước 2: Nhận diện nhiễm trùng huyết và sốc nhiễm trùng
• Nhiễm trùng huyết có biểu hiện lâm sàng thay đổi, tùy thuộc vào vị trí nhiễm trùng, vi khuẩn gây bệnh, cơ quan chịu nhiều ảnh hưởng hoặc kiểu rối loạn chức năng cơ quan, sự hiện diện của các bệnh mãn tính tồn tại trước đó và quan trọng nhất là khoảng thời gian trước khi biểu hiện. Vì cả nhiễm trùng và rối loạn chức năng cơ quan đều có thể khó nhận thấy, nên cần có chỉ số nghi ngờ cao để chẩn đoán nhiễm trùng huyết. Điểm SOFA và qSOFA được sử dụng để xác định rối loạn chức năng cơ quan, nó sẽ làm tăng sự nghi ngờ nhiễm trùng huyết ở bệnh nhân nghi nhiễm trùng (Bảng 3.1). Vì tính SOFA yêu cầu xét nghiệm máu, bệnh nhân nghi ngờ nhiễm trùng có khả năng nằm ICU kéo dài hoặc tử vong trong bệnh viện có thể được xác định kịp thời tại giường bệnh với qSOFA, ví dụ có từ 2 hoặc nhiều hơn những điều sau đây: Hạ huyết áp: huyết áp tâm thu ≤ 100 mmHg, thay đổi nhận thức (GCS dưới 15) và thở nhanh:tần số thở ≥ 22 l/ph. Một sơ đồ xác định nhiễm trùng huyết và sốc nhiễm trùng được trình bày ở Hình 3.1.
![Bảng 3.1 Sequential [Sepsis-Related] Organ Failure Assessment (SOFA) Score Sequential [Sepsis-Related] Organ Failure Assessment Score](https://www.healcentral.org/wp-content/uploads/2020/08/tong_quan_ve_benh_nhiem_trung_3-300x229.jpg)
• Nhiễm trùng huyết có thể ảnh hưởng đến tất cả các hệ cơ quan, đặc biệt là hệ tim mạch và hệ hô hấp với hạ huyết áp và hội chứng suy hô hấp cấp tính (ARDS). Tổn thương thận cấp tính (AKI) với thiểu niệu và tăng creatinine huyết thanh. Lú lẫn và mê sảng cũng là biểu hiện rất phổ biến của hệ thần kinh trung ương trong nhiễm trùng huyết. Các biểu hiện khác của nhiễm trùng huyết bao gồm liệt ruột, men gan bất thường, tăng đường huyết, giảm tiểu cầu và đông máu nội mạch rải rác (DIC), rối loạn chức năng tuyến thượng thận và hội chứng bệnh bình giáp (euthyroid sick syndrome).
• Phân loại bệnh nhân nhiễm trùng huyết và sốc nhiễm trùng giúp phân loại, tiên lượng và lựa chọn liệu pháp điều trị thích hợp.
Bước 3: Hồi sức ban đầu
• Hồi sức dịch là vô cùng quan trọng trong xử trí ban đầu cho bệnh nhân bị nhiễm trùng huyết do giảm tưới máu mô và sốc nhiễm trùng.
• Lập một đường ngoại vi lớn và test nước ban đầu (initial fluid challenge) là 1000 mL dịch tinh thể (normal saline hoặc Ringer lactate) để đạt được tối thiểu 30 ml/kg trong 3 giờ với sự theo dõi cẩn thận các dấu hiệu sống. Sau khi hồi sức dịch ban đầu, việc truyền thêm dịch phải được hướng dẫn bởi việc đánh giá lại tình trạng huyết động thường xuyên.
• Nếu không rõ ràng loại sốc nào, cần theo dõi huyết động hơn nữa.
• Có thể làm siêu âm tim ban đầu để đánh giá.
• Đáp ứng bù dịch nên được đánh giá bằng cách sử dụng các chỉ số động hơn là các chỉ số tĩnh. Các chỉ số động có độ chính xác tốt trong việc dự đoán đáp ứng với test nước bằng tăng thể tích nhát bóp. Những kỹ thuật này bao gồm nâng chân thụ động trong khi đo thể tích nhát bóp ở bệnh nhân thở tự nhiên, hoặc sự thay đổi của huyết áp tâm thu, áp lực mạch hoặc thể tích nhát bóp bằng cách sử dụng tương tác tim phổi trong khi thở máy.
• Đáp ứng bù dịch phải luôn luôn được đánh giá kết hợp với dung nạp dịch. Dung nạp dịch có thể được đánh giá bằng lâm sàng hoặc sử dụng siêu âm phổi.
• Trong sốc nhiễm trùng cần dùng thuốc vận mạch, MAP mục tiêu là 65 mmHg.
• Lượng nước tiểu mục tiêu: tối thiểu là 0.5 ml/kg/h.
Bước 4: Xét nghiệm ban đầu
• Khi bệnh nhân đang được hồi sức, hãy gửi máu để xét nghiệm công thức máu, cấy máu (hai bộ) và nuôi cấy thích hợp khác tùy thuộc vào tình huống lâm sàng, urê, creatinine, điện giải đồ, xét nghiệm chức năng gan, ECG và X-quang ngực.
• Lấy máu động mạch để phân tích khí máu động mạch và lactate. Tăng lactate là một đặc trưng của giảm tưới máu toàn thể và cần được chú ý khẩn cấp.
• Xét nghiệm lactate nối tiếp nên được thực hiện thường xuyên vì nó có thể hữu ích trong việc theo dõi đáp ứng với hồi sức, khi lactate ban đầu cao do giảm tưới máu mô
• Nếu không làm được lactate, thiếu hụt bazơ (nhiễm toan chuyển hóa) trong trường hợp không có hoặc suy thận, có thể được coi là một dấu hiệu thay thế của nhiễm toan lactic.
• Các bio-marker của nhiễm trùng như procalcitonin không chẩn đoán được nhiễm trùng huyết. Tuy nhiên, chúng có giá trị tiên đoán âm rất cao và có thể được sử dụng để loại trừ nhiễm trùng huyết. Xét nghiệm Procalcitonin nối tiếp có thể hữu ích trong việc xuống thang kháng sinh. Xét nghiệm procalcitonin không nên trì hoãn hồi sức dịch và dùng kháng sinh ở bệnh nhân nhiễm trùng huyết và sốc nhiễm trùng.
Bước 5: Bắt đầu kháng sinh
• Các kháng sinh phổ rộng thích hợp theo phác đồ bệnh viện nên được bắt đầu ngay lập tức, tốt nhất là trong vòng 1 giờ sau khi biểu hiện sốc nhiễm trùng.
• Nên nuôi cấy phù hợp trước khi bắt đầu dùng kháng sinh, nhưng nếu chúng bị trì hoãn vì lý do hậu cần quá 45 phút, nên bắt đầu dùng kháng sinh.
• Lựa chọn một phác đồ kháng sinh tối ưu là một trong những yếu tố chính quyết định kết cục trong nhiễm trùng huyết và sốc nhiễm trùng. Do đó, một hoặc nhiều thuốc hoạt động chống lại được các mầm bệnh có khả năng như vi khuẩn/nấm hoặc virus và có sự thấm tốt vào cơ quan dự đoán nên được chọn.
• Liều dùng kháng sinh nên dựa trên nguyên lý dược động học / dược lực học và đặc tính cụ thể của kháng sinh được sử dụng.
• Các yếu tố nguy cơ đối với các vi khuẩn gram âm kháng đa kháng gây nhiễm trùng huyết nên được tìm kiếm. Các yếu tố nguy cơ bao gồm thời gian nằm viện kéo dài, sử dụng kháng sinh gần đây, nhập viện trước đó và nhiễm khuẩn trước đó hoặc nhiễm trùng với các vi sinh vật đa kháng thuốc.
• Liệu pháp kết hợp với bao phủ cả gram âm được khuyến cáo trong nhiễm khuẩn huyết do Pseudomonas aeruginosa. Liệu pháp phối hợp cũng có thể được sử dụng cho những bệnh nhân có nguy cơ cao đối với các vi khuẩn đa kháng như Acinetobacter và ở những bệnh nhân bị giảm bạch cầu và suy giảm miễn dịch.
• Nên sử dụng kết hợp beta-lactam và macrolide ở những bệnh nhân bị sốc nhiễm trùng do phế cầu.
• Thời gian điều trị thường là 7-10 ngày; liệu trình dài hơn có thể được chấp thuận ở những bệnh nhân có đáp ứng lâm sàng chậm, ổ nhiễm trùng không dẫn lưu được, một số bệnh nhiễm nấm hoặc virus, hoặc suy giảm miễn dịch bao gồm giảm bạch cầu.
• Điều trị bằng thuốc kháng vi-rút nên được bắt đầu càng sớm càng tốt ở những bệnh nhân nhiễm trùng huyết nặng hoặc sốc nhiễm trùng do virus khi nghi ngờ, chẳng hạn như cúm nặng.
• Ở những bệnh nhân có các yếu tố nguy cơ nhiễm Candida xâm lấn như tình trạng suy giảm miễn dịch (giảm bạch cầu, hóa trị liệu, cấy ghép, đái tháo đường, suy gan mạn, suy thận mạn), các thiết bị xâm lấn mạch máu kéo dài (catheter lọc máu, catheter tĩnh mạch trung tâm) , dinh dưỡng ngoài ruột, hoại tử tụy, phẫu thuật lớn gần đây (đặc biệt là ổ bụng), sử dụng kháng sinh phổ rộng kéo dài, nằm viện/ICU kéo dài, nhiễm nấm gần đây và nhiễm khuẩn đa ổ, điều trị kháng nấm theo kinh nghiệm nên được bắt đầu (tham khảo chương 55 , Tập 1).
Bước 6: Kiểm soát nguồn nhiễm trùng
• Cần cố gắng chẩn đoán chính xác vị trí nhiễm trùng để kiểm soát ổ nhiễm càng sớm càng tốt. Cân nhắc cụ thể việc dẫn lưu áp xe, loại bỏ mô hoại tử bị nhiễm trùng, loại bỏ thiết bị có khả năng gây nhiễm trùng và kiểm soát dứt điểm nguồn nhiễm vi khuẩn đang diễn ra.
• Kiểm soát nguồn nhiễm trùng nên được thực hiện ngay khi có thể. Lý tưởng nhất là trong vòng 6 – 12 giờ, việc trì hoãn hơn 12 giờ có thể dẫn đến kết cục tồi tệ hơn.
• Các đường truyền trung tâm và các thiết bị nội mạch khác cần được loại bỏ kịp thời trong trường hợp sốc nhiễm trùng sau khi lập được đường truyền khác.
Bước 7: Liệu pháp chất lỏng
• Dịch tinh thể được lựa chọn trong nhiễm trùng huyết và sốc nhiễm trùng. Tránh tăng chloremia có thể là một vấn đề quan trọng với hồi sức thể tích lớn. Dung dịch muối cân bằng chứa ít clorua hơn normal saline và được sử dụng để làm dịch hồi sức.
• Albumin 5% có thể được xem xét để hồi sức ban đầu và thay thế thể tích nội mạch sau đó ở bệnh nhân nhiễm trùng huyết và sốc nhiễm trùng khi bệnh nhân cần một lượng lớn tinh thể để duy trì tưới máu.
• Hydroxyethyl starches không có vai trò trong việc hồi sức của nhiễm trùng huyết và sốc nhiễm trùng do ảnh hưởng của nó đối với chức năng thận và hệ thống đông máu và làm tăng tỷ lệ tử vong trong các thử nghiệm lâm sàng.
Bước 8: Sử dụng vận mạch tối ưu
• Thuốc vận mạch nên được bắt đầu càng sớm càng tốt trong sốc nhiễm trùng vì thời gian và mức độ hạ huyết áp có liên quan đến tăng tỷ lệ tử vong.
• Thuốc vận mạch (norepinephrine) cần được bắt đầu để giữ MAP cao hơn 65 mmHg (xem Chương 18, Tập 1) là một thuốc được lựa chọn.
• Nên đặt đường động mạch ở tất cả những bệnh nhân này.
• Thêm vasopressin liều thấp (0,03 đơn vị / phút) nếu bệnh nhân vẫn bị hạ huyết áp với catecholamine.
• Epinehrine nên được chọn làm vận mạch thay thế trong sốc nhiễm trùng đáp ứng kém với norepinephrine.
• Vasopressin không phải là first line cho hạ huyết áp.
• Dopamine có thể được sử dụng như một thuốc thay thế cho norepinephrine ở những bệnh nhân chọn lọc như có nguy cơ loạn nhịp rất thấp và cung lượng tim thấp và / hoặc nhịp tim thấp.
• Thuốc vận mạch liều cao phải luôn luôn được truyền qua đường trung tâm.
• Cần cố gắng hết sức để giảm bớt thuốc vận mạch khi huyết áp ổn định.
• Dopamine liều thận (liều thấp) không nên được sử dụng ở những bệnh nhân này.
• Nên truyền Dobutamine hoặc thêm vào thuốc vận mạch (nếu đang sử dụng) khi có rối loạn chức năng cơ tim như áp lực đổ đầy tim tăng cao và cung lượng tim thấp.
Bước 9: Xuống thang dịch và vận mạch
Đối với những bệnh nhân cho thấy đáp ứng với điều trị, nên giảm tốc độ truyền dịch. Điều chỉnh dịch xuống mức duy trì, chuyển sang cho ăn đường ruột.
• Cố gắng duy trì cân bằng dịch trung tính.
• Nếu bệnh nhân không có nước tiểu, thuốc lợi tiểu liều thấp ở bệnh nhân ổn định có thể đạt được sự cân bằng dịch trung tính.
Bước 9: Corticosteroids
• Sốc nhiễm khuẩn không đáp ứng với bù dịch và thuốc vận mạch nên được xem xét cho hydrocortisone IV.
• Liều 200 mg / ngày, truyền liên tục trong 24 giờ hoặc 50 mg IV mỗi sáu giờ được ưu tiên để khôi phục áp lực động mạch trung bình
• Liệu pháp steroid có thể được tiếp tục khi bệnh nhân còn dùng thuốc vận mạch và giảm dần trong một tuần.
• Liều thay thế steroid nên được tiếp tục ở những bệnh nhân đang điều trị steroid mãn tính.
• Thử nghiệm kích thích ACTH (adrenocorticotropic hormone) không được khuyến cáo thường quy.
Bước 10: Duy trì kiểm soát đường huyết
• Theo dõi thường xuyên đường huyết cần phải được thực hiện.
• Một protocol tiếp cận để quản lý đường huyết trong ICU được khuyến cáo ở những bệnh nhân nhiễm trùng huyết nặng, bắt đầu truyền insulin khi hai lần đường huyết liên tiếp ≥ 180 mg / dL. Protocol này nên nhắm mục tiêu đường huyết ≤ 180 mg / dL hơn là đường huyết mục ≥ 110 mg / dL.. Giữ lượng đường huyết trong máu từ 140 – 180 mg / dL, tốt nhất là insulin đường tĩnh mạch.
Bước 11: Những điều trị khác
• Mục tiêu truyền máu là giữ cho huyết sắc tố > 7,0 g / dL ở người lớn không có vấn đề ngoại lai như thiếu máu cơ tim. Không cần phải cung cấp huyết tương tươi đông lạnh để điều chỉnh các bất thường đông máu trong trường hợp không chảy máu hoặc không làm các thủ thuật xâm lấn theo kế hoạch.
• Các chất điều hòa miễn dịch như hệ thống lọc máu và ulinastatin không có bằng chứng chính về lợi ích và không có khuyến nghị nào cho việc sử dụng chúng thường quy.
• Thông khí cơ học bảo vệ phổi nên được sử dụng bất cứ khi nào bắt đầu thở máy ở bệnh nhân nhiễm trùng huyết và sốc nhiễm trùng.
• Thuốc giảm đau nên được giảm thiểu và nên dùng liều không liên tục.
• Liệu pháp thay thế thận trong nhiễm trùng huyết và tổn thương thận cấp tính phải ở dạng liệu pháp liên tục (continuous therapy) hoặc lọc máu chậm kéo dài hàng ngày (slow extended daily dialysis).
Bước 12: Các liệu pháp sau đây không còn được khuyến cáo trong điều trị bệnh nhiễm trùng nặng
• Activated protein C.
• Immunoglobulins.
• Selenium tĩnh mạch.
Bước 13: Hỗ trợ chung
• Hỗ trợ chung của ICU như dinh dưỡng, điều trị dự phòng loét do stress và dự phòng huyết khối tĩnh mạch sâu nên được tiến hành.
Nhiễm trùng nhiệt đới nặng
”Một bệnh nhân nữ 26 tuổi bị sốt cao trong 10 ngày sau đó bị phù bàn chân và giảm lượng nước tiểu trong 4 ngày. Cô khó thở và ho khan trong 2 ngày qua. Không có tiền sử khó thở kịch phát về đêm hay khó thở khi nằm. Cô có chảy máu mũi 1 ngày. Không có tiền sử du lịch gần đây. Khi thăm khám, cô tỉnh, định hướng tốt. Nhịp tim 124 l/phút, huyết áp 90/60 mmHg và SpO2 86%. Có vảy (eschar) dưới vú trái. Phổi nghe ran ẩm 2 bên (crepitations). Khám tim mạch không có bất thường. Xét nghiệm máu có Hb 9.0 mg/dl, tiểu cầu 70.000/mm3 , urê máu 108 mg/dl, creatinine máu 1.6 mg/dl, đường máu 91 mg/dl, SGOT/PT, 440/235. X-quang phổi là gợi ý thâm nhiễm phế nang lan tỏa hai bên. Phân tích khí máu động mạch cho thấy pH 7.38, pO2 58 mmHg, pCO2 44, 44 mmHg, HCO3 15 mmol / L, SaO2 – 86%.”
Nhiễm trùng nhiệt đới nghiêm trọng tổn thương đa cơ quan, mặc dù nguyên nhân phổ biến của việc nhập ICU nhưng việc xác định nguyên nhân là một thách thức. Sốt xuất huyết, sốt mò, viêm não/viêm màng não, sốt rét, vv là những nguyên nhân gây lớn gây sốt nhiệt đới ở ICU Ấn Độ. Theo dõi chặt chẽ và điều trị hỗ trợ bằng kháng sinh khi cần thiết, là phương pháp điều trị chính trong hầu hết các bệnh nhiễm trùng này. Xác định nhanh chóng nhiễm trùng có thể điều trị là bắt buộc để có một kết cục tốt hơn.
Bước 1: Đánh giá và hồi sức ban đầu
• Đánh giá ABC.
• Hồi sức dịch là nền tảng chính của điều trị ban đầu trong hầu hết các bệnh nhiễm trùng nhiệt đới vì chúng biểu hiện muộn, có thể có tiêu chảy chiếm ưu thế và thường bị mất nước.
• Hội chứng rò rỉ mao mạch (capillary leak syndrome) là một biến chứng trong nhiều bệnh nhiễm trùng nhiệt đới.
• Đồng thời, cũng cần theo dõi chặt chẽ tình trạng quá tải thể tích và phù phổi.
• Bệnh nhân có hội chứng bệnh não cần đánh giá đường thở và thông khí hỗ trợ sát sao hơn.
• Trong khi quá trình hồi sức đang diễn ra, hãy gửi các xét nghiệm:
– Công thức máu toàn phần: Giảm bạch cầu trung tính và giảm tiểu cầu là những đặc điểm phổ biến trong nhiều bệnh nhiễm trùng nhiệt đới. Leptospirosis, sốt mò thường có tăng bạch cầu.
– C-reactive protein (CRP).
– Phết máu ngoại vị tìm kí sinh trùng sốt rét, kháng nguyên sốt rét kép.
– Kháng nguyên Dengue (NS1) và huyết thanh (IgM).
– Cấy máu, nước tiểu và đàm khi thích hợp.
– Leptospira antibody (IgM).
– Kháng thể sốt mò (IgM) – Xét nghiệm sắc ký miễn dịch nhanh.
– Cấy máu – nên làm 2 mẫu
– Widal and typhi dot (Nếu sốt kéo dài >7 ngày).
– XN chức năng gan thận.
– Siêu âm để loại trừ áp xe gan.
• Tùy thuộc vào dịch tễ địa phương, cần làm các XN đặc hiệu hơn cho những sinh vật thích hợp.
Bước 2: Khai thác bệnh sử có trọng điểm
• Nhiễm trùng nhiệt đới có thể có một loạt các biểu hiện không đặc hiệu khác nhau và các triệu chứng tổng quát.
• Triệu chứng cụ thể đặc trưng cho một số sinh vật nên được tìm kiếm cẩn thận.
• Sốt:
– Nhiều bệnh nhiễm trùng nhiệt đới có các đợt sốt không đặc hiệu (Bảng 4.1). Hiếm gặp, kiểu hình sốt có thể giúp chẩn đoán, chẳng hạn như sốt xen kẽ trong sốt rét cách nhật (vivax hoặc falciparum) và sốt 2 pha trở lại (saddle back biphasic fever) trong sốt xuất huyết. Sốt 2 pha với giai đoạn đầu kéo dài 5 -7 ngày, sau đó là giai đoạn sốt thứ hai trong 1- 2 ngày.
• Chán ăn và giảm cân:
– Bệnh sử giảm cân nghiêm trọng hiện diện ở một số bệnh nhiễm trùng nhiệt đới như bệnh lao, bệnh leishmania nội tạng, bệnh brucellosis, bệnh giardia và bệnh sán máng.
| Bảng 4.1 Những bệnh nhiễm Trùng nhiệt đới có sốt |
|
• Tiêu chảy và nôn:
– Tiêu chảy cấp tính là một đặc điểm của bệnh tả, Giardia, rotavirus, Cryptosporidium, Isospora, và Bacillus cereus (độc tố).
– Tiêu chảy có máu xảy ra trong bệnh lỵ amip, enteroinvasive và enterohemor-rhagic Escherichia coli, Shigella, Salmonella, Yersinia, Clostridium perfrin-gens, và Campylobacter.
– Tiêu chảy mạn tính (>2 tuần) là đặc trưng của nhiễm giardiasis, lỵ amíp, lao ruột, giun lươn, sán máng, và giun.
• Đau bụng:
– Đau bụng cấp tính với các đặc điểm của viêm phúc mạc có thể xuất hiện trong thủng ruột do bệnh thương hàn và áp xe gan do amip vỡ.
– Các bệnh nhiễm trùng nhiệt đới khác biểu hiện đau bụng cấp tính là áp xe gan do amip, vỡ lách (sốt rét, thương hàn), đau quặn mật (Ascaris), tắc ruột hoặc xoắn ruột (giun đũa), viêm vòi trứng cấp tính (Chlamydia) và viêm dạ dày ruột nặng
• Vàng da:
– Vàng da kèm sốt có thể là một đặc điểm của một số bệnh nhiễm trùng nhiệt đới như viêm gan virus, bệnh leptospirosis, sốt phát ban, thương hàn, bệnh sốt vàng, bệnh brucellosis, áp xe gan do amip, bệnh lao kê, sốt rét (tán huyết do thiếu hụt G6PD), viêm đường mật tăng dần (Ascaris) và hội chứng tán huyết do urê máu (Shigella, E. coli).
• Ho và khó thở:
– Chúng có thể nổi trội trong các bệnh nhiễm trùng như lao phổi lan rộng, áp xe phổi do amip, hội chứng suy hô hấp cấp tính (bệnh sốt phát ban bụi rậm – scrub typhus, bệnh leptospirosis, sốt rét trong giai đoạn muộn), xuất huyết phế nang lan tỏa (sốt xuất huyết, leptospirosis). bệnh kí sinh trùng ở phổi (pulmonary hydatid disease), sán lá phổi và bệnh dịch hạch thể phổi.
• Đau đầu:
– Hầu hết các bệnh sốt – đặc biệt là sốt rét, thương hàn và sốt xuất huyết – có kèm đau đầu.
• Viêm họng:
– Đau họng nghiêm trọng kèm nuốt đau là đặc điểm của nhiễm Corynebacterium diphtheriae.
• Tiểu máu, khó tiểu và đau quặn thận:
– Một số bệnh nhiễm trùng nhiệt đới như bệnh sán máng, lao thận và viêm niệu đạo chlamydial có thể biểu hiện với tiểu máu.
• Tiền sử phát ban trên da (xem bước 3).
• Tiền sử du lịch: Một danh sách các địa điểm đã du lịch gần đây theo thứ tự thời gian nên được gợi ra. Nhiễm trùng đặc hữu ở các khu vực địa lý khác nhau nên được xem xét trong chẩn đoán phân biệt.
• Tiền sử nghề nghiệp: Tiếp xúc với nguồn nước bị ô nhiễm có thể là đầu mối của bệnh leptospirosis.
• Biến đổi theo mùa: Nhiều bệnh nhiễm trùng nhiệt đới có xu hướng xảy ra trong mùa gió mùa.
• Tiếp xúc với động vật: chó cưng (ví dụ nhiễm rickettsial, bệnh ho gà, v.v.)
Bước 3: Tiến hành thăm khám có trọng điểm
• Khám tổng quát: Kiểm tra bệnh thiếu máu, hạch, vàng da và phù.
• Da: Nhiều bệnh nhiễm trùng nhiệt đới có biểu hiện ở da và chúng cần được tìm kiếm tỉ mỉ:
– Ban dát sẩn (maculopapular rash) – sốt xuất huyết, sốt phát ban, sởi và rubella.
– Mày đay (Urticaria) – strongyloidiasis và schistosomiasis.
– Chấm xuất huyết (petechial rash) – sốt phát ban, viêm màng não,và sốt xuất huyết do virus.
– Mụn nước – thủy đậu, herpes simplex, và herpes zoster.
– Vết loét đóng vảy (eschar)—Sốt mò (hình 4.1).
• Bụng: Kiểm tra gan lách lớn và trướng bụng:
– Gan lớn ưu thế – Viêm gan siêu vi, áp xe gan do amip, leptospirosis, sốt vàng và brucellosis.
– Lách lớn ưu thế – sốt rét, thương hàn, sốt phát ban, leishmaniasis thể nội tạng, và bệnh sán hydatid disease.
– Chướng bụng có thể là do cổ trướng (bệnh lao) hoặc giãn các quai ruột (bệnh lỵ Shigella).
• Hệ tim mạch
– Nhịp tim chậm tương đối là một đặc điểm của thương hàn và sốt phát ban.
– Tràn dịch màng phổi (lao).
– Âm thổi mới xuất hiện – đặc biệt là trào ngược – và viêm nội tâm mạc.
• Hệ thần kinh:
– Lú lẫn và giảm nhận thức: sốt rét thể não, thương hàn, sốt xuất huyết, bệnh leptospirosis, sốt phát ban, bệnh dại và sốt xuất huyết do virus.
– Các đặc điểm bệnh não chiếm ưu thế: arbovirus, herpes simplex, sởi, thủy đậu, sốt vàng và bệnh dại.
– Đặc điểm màng não chiếm ưu thế: enterovirus, bệnh lao, amíp và giun lươn, vi khuẩn.
– Co giật: sốt rét thể não, sán máng, neurocysticercosis (nhiễm ấu trùng sán lợn hệ thần kinh trung ương), u lao và sán não.
• Mắt: nhiễm trùng kết mạc, chấm xuất huyết (leptospirosis và typhus), nhiễm trùng do virus.
Bước 4: Phương pháp tiếp cận hội chứng để chẩn đoán và điều trị bệnh nhiễm trùng nhiệt đới
• Hội chứng biểu hiện:
– Sốt không phân biệt được – undifferentiated fever (lên đến 2 tuần): Sốt rét (P. falciparum), sốt mò, leptospirosis, sốt phát ban, sốt dengue và một số virus khác.
– Sốt kèm ban/giảm tiểu cầu: Dengue, rickettsial, não mô cầu, sốt rét (thường là falciparum), leptospirosis, sởi, rubella và virus phát ban khác (exanthem).
– Sốt kèm ARDS: Sốt mò, sốt rét falciparum, influenza bao gồm H1N1, leptospirosis, hantavirus, bệnh melioidosis, viêm phổi cộng đồng nặng do Legionella spp. và Streptococcus pneumoniae và xuất huyết phế nang lan tỏa do bệnh mạch máu collagen (collagen vascular diseases).
– Sốt do bệnh não: viêm não (viêm não do virus HSV, Japanese B viêm não do virus khác), viêm màng não (S. pneumoniae, Neisseria meningitidis, Haemophilus influenzae, enteroviruses), sốt mò, sốt rét thể não và bệnh não do thương hàn.
– Sốt kèm suy đa cơ quan: nhiễm khuẩn huyết, sốt rét falciparum, leptospirosis, sốt mò, dengue, viêm gan A hoặc E với suy gan tối cấp và hội chứng gan thận, Hanta virus, hội chứng thực bào tế bào máu (hemophagocytosis syndrome) và hội chứng hoạt hóa đại thực bào.
• Cho xét nghiệm tùy vào hội chứng biểu hiện
– Sốt kèm ban/giảm tiểu cầu: huyết thanh dengue, số lượng tiểu cầu, huyết thanh chikun-gunya, huyết thanh não mô cầu, huyết thanh rickettsial, test Widal (thương hàn), huyết thanh virus Epstein–Barr
– Sốt kèm ARDS: huyết thanh sốt mò, phết máu ngoại vi tìm kí sinh trùng sốt rét và kháng nguyên, H1N1 PCR, huyết thanh leptospirosis.
– Sốt kèm suy đa cơ quan: phết máu ngoại vi tìm kí sinh trùng sốt rét và kháng nguyên, huyết thanh Leptospira, huyết thanh dengue, huyết thanh Legionella, huyết thanh varicella và huyết thanh influenza.
– Sốt do bệnh não – xét nghiệm đặc hiệu: MP smear và kháng nguyên; chọc dịch não tủy, CT scan cho viêm màng não do lao, viêm màng não mủ, và viêm não do virus, huyết thanh virus herpes và PCR.
• Các test đặc hiệu
– Dengue
- Phân lập virus, RNA virus (RT-PCR) và kháng nguyên sốt xuất huyết NS1 (xét nghiệm miễn dịch) trở nên dương tính trong 4 ngày đầu tiên.
- Xét nghiệm ELISA tìm kháng thể IgM (dương tính ngày 6) – kháng thể igG xuất hiện sau 7-10 ngày và kéo dài vài tháng đến nhiều năm. Trong sốt xuất huyết lần thứ 2, kháng thể IgG có nồng độ cao sớm khi bị bệnh. Phát hiện kháng thể bằng xét nghiệm ức chế hemagglutination: tăng ít nhất bốn lần về hiệu giá kháng thể trung hòa trong các mẫu ghép cặp.
– Leptospirosis
- Huyết thanh học với xét nghiệm ngưng kết vi thể là tiêu chuẩn vàng với sự tăng gấp bốn lần chuẩn độ giữa huyết thanh cấp tính và đang hồi phục hoặc chỉ cần chỉ số hiệu giá cao hơn 1: 800 thì được quyền chẩn đoán.
- Các xét nghiệm huyết thanh học khác là kháng thể IgM bằng xét nghiệm dot enzyme-based immunoassay với độ nhạy 30% sau 3 ngày và 100% sau 10 ngày mắc bệnh.
- Xét nghiệm phản ứng chuỗi polymerase (PCR) cho kháng nguyên Leptospira cho thấy nhiều hứa hẹn.
- Tăng nồng độ creatine phosphokinase là một dấu hiệu hỗ trợ.
– Sốt rét
- Nên lấy 3 mẫu phết máu ngoại vi dày và mỏng cách nhau 12-24h. Hiệu suất cao nhất của phết máu ngoại vi xảy ra trong hoặc ngay sau khi sốt đỉnh cao; tuy nhiên, phết máu không nên bị trì hoãn trong khi chờ cơn sốt đỉnh cao.
- Phết máu dày nhạy hơn 20 lần so với phết mỏng, nhưng việc xác định loài có thể khó khăn hơn. Ký sinh trùng có thể được tính dựa trên số lượng hồng cầu bị nhiễm bệnh.
- Phết mỏng có độ nhạy kém hơn phết dày nhưng dễ xác định loài hơn.
- Test này nên được xem là test định tính.
- The quantitative buffy coat là một kỹ thuật nhạy cảm như phết máu dày.
- Kháng nguyên sốt rét – các xét nghiệm sắc ký miễn dịch dựa trên kháng thể đối với kháng nguyên sốt rét như protein-2 giàu histidine (Pf HRP2), LDH ký sinh trùng (pLDH) hoặc plasmodium aldolase dường như rất nhạy cảm và đặc hiệu. RDT có độ nhạy và độ đặc hiệu > 95%. Sốt rét được loại trừ nếu hai RDT tương ứng âm tính.
– Nhiễm trùng rickettsial
- Tìm kiếm vết loét đóng vảy-eschar (vỏ màu đen, 5–20 mm)—được thấy trong 40% trường hợp.
- IgM sốt mò.
- Weil Felix OXK: 1:320 hoặc cao hơn (độ đặc hiệu cao, độ nhạy kém).
- Huyết thanh cho sốt phát ban – kháng thể đối với kháng nguyên 65 KD.
- Xét nghiệm sắc ký miễn dịch nhanh có độ nhạy và độ đặc hiệu 80-90%. Kháng thể huỳnh quang gián tiếp: ”tiêu chuẩn vàng”.
– Sốt thương hàn
- Chẩn đoán sốt thương hàn chủ yếu là lâm sàng.
- Cấy là phổ biến có độ đặc hiệu được xem là 100%. Cấy tủy xương có độ nhạy 90% cho đến ít nhất 5 ngày sau khi bắt đầu dùng kháng sinh cấy máu, dịch tiết ruột và phân dương tính trong 85–90% bệnh nhân trong tuần đầu tiên khởi phát bệnh.. Cấy nhiều mẫu máu (>3) mang lại độ nhạy 73–97%. Mẫu cấy có thể tích lớn (10–30 ml) có thể làm tăng khả năng phát hiện.
– Các xét nghiệm đặc biệt
- Procalcitonin, ESR, CRP.
- Dịch hút, dịch nạo và dịch mủ có thể nhuộm gram và nuôi cấy. Khi nghi ngờ nhiễm virus herpes simplex, xét nghiệm Tzanck có thể được thực hiện bằng cách cắt bỏ một tổn thương và lấy một phần của đáy tổn thương.
- Các mẫu sinh thiết từ các tổn thương ban xuất huyết không gây tổn thương hoặc kéo dài: Sinh thiết các nốt da viêm, loét và cơ (viêm cơ mủ nhiệt đới – tropical pyomyositis) nên được thực hiện.
- Huyết thanh HIV.
- Hình ảnh: XQ ngực. siêu âm bụng và CT scan (khi có chỉ định).
Bước 5: Bắt đầu chăm sóc hỗ trợ tổng quát và hỗ trợ cơ quan cụ thể
• Nhiều bệnh nhiễm trùng nhiệt đới là tự giới hạn. Theo dõi chặt chẽ và hỗ trợ cơ quan tổng quát trong những ngày đầu hoặc những tuần bị nhiễm trùng huyết do virus hoặc ký sinh trùng sẽ cứu được nhiều bệnh nhân.
Bước 6: Bắt đầu điều trị theo kinh nghiệm dựa trên biểu hiện ban đầu
• Điều trị đặc hiệu chỉ có giá trị cho một vài bệnh nhiễm trùng nhiệt đới.
• Kháng sinh theo kinh nghiệm dựa trên tiếp cận hội chứng và mức độ lưu hành của loại nhiễm trùng đặc thù tùy theo khu vực địa lý, nên được bắt đầu tại thời điểm nhập viện. Xuống thang kháng sinh nên được thực hiện sau khi xác định được loại nhiễm trùng cụ thể.
• Ceftriaxone và doxycycline là những kháng sinh theo kinh nghiệm được lựa chọn để điều trị bệnh thương hàn, leptospirosis và sốt mò, một khi bệnh sốt rét được loại trừ.
• Trong trường hợp chống chỉ định với doxycycline, nên sử dụng azithromycin.
Bước 7: Bắt đầu điều trị đặc hiệu sau khi xác định được chẩn đoán
• Dengue
– Một protocol về liệu pháp truyền dịch đã được phát triển bởi WHO
– Một liều bolus ban đầu là dextrose 5% in normal saline hoặc Ringer Lactate (20 ml/kg) được truyền trong 15 phút, sau đó truyền liên tục (10-20 ml/kg/giờ, tùy theo đáp ứng lâm sàng) cho đến khi dấu hiệu sống và lượng nước tiểu được bình thường hóa.
– Dịch tinh thể có hiệu quả tương đương cao phân tử trong hồi sức dịch.
– Bình thường hóa hematocrit là một mục tiêu quan trọng của bù dịch sớm.
– Tuy nhiên, một hematocrit bình thường hoặc thấp có thể gây hiểu lầm ở những bệnh nhân bị chảy máu quá mức và giảm thể tích nặng.
– Quan sát lâm sàng chặt chẽ là điều cần thiết, ngay cả sau khi thể tích máu bình thường được phục hồi, vì bệnh nhân có thể bị sốc trong 1 ngày 2 sau hồi sức dịch ban đầu, tương ứng với giai đoạn tăng tính thấm thành mạch trong sốt xuất huyết dengue.
– Điều trị sốt: Kiểm soát sốt bằng paracetamol, bọt biển lạnh (cold sponging) và dịch truyền lạnh IV. Tránh dùng aspirin và NSAID do nguy cơ chảy máu và nguy cơ xuất hiện hội chứng Reye (bệnh não).
– Điều trị sốc và suy đa cơ quan.
– Điều trị nhiễm trùng thứ phát.
– Điều trị biến chứng.
– Hướng dẫn lâm sàng về chảy máu. Thời gian chảy máu
Khám đáy mắt – xuất huyết võng mạc
Nghiệm pháp dây thắt: dương tính là hơn 20 chấm xuất huyết trong 1 inch.
Khi vòng đo huyết áp được giữ ở trị số giữa của huyết áp tâm thu và huyết áp tâm trương trong 5 phút.
– Truyền tiểu cầu cần được chỉ định trong giảm tiểu cầu có triệu chứng.
– Truyền tiểu cầu chưa được chứng minh là có hiệu quả trong việc ngăn ngừa hoặc kiểm soát xuất huyết nhưng có thể được bảo đảm ở những bệnh nhân bị giảm tiểu cầu nặng (< 10.000 / mm3) và chảy máu tích cực. Truyền tiểu cầu dự phòng ở bệnh nhân giảm tiểu cầu nặng nhưng không có chảy máu đang hoạt động thường không được khuyến cáo.
– Quản lý các biến chứng của bù dịch trong sốt xuất huyết.
– Hematocrit giảm cùng với tình trạng huyết động ổn định và lượng nước tiểu phù hợp cho thấy sự pha loãng máu và/hoặc tái hấp thu dịch bị thoát mạch.
– Nên sử dụng thận trọng các dịch truyền tĩnh mạch với sự theo dõi thích hợp.
– Có thể phải ngừng truyền dịch nếu cần ngay lập tức, để tránh phù phổi, mất cân bằng điện giải, hạ hoặc tăng natri máu và nhiễm toan chuyển hóa do tăng clo máu.
• Leptospirosis
– Điều trị với penicillin liều sáu triệu đơn vị mỗi ngày hoặc ceftriaxone 1g mỗi 12 giờ.
– Ở những bệnh nhân dị ứng penicillin, có thể sử dụng doxycycline tiêm tĩnh mạch hoặc uống, 100 mg mỗi 12 giờ.
– Điều trị sốc, đông máu rải rác nội mạch và suy đa cơ quan.
• Sốt mò
– Doxycycline là thuốc được chọn.
– Trong trường hợp trẻ nhỏ và phụ nữ mang thai, azithromycin là thuốc được lựa chọn.
– Rifampicin cũng đã được sử dụng như một loại thuốc thay thế.
• Sốt thương hàn
– Ceftriaxone i.v. 50–75 mg/kg/ngày trong 10–14 ngày là thuốc được chọn để bao phủ MDR S. typhi. Azithromycin và Ciprofloxacin là thuốc thay thế.
– Cân nhắc dexamethasone 3 mg/kg sau đó là 1 mg/kg mỗi 6 giờ trong 48 h ở những trường hợp chọn lọc với bệnh não, tụt huyết áp hay DIC.
• Sốt rét falciparum
– Đối với nhiễm trùng Plasmodium falciparum mắc phải ở những khu vực không có chủng kháng chloroquine, bệnh nhân nên được điều trị bằng chloroquine đường uống. Nên dùng liều chloroquine 600 mg (= 1000 mg muối) ban đầu, sau đó là 300 mg (= 500 mg muối) vào lúc 6, 24 và 48 giờ sau liều ban đầu cho tổng liều chloroquine là 1500 mg (= 2500 mg muối).
– Đối với các chủng kháng chloroquine, các lựa chọn điều trị như sau: Dẫn xuất artisisinin loại bỏ ký sinh trùng rất nhanh, hiện là thành phần quan trọng của điều trị sốt rét trên toàn thế giới và đã được chứng minh là làm giảm tỷ lệ tử vong trong sốt rét nặng so với quinine tiêm. Liệu pháp kết hợp dựa trên Artemisinin, bao gồm artesunate–mefloquine, artemether– lumefantrine, artesunate–amodiaquine, và dihydroartemisinin– piperaquine, có hiệu quả cao.
Theo CDC protocol, artesunate được tiêm tĩnh mạch với 4 liều bằng nhau 2.4 mg/kg trong 3 ngày. Phác đồ dùng thuốc theo khuyến cáo của WHO đòi hỏi liều mỗi 12 giờ vào ngày 1 và sau đó mỗi ngày một lần. Đôi khi điều trị lên đến 7 ngày có thể được chỉ định ở những bệnh nhân nặng.
• Quinine sulfate: Quinine khởi phát tác dụng nhanh và kết hợp với tetracycline, doxycycline hoặc clindamycin đã được chứng minh là một lựa chọn điều trị rất hiệu quả đối với nhiễm P. falciparum mắc phải ở những vùng có chủng kháng chloroquine.

Sốt mới khởi phát
”Một bệnh nhân nam 70 tuổi được đưa vào ICU với xuất huyết não. Vào ngày thứ năm nhập viện, ông ấy bị sốt 100°F. Ông không được đặt nội khí quản và sonde tiểu, cũng không có đường truyền tĩnh mạch ngoại biên hay sonde dạ dày. Cảm nhận của ông ta vẫn không thay đổi, và huyết động ổn định.”
Cơn sốt mới xuất hiện là một vấn đề gặp phải hàng ngày trong ICU. Lý do có thể rất đa dạng như nguyên nhân không nhiễm trùng, nhiễm trùng nhẹ hoặc là biểu hiện ban đầu của một nhiễm trùng nặng. Điều này sẽ kích hoạt một đánh giá lâm sàng cẩn thận và một cách tiếp cận có hệ thống để phân biệt các khả năng này.
Buớc 1: Ghi lại nhiệt độ
• Tất cả các bệnh nhân trong ICU nên được ghi lại nhiệt độ, tối thiểu hàng giờ theo biểu đồ trong hồ sơ điều dưỡng theo protocol ICU.
• Vị trí được đo nhiệt độ phải được đánh dấu trong biểu đồ điều dưỡng (O = miệng, R = trực tràng, A = nách, T = màng nhĩ).
• Tất cả ICU nên đo nhiệt độ trung tâm (màng nhĩ, trực tràng), được hiệu chỉnh và khử trùng đúng cách.
• Nhiệt độ có thể được ghi theo Centigrade hoặc Fahrenheit.
• Phương pháp và vị trí đo tương tự nên được sử dụng lặp đi lặp lại để tạo điều kiện cho xu hướng đo nối tiếp.
• Ở những bệnh nhân suy giảm miễn dịch ổn định, nhiệt độ trung tâm dưới 101°F (tương đương với nhiệt độ miệng 100 F) trong đó thăm khám lâm sàng không cho thấy bất kỳ nguồn sốt rõ ràng nào có thể được quan sát trong vài giờ trước khi bắt đầu kiểm tra.
• Theo nguyên tắc chung, khi nhiệt độ trung tâm trên 38,3°C (101 ° F) cần đảm bảo sự chú ý đặc biệt.
• Ở những bệnh nhân suy giảm miễn dịch, nhiệt độ ở mọi mức độ đều nên được kiểm tra.
Bước 2: Lấy bệnh sử chi tiết
• Lấy bệnh sử thích hợp từ y tá và xem xét biểu đồ kỹ lưỡng.
• Hỏi về thuốc, truyền máu, tiêu chảy, phát ban, thủ thuật mới, thay băng, đặt catheters và đường đặt (cả lấy và loại bỏ), lọc máu
• Thời gian đặt ống thông tiểu, tĩnh mạch trung tâm và động mạch.
Bước 3: Thực hiện thăm khám lâm sàng có trọng điểm
• Kiểm tra bất kỳ nguồn nhiễm trùng hoặc nguyên nhân không nhiễm trùng của sốt (Bảng 5.1 và 5.2).
• Thăm khám có hệ thống từ đầu đến chân:
– Chảy mủ ở mũi, đau xoang.
– Sưng tuyến mang tai, vệ sinh miện.
– Nghe phổi (bao gồm cả đáy phổi).
– Âm thổi mới.
| Bảng 5.1 Những nguyên nhân gây sốt không do nhiễm trùng trong ICU |
|
| Bảng 5.2 Những nguyên nhân nhiễm trùng của sốt mới khởi phát tại ICU |
|
– Khám bụng, đau trên xương mu.
– Vị trí đặt đường truyền/dẫn lưu có mủ và ban đỏ, chú ý ngày đặt.
– Nhiễm trùng vị trí sonde tiểu.
– Vết mổ, vị trí dẫn lưu (tháo băng gạc).
– Phát ban da.
– Khám phụ khoa.
– Sưng đau chân.
– Loét do tư thế nằm.
Bước 4: Xét nghiệm
• Nếu kiểm tra lâm sàng không gợi ý mạnh mẽ là sốt không do nhiễm trùng, nên gửi hai mẫu cấy máu trong tình huống sau đây:
– Những BN có nhiệt đô > 101 °F.
– Ở những bệnh nhân huyết động không ổn định hoặc xuất hiện rối loạn chức năng cơ quan mới hoặc bị suy giảm miễn dịch, với sốt mới khởi phát ở bất kỳ mức độ nào.
• Tất cả các ICU nên có một protocol cấy máu với sự tư vấn của khoa vi sinh:
– Khử trùng da: 2% chlorhexidine hoặc 2% iốt, cho 30 giây để làm khô.
– Vị trí: hai vị trí tĩnh mạch ngoại vi, hoặc một từ phần xa của đường truyền trung tâm và một từ ngoại vi, Nếu một mẫu máu không thể được lấy từ tĩnh mạch ngoại vi, thì có thể được lấy từ các ống lumen khác nhau của multilumen catheter.
– Tối thiểu hai bộ (mỗi bộ chứa hai chai, một bộ hiếu khí và một bộ kỵ khí) Ít nhất 10 ml trong mỗi chai – được tiêm trực tiếp vào chai nuôi cấy.
– Ghi nhãn cẩn thận: vị trí, ngày và thời gian lấy mẫu.
• Nếu lâm sàng nghi ngờ nhiễm trùng và tập trung vào nhiễm trùng, nên làm các xét nghiệm sau:
– Công thức máu, CRP, procalcitonin khi nghi ngờ có nhiễm trùng.
– Xét nghiệm hình ảnh có trọng điểm như: XQ ngực, Siêu âm bụng, CT bụng/ngực.
– Nếu có tiêu chảy, Xét nghiệm phân và máu ẩn trong phân, tế bào mủ, Clostridium difficile toxin và GDH.
– Tổng phân tích nước tiểu và cấy nước tiểu.
– Siêu âm tim qua thành ngực/thực quản – tìm kiếm sùi.
– Đờm, hút nội khí quản, không soi phế quản hoặc nội soi phế quản với rửa phế quản phế quản để làm nhuộm Gram, nhuộm AFB, nhuộm Fungal và nuôi cấy vi khuẩn định lượng và độ nhạy.
– Tránh cấy vị trí đầu sonde tiểu, bề mặt băng/gạc vết thương và ống dẫn lưu đã đặt > 48h.
• Xu hướng số lượng bạch cầu hoặc CRP có giá trị để xác định bất kỳ nhiễm trùng mới nào.
Bước 5: Bỏ đường truyền nếu nghi ngờ bị nhiễm trùng
• Tất cả các bệnh nhân có đường truyền mạch máu trung tâm trong một thời gian và sốt kéo dài mà không có nguồn nhiễm trùng rõ ràng nào khác thì nên được loại bỏ sớm nhất nếu đáp ứng bất kỳ tiêu chí nào sau đây:
– Viêm hoặc có mủ hiện diện tại vị trí đặt hoặc dọc theo catheter.
– Không có nguồn nhiễm trùng nào khác.
– Khởi phát đột ngột, liên quan đến sốc nhanh chóng.
– Lòng catheter (lumen) không còn chức năng.
– Sốt khi bắt đầu truyền/lọc máu.
– Nhiễm trùng huyết hoặc nhiễm nấm dai dẳng.
• Gửi mẫu cấy bán định lượng ở vị trí trong da và đầu của đường truyền trung tâm.
• Nhiễm trùng đường trung tâm được coi là đáng kể trong các tình huống sau:
– Nuôi cấy cùng một sinh vật từ cả hai đầu catheter và ít nhất một lần cấy máu dưới da.
– Nhiều mẫu cấy có Staphylococci (đặc biệt là coagulase-negative Staphylococci) và Candida.
– Cấy bán định lượng ở đầu catheter (>15 cfu).
– Thời gian khác nhau rõ ràng – tăng trưởng được phát hiện từ mẫu catheter ít nhất 2 giờ trước khi tăng trưởng được phát hiện từ mẫu tĩnh mạch ngoại biên (Hình 5.1).
Bước 6: Chẩn đoán
• Ở những bệnh nhân thở máy, viêm phổi nên được xem xét bằng thăm khám lâm sàng, dịch tiết mủ ở nội khí quản, tăng số lượng bạch cầu và thâm nhiễm phổi mới hoặc xấu đi trên XQ.
• Cân nhắc nhiễm trùng tiết niệu ở những BN đặt ống thông vào bàng quang và có tế bào mủ trong nước tiểu.
• Cân nhắc viêm xoang ở bệnh nhân có sonde dạ dày đường mũi và chảy nước mũi có mủ.
• Cân nhắc tiêu chảy do viêm (máu ẩn trong phân dương tính) với chướng bụng, và những BN dùng kháng sinh, kiểm tra viêm đại tràng do C. difficile.
• Cân nhắc nhiễm trùng phụ khóa nếu có dịch tiết âm đạo.
Bước 7: Bắt đầu điều trị
• Nếu nghi ngờ nguyên nhân nhiễm trùng gây sốt, nên bắt đầu điều trị bằng kháng sinh theo kinh nghiệm.
• Việc lựa chọn kháng sinh nên được hướng dẫn bởi phác đồ kháng sinh của bệnh viện và nguồn nhiễm trùng bị nghi ngờ.
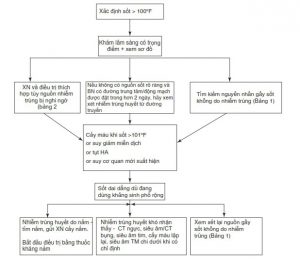
• Ở những bệnh nhân bị sốt kéo dài mặc dù đã dùng kháng sinh phổ rộng, hãy tìm nguồn nhiễm trùng khó nhận thấy.
• Cân nhắc nhiễm trùng huyết do nấm ở những bệnh nhân bị nhiễm nấm.
• Đừng bao giờ quên những nguyên nhân sốt không do nhiễm trùng.
Nhiễm trùng do nấm
”Một bệnh nhân nam 50 tuổi bị đái tháo đường được nhập viện vì viêm tụy. Ông đã được dùng imipenem trong 2 tuần. Ông bị sốt định kỳ (spiking fever) và CT bụng cho thấy tụ dịch quanh tụy. Sự tăng trưởng của Candida đã được tìm thấy trong nước tiểu của ông.”
Với tỷ lệ bệnh nhân cao tuổi ngày càng tăng, bệnh đồng mắc, thời gian điều trị ICU kéo dài, liệu pháp xâm lấn, phẫu thuật lớn, cấy ghép tạng đặc và tế bào gốc tạo máu, sử dụng kháng sinh phổ rộng và thuốc ức chế miễn dịch, đã có sự gia tăng của tỉ lệ nhiễm nấm và sử dụng thuốc chống nấm. Candidemia (nhiễm trùng huyết do candida) là bệnh nhiễm nấm xâm lấn phổ biến nhất gặp phải trong ICU và là nguyên nhân phổ biến thứ tư gây nhiễm trùng huyết. Candida albicans là loài phổ biến nhất được xác định trên toàn thế giới, nhưng tỷ lệ mắc bệnh không do candida albicans đang gia tăng, như Candida tropicalis (ở các nước nhiệt đới), Candida glabrata và Candida krusei với hai chủng sau có thể tăng tỷ lệ tử vong do kháng azole cao tới 47%. Các loại nấm khác gây nhiễm trùng được thấy trong ICU là aspergillosis và zyeimycosis xâm lấn. Với mối đe dọa ngày càng tăng của sự kháng thuốc, thuốc kháng nấm nên được sử dụng một cách thận trọng, có thể là điều trị dự phòng, theo kinh nghiệm hoặc như một liệu pháp điều trị dứt điểm.
Bước 1: Khai thác bệnh sử và thăm khám lâm sàng có trọng điểm để nhận diện những Bệnh nhân có nguy cơ nhiễm trùng huyết do nấm
• Các yếu tố nguy cơ cổ điển được mô tả cho candidemia như sau:
– Nằm ICU kéo dài.
– Dùng kháng sinh phổ rộng.
– Catheters TM trung tâm.
– Nuôi dưỡng ngoài ruột.
– Giảm bạch cầu trung tính.
– Nhiễm candida xâm chiếm/cư trú (candida colonization).
– Đái tháo đường.
– Chạy thận.
– Viêm tụy.
– Có thiết bị cấy ghép nhân tạo (Implantable prosthetic devices).
– Dùng thuốc ức chế miễn dịch (glucocorticoid, hóa trị liệu, thuốc điều hòa miễn dịch).
– Phẫu thuật ổ bụng.
• Tất cả các bệnh nhân nghi ngờ candidema nên khám nhãn khoa (đã nhỏ thuốc giãn đồng tử) để loại trừ viêm mủ nội nhãn.
• Nên thăm khám tim để tìm kiếm các triệu chứng gợi ý viêm nội tâm mạc.
• Thăm khám bụng là cần thiết vì gan lách lớn gợi ý cho bệnh nấm nội tạng.
• Thăm khám thần kinh để tìm kiếm các đặc điểm của viêm não màng não ở bệnh nhân đặt catheter não thất.
• Kiểm tra da để tìm những thay đổi trên da của bệnh nấm candida lan tỏa.
Bước 2: Cấy máu tìm nấm cho sốt dai dẳng
• Sự hiện diện của Candida trong cấy máu thường là bệnh lý.
• Nuôi cấy nấm có thể thu được trong các chai nuôi cấy hiếu khí được sử dụng cho nuôi cấy vi khuẩn thông thường.
• Cấy máu chỉ dương tính trong 50 – 70% bệnh nhân bị nhiễm nấm candida xâm lấn.
• Ở những bệnh nhân đã được xác định candidemia, nên lặp lại cấy máu thường xuyên, tốt nhất là hàng ngày hoặc cách nhật cho đến khi chúng trở nên âm tính.
Bước 3: Phân biệt khuẩn lạc/sự cư trú với nhiễm trùng do Candida
• Sự phát triển của Candida từ dịch tiết đường hô hấp thường đại diện cho khuẩn lạc/sự cư trú (colonization), và do đó, nó không nên được điều trị.
• Trong trường hợp không có các triệu chứng toàn thân, sự phát triển của Candida trong nước tiểu thường thể hiện cho sự cư trú.
• Candida cư trú thường xuyên trong ống dẫn lưu phẫu thuật đã được đặt trong một thời gian và từ bề mặt vết thương.
Bước 4: Xác định những bệnh nhân nên xem xét điều trị kháng nấm theo kinh nghiệm
• Điều trị theo kinh nghiệm sớm ở những bệnh nhân bị candidemia đã được chứng minh là làm giảm tỷ lệ tử vong.
• Điều trị kháng nấm theo kinh nghiệm nên được xem xét ở những bệnh nhân có một hoặc nhiều yếu tố nguy cơ nhiễm nấm candida xâm lấn và có một hoặc nhiều đặc điểm sau:
– Sốt dai dẳng không xác định được nguồn.
– Sốt không đáp ứng với kháng sinh
– Các loại dấu ấn sinh học dương tính đối với nhiễm nấm toàn thân (β-d- glucan đối với candida, Galactomannan đối với aspergillus)
– Candida cư trú ở một hay nhiều vị trí (ví dụ: nước tiểu, đàm và da).
Bước 5: Làm quen với thuốc kháng nấm được sử dụng ở những bệnh nhân nghi ngờ hoặc đã được chứng minh bị candidemia
• Lựa chọn thuốc chống nấm trong candidemia được hướng dẫn bởi nhiều yếu tố:
– Tiền sử tiếp xúc với azole gần đây—tránh azoles.
– Dữ liệu dịch tễ học địa phương từ ICU liên quan đến các loài Candida chiếm ưu thế và kiểu mẫn cảm – có thể chọn các tác nhân kháng nấm hiệu quả nhất ban đầu trong khi chờ kết quả nuôi cấy.
– Mức độ nặng của bệnh – dùng thuốc kháng nấm ở những BN nặng.
– Bệnh kèm – kiểm tra chức năng gan thận và tránh amphotericin deoxycholate và voriconazole.
– Tổn thương thần kinh trung ương, van tim, và mắt – chọn thuốc kháng nấm thấm được vào vị trí bị nhiễm.
– Tiền sử không dung nạp với bất kì thuốc kháng nấm nào hoặc tương tác thuốc.
• Các thuốc kháng nấm được sử dụng cho candidemia là triazoles, echinocandins, và amphotericin B.
Triazoles
• Triazole bao gồm fluconazole, itraconazole, voriconazole, posaconazole và isa- vuconazole. Trong ICU nói chung/ICU ngoại, fluconazole và voriconazole được sử dụng thường xuyên nhất, trong khi đó ICU huyết học/ung thư sử dụng posaconazole thường xuyên hơn
• Chúng đều có hoạt tính tương tự chống lại Candida albicans và fungistatic. Chúng có ít hoạt tính chống lại Candida glabrata và Candida krusei và Candida auris. Voriconazole là thuốc kháng nấm chống lại aspergillus. Nhiễm độc gan là một tác dụng phụ trong số tất cả các azole và aminotransferase nên được theo dõi chặt chẽ. Azoles không gây độc cho thận nhưng cần điều chỉnh liều trong suy thận.
• Chúng ức chế cytochrom P450 và dễ bị tương tác thuốc.
• Fluconazole được sử dụng rộng rãi nhất và có sẵn cả dưới dạng uống và dưới dạng tiêm tĩnh mạch. Nó dễ dàng được hấp thụ qua đường uống, đạt được nồng độ cao trong nước tiểu. Nó thấm tốt nhất vào dịch não tủy và dịch kính (vitreous body). Ở những bệnh nhân bị nhiễm nấm candida xâm lấn, nên dùng fluconazole với liều tải 800 mg (12 mg/kg), sau đó dùng liều hàng ngày 400 mg (6 mg/kg); Một liều thấp hơn là cần thiết ở những bệnh nhân có độ thanh thải creatinin dưới 50 ml/phút.
• Voriconazole có sẵn ở cả dạng uống và tĩnh mạch. Nó được sử dụng chủ yếu cho nhiễm trùng do Aspergillus. Sử dụng lâm sàng trong điều trị nấm candida chủ yếu là điều trị bằng đường uống xuống thang dần cho bệnh nhân bị nhiễm trùng do C. krusei và kháng gluconazole, C. glabrata nhạy cảm với voriconazole.
• Ở người lớn, phác đồ dùng thuốc uống được khuyến cáo bao gồm liều tải 400 mg hai lần mỗi ngày trong 1 ngày, sau đó là 200 mg hai lần mỗi ngày.
• Voriconazole tĩnh mạch là phức hợp từ phân tử cyclodextrin; sau hai liều tải 6 mg/kg mỗi 12 giờ, nên dùng liều duy trì 3-4 mg/kg mỗi 12 giờ. Do khả năng tích lũy cyclodextrin ở những bệnh nhân suy thận đáng kể, nên azole voricon tĩnh mạch không được khuyến cáo ở những bệnh nhân có độ thanh thải creatinin dưới 50 ml/phút.
• Voriconazole đường uống không cần điều chỉnh liều cho bệnh suy thận, nhưng đây là loại triazole duy nhất cần giảm liều cho bệnh nhân suy gan nhẹ đến trung bình.
• Các đa hình phổ biến trong gen mã hóa enzyme chuyển hóa chính cho voriconazole dẫn đến sự thay đổi rộng của nồng độ trong huyết thanh. Theo dõi nồng độ thuốc điều trị được khuyến khích khi sử dụng voriconazole.
• Tương tác thuốc – thuốc là phổ biến với voriconazole và nên được xem xét khi bắt đầu và ngừng điều trị với hợp chất này.
Echinocandins
• Echinocandin là caspofungin, anidulafungin và micafungin và chỉ có sẵn dưới dạng chế phẩm tiêm.
• Đây là những loại thuốc kháng nấm và có hiệu quả tương đương.
• Tất cả các echinocandin đều có một vài tác dụng phụ và tương tác thuốc – thuốc tối thiểu.
• Các đặc tính dược lý ở người trưởng thành cũng rất giống nhau và thuốc echinocan được tiêm tĩnh mạch mỗi ngày một lần.
• Không có echinocandin nào cần điều chỉnh liều cho suy thận hoặc lọc máu.
• Caspofungin là echinocandin duy nhất cần giảm liều cho bệnh nhân rối loạn chức năng gan từ trung bình đến nặng.
• Phác đồ liều tiêm tĩnh mạch cho nhiễm nấm candida xâm lấn với ba hợp chất như sau: caspofungin, liều tải 70 và 50 mg mỗi ngày; sau đó anidulafungin liều tải 200 và 100 mg mỗi ngày; sau đó micafungin 100 mg mỗi ngày.
• Tất cả các echinocandin có hoạt tính phổ rộng chống lại hầu hết các loài Candida bao gồm cả Candida auris.
Amphotericin B (Amph B)
• Chất này có thể dưới dạng không lipid (Amph B deoxycholate AmB-d) hoặc có lipid (ABLC, ABCD, và L-AmB).
• Đây là những thuốc diệt nấm.
• Ba công thức lipid có tính chất dược lý và tỷ lệ các tác dụng phụ liên quan đến điều trị khác nhau và không nên thay thế cho nhau.
• Tất cả các chế phẩm amphotericin có hoạt tính phổ rộng đối với hầu hết các loài Candida.
• Đối với hầu hết các dạng nhiễm nấm candida xâm lấn, liều tiêm tĩnh mạch điển hình cho AmB-d là 0,5-0,7 mg / kg mỗi ngày, nhưng nên cân nhắc liều cao tới 1 mg / kg mỗi ngày đối với nhiễm trùng Candida xâm lấn gây ra bởi các loài ít nhạy cảm hơn, chẳng hạn như C. glabrata và C. krusei.
• Liều dùng điển hình cho các chế phẩm liposome của AmB là 3-5 mg / kg mỗi ngày khi sử dụng cho bệnh nấm candida xâm lấn.
• Nhiễm độc thận là tác dụng phụ nghiêm trọng phổ biến nhất liên quan đến trị liệu AmB-d, dẫn đến suy thận cấp ở 50% người bệnh. Điều này có thể được giảm thiểu bằng cách tránh sử dụng đồng thời các tác nhân gây độc thận khác, bù dịch thích hợp và nạp saline trước khi sử dụng AmB-d. Việc sử dụng nó có liên quan đến hạ kali máu và hạ magie máu do thận đào thải, và nồng độ của các chất điện giải này cần được theo dõi và bù lại.
• Các chế phẩm liposome của AmB đắt hơn đáng kể so với AmB-d, nhưng tất cả đều có độc tính trên thận ít hơn đáng kể.
• AmB-d và các chế phẩm liposome khác có độc tính liên quan đến truyền với biểu hiện sốt và rét run, cần điều trị trước bằng thuốc hạ sốt.
Bước 6: Chọn phác đồ kháng nấm phù hợp cho bệnh nhân nghi ngờ hoặc đã được chứng minh bị candidemia
• Echinocandin được khuyến cáo là thuốc được lựa chọn ở những bệnh nhân mắc bệnh từ trung bình đến nặng hoặc bệnh nhân đã tiếp xúc với azole gần đây và ở bệnh nhân giảm bạch cầu trung tính.
• Fluconazole được khuyên dùng như một liệu pháp điều trị theo kinh nghiệm hoặc dứt điểm ở những bệnh nhân ít bị bệnh nghiêm trọng và không tiếp xúc với azole gần đây và không biết tình trạng kháng fluconazole.
• Amph B, tốt nhất là dạng lipid, có thể thay thế echinocandin ở bệnh nhân có chức năng thận bình thường, xem xét chi phí và không có sẵn echinocandin.
• Amph B, tốt nhất là các chế phẩm liposome, có thể được xem xét ở những bệnh nhân bị giảm bạch cầu hạt, nhiễm Aspergillus xâm lấn hoặc nhiễm trùng mucormycosis.
• Việc chuyển từ echinocandin sang fluconazole được khuyến cáo cho những bệnh nhân có chủng phân lập có khả năng nhạy cảm với fluconazole (ví dụ, C. albicans) và những bệnh nhân lâm sàng ổn định.
• Điều trị kháng nấm kết hợp đôi khi được sử dụng trong các tình huống sau:
– Aspergillosis xâm lấn kháng trị với amph B – voriconazole với caspofungin.
– Nhiễm trùng hệ thần kinh trung ương (cryptococcal meningitis)—amph B với flucytosine.
• Voriconazole được khuyến cáo là liệu pháp đường uống xuống thang dần đối với các trường hợp nhiễm nấm candida do C. krusei hoặc C. glabrata nhạy cảm với voriconazole.
• Thời gian điều trị được đề nghị cho bệnh nhân bị candidemia mà không có biến chứng di căn rõ ràng là 2 tuần sau khi được xác định rõ ràng về các loại nấm Candida từ máu (lần cấy máu âm tính cuối cùng) và giải quyết các triệu chứng do candidemia.
• Loại bỏ catheter tĩnh mạch được khuyến cáo mạnh mẽ cho bệnh nhân candidemia không bị giảm bạch cầu hạt.
• Ở những bệnh nhân bị viêm mủ nội nhãn (endophthalmitis), hãy xem xét amph B deoxycholate cùng với flucytosine trong 4 – 6 tuần. Cân nhắc cắt bỏ một phần sớm trong trường hợp nặng.
• Cân nhắc sử dụng Echinocandin trong điều trị nhiễm nấm Candida auris kháng thuốc. Người ta có thể phải dùng đến liều cao hơn để đáp ứng đầy đủ.
Bước 7: Điều trị nhiễm nấm candida đường tiết niệu ở bệnh nhân đã đặt sonde
• Tránh dùng kháng nấm ở bệnh nhân không có triệu chứng, không sốt, ổn định.
• Tháo sonde nếu có thể.
• Echhinocandins không được khuyến cáo trong nhiễm trùng huyết từ đường tiết niệu do nấm candida.
• Ở những bệnh nhân có nguy cơ cao như giảm bạch cầu, phẫu thuật tiết niệu, mang thai nên cân nhắc điều trị bằng fluconazole nếu nhạy cảm.
Bước 8: Cân nhắc nhiễm nấm hệ thần kinh trung ương ở bệnh nhân có thiết bị dẫn lưu não thất
• Cân nhắc sử dụng liposomal amph B với liều 3-5 mg / kg / ngày kèm hoặc không kèm flucytosine với liều 25 mg / kg / bốn lần mỗi ngày.
• Sau đáp ứng ban đầu, xuống thang thành fluconazole 400–800 mg mỗi ngày.
• Tháo những thiết bị dẫn lưu não thất bị nhiễm trùng.
Bước 9: Cân nhắc điều trị dự phòng Azole trong nhóm bệnh nhân được chọn
• Điều trị kháng nấm dự phòng chưa được chứng minh là làm giảm tỷ lệ tử vong do nhiễm nấm candida xâm lấn ở bệnh nhân ICU và nên tránh.
• Đối với những bệnh nhân có nguy cơ cao như giảm bạch cầu trung tính, ghép tạng đặc hoặc ghép tế bào gốc, fluconazole 400 mg (6 mg / kg) mỗi ngày, posaconazole 200 mg ba lần một ngày, hoặc echinocandin được khuyến cáo sử dụng trong thời kỳ giảm bạch cầu trung tính.
Bước 10: Xem xét khả năng nhiễm Aspergillosis xâm lấn trong một số tình huống
• Aspergillosis xâm lấn nên được nghi ngờ ở nhóm bệnh nhân sau:
– Giảm bạch cầu kéo dài hơn 10 ngày.
– Ghép tế bào gốc tạo máu.
– Ghép tạng đặc.
– Dùng corticosteroid.
• Tìm kiếm tổn thương phổi và xoang cạnh mũi bằng CT scan, có thể cho thấy dấu hiệu ”halo sign”, mờ xung quanh nốt phổi thâm nhiễm.
• Xét nghiệm galactomannan huyết thanh có độ nhạy và độ đặc hiệu trung bình đối với bệnh aspergillosis xâm lấn. Nó sẽ dương tính giả ở những bệnh nhân được điều trị bằng piperacillinillin-tazobactam.
• Phân lập Aspergillus hyphae từ các vị trí không vô khuẩn như dịch tiết đường hô hấp có thể cho thấy sự cư trú (khuẩn lạc). Chứng minh sinh vật có trong mô sinh thiết được coi là tiêu chuẩn vàng, nhưng rất khó thực hiện ở bệnh nhân ICU.
• Voriconazole được xem là một thuốc hàng đầu trong điều trị nhiễm trùng aspergillosis xâm lấn. Echinocandin có độ nhạy invitro chống lại Aspergillus và có thể được xem xét trong các trường hợp chọn lọc.
• Ở bệnh nhân điều trị kết hợp không đáp ứng, có thể thử liệu pháp chống nấm.
Bước 11: Xem xét Zyeimycosis (Mucormycosis) trong một số tình huống cụ thể
• Xem xét nhiễm trùng nấm mốc này ở những bệnh nhân bị tiểu đường không kiểm soát có biểu hiện với bệnh nấm mũi-não (rhinocerebral disease).
• Nấm mốc này cũng lây nhiễm cho bệnh nhân bị ức chế miễn dịch và chủ yếu liên quan đến phổi.
• Chẩn đoán chủ yếu dựa vào sinh thiết mô.
• Amphotericin B liều cao được coi là liệu pháp tiêu chuẩn hàng đầu (amph B deoxycholate 1-1,5 mg/kg wt/day hoặc chế phẩm amphotericin lipid ở liều 5mg / kg wt/day).
• Echinocandins fluconazole và voriconazole không có tác dụng chống zygycycosis. Tuy nhiên Posaconazole và Isavuconazole là các azole phổ rộng có thể được sử dụng như một liệu pháp xuống thang dần ở những bệnh nhân đã đáp ứng với dạng lipid của amphoteracin-B.
• Liệu pháp thường được dùng trong vài tháng.
• Can thiệp phẫu thuật thường được chỉ định trong bệnh xâm lấn mạch máu này.
• Mucormycosis có tiên lượng cực kỳ kém trong trường hợp không điều trị tích cực sớm.
Nhiễm trùng ở người bị suy giảm miễn dịch
”Một bệnh nhân nữ 29 tuổi, đã ghép thận 2 năm, đang dùng mycophenolate, sirolimus, và prednisolone, nhập viện trong tình trạng bán ý thức (semiconsciousness), loét quanh khuỷu tay phải và thiểu niệu trong 6 giờ qua.”
Kiểm soát nhiễm trùng ở bệnh nhân suy giảm miễn dịch là một thách thức đối với bất kỳ bác sĩ ICU nào, vì biểu hiện rất đa dạng và khó thấy, cần có chỉ số nghi ngờ cao để chẩn đoán và nhiều nguyên nhân có thể. Một phương pháp tiếp cận logic để kiểm tra và lựa chọn điều trị theo kinh nghiệm được bảo đảm ở những bệnh nhân này. Sự phức tạp của vấn đề đòi hỏi phải có sự liên hệ chặt chẽ giữa nhà vi trùng học, bác sĩ truyền nhiễm và bác sĩ ung thư-huyết học.
Bước 1: Hồi sức
• Nếu cần phải hỗ trợ hô hấp, ban đầu phải thở oxy lưu lượng cao (HFNC: High Flow Nasal Oxygen) hoặc thông khí không xâm lấn.
• Bệnh nhân cần được theo dõi chặt chẽ, và nếu không cải thiện hoặc xấu đi trong 2 giờ, nên bắt đầu thở máy xâm lấn.
• Nên tránh đặt sonde tiểu và đường truyền trung tâm vì những bệnh nhân này bị rối loạn đông máu và giảm bạch cầu hạt và có nguy cơ nhiễm trùng huyết cao.
• Nếu thực sự cần thiết, nên đặt catheters và đường truyền xâm lấn với sự chuanả bị vô trùng tối đa bởi một người có kinh nghiệm.
• Bảo dưỡng cẩn thận đường ngoại vi cực kỳ quan trọng ở những bệnh nhân này.
• Nên sử dụng miếng dán Chlorhexidine ở đường truyền trung tâm.
| Bảng 6.1 Syndromic approach to infection in immunocompromised patients |
| Viêm phổi
Thâm nhiễm khu trú/nốt Vi khuẩn, Aspergillus, mycobacteria, Nocardia. Histoplasma Thâm nhiễm lan tỏa Virus (cytomegalo, herpes), Pneumocystis, Strongyloides Viêm não màng não Vi khuẩn: Neisseria, Hemophilus. Pneumococcus, Listeria Mycobacteria: điển hình hoặc không điển hình Nấm: Cryptococcus Tổn thương thần kinh trung ương khu trú Toxoplasma Tuberculoma Nocardia Nhiễm trùng huyết nặng hoặc sốc nhiễm trùng Gram-dương và gram âm Nhiễm trùng huyết do nấm Viêm dạ dày ruột Strongyloides Cryptococcosis Lỵ amip |
Bước 2: Khai thác bệnh sử có trọng điểm (Bảng 6.1)
• Điều này nên được thực hiện để xác định loại và thời gian của tình trạng suy giảm miễn dịch.
• Các bệnh như huyết học ác tính (bệnh bạch cầu và lymphoma), khối u tạng đặc và các bệnh liên quan đến trạng thái bạch cầu trung tính nên được tìm kiếm.
• Tiền sử ghép tạng và thời gian kể từ khi ghép.
• Tình trạng HIV nên được xác định, với sự đồng ý thích hợp.
• Tiền sử hóa trị và xạ trị.
• Tiền sử chi tiết các thuốc đã dùng.
• Các triệu chứng thần kinh, hô hấp, tiêu hóa cần được hỏi để thu hẹp chẩn đoán phân biệt nhiễm trùng cơ hội.
Bước 3: Thực hiện thăm khám có trọng điểm (Bảng 6.1)
• Bất kỳ lỗ thủng nào trên da hoặc trầy niêm mạc, loét da, loét miệng, tưa miệng và tổn thương quanh hậu môn nên được tìm kiếm.
• Tìm phát ban trên da.
• Tất cả các vị trí đặt đường truyền xâm lấn phải được kiểm tra xem có bị đau hay chảy mủ không.
• Tất cả các đường khâu và vị trí dẫn lưu phải được kiểm tra ở bệnh nhân sau phẫu thuật sau khi tháo băng.
• Nhìn vào mặt lưng để tìm loét do tư thế nằm.
• Thăm khám thần kinh, hô hấp và tiêu hóa để xác định tổn thương cơ quan.
Bước 4: Những xét nghiệm cơ bản
• Có một chẩn đoán phân biệt rộng về nhiễm trùng cơ hội, bệnh do vi khuẩn, virus hoặc nấm ở bệnh nhân suy giảm miễn dịch.
• Những bệnh nhân này cũng dễ bị các nhiễm trùng thường gặp ở những bệnh nhân không bị suy giảm miễn dịch.
• Ở những bệnh nhân này, nhiễm trùng bắt chước phản ứng thuốc, phản ứng truyền máu, biến chứng do phóng xạ và các vấn đề liên quan đến bệnh, tất cả đều cần được kiểm tra thích hợp.
• Xét nghiệm có trọng điểm, ban đầu là không xâm lấn rồi sau đó là xâm lấn nên để xác nhận sinh vật gây bệnh nhằm thu hẹp thuốc chống nhiễm trùng.
Bước 5: Xác định loại suy giảm miễn dịch và mầm bệnh nghi ngờ (Bảng 6.2)
• Dựa trên bệnh sử, thăm khám lâm sàng và xét nghiệm cơ bản, các tình trạng suy giảm miễn dịch cơ bản cần phải được xác định.
• Các trạng thái suy giảm miễn dịch đặc hiệu có liên quan đến sự thay đổi hệ thống bảo vệ tự nhiên (bạch cầu trung tính, tế bào T, tế bào B).
| Bảng 6.2 Immunodeficiency states |
| Thiếu hụt T-lymphocyte |
Nguyên nhân
Vi sinh vật
Nocardia |
| Thiếu hụt B-lymphocyte |
| Nguyên nhân
Đa u tủy
Vi sinh vật
Salmonella Campylobacter Giardia |
| Giảm bạch cầu hạt |
Nguyên nhân
Vi sinh vật
Staphylococcus aureus
|
| Bạch cầu hạt giảm chức năng |
Nguyên nhân
Vi sinh vật Staphylococcus aureus
|
• Bệnh nhân có sự thay đổi hệ thống bảo vệ đặc hiệu có xu hướng bị nhiễm một số nhóm sinh vật nhất định, cần phải được nhận ra.
Bước 6: Dùng thuốc chống nhiễm trùng ban đầu theo kinh nghiệm (Bảng 6.3)
• Tùy loại và thời gian suy giảm miễn dịch, cơ quan tổn thương chính, các thuốc chống nhiễm trùng phổ rộng nên được bắt đầu để chống lại các sinh vật nghi ngờ.
• Cần xuống thang một khi xác định được vi sinh vật gây bệnh.
• Liều của các thuốc cần được điều chỉnh tùy thuộc vào xét nghiệm chức năng thận và gan.
• Thời gian điều trị phụ thuộc vào đáp ứng lâm sàng của bệnh nhân.
Bước 7: Cảnh giác với các tình trạng giả nhiễm trùng ở những bệnh nhân suy giảm miễn dịch
• Hội chứng tái hồi phục đáp ứng miễn dịch (IRIS: Immune reconstitution response Syndrome) là một phản ứng nghịch lý được ghi nhận ở bệnh nhân HIV khi HAART được bắt đầu cùng với điều trị nhiễm trùng cơ hội như bệnh cryptococcosis hoặc lao.
| Bảng 6.3 Diagnostic test and treatment of opportunistic pathogens | ||
| Vi sinh vật | Test | Điều trị |
| Vi khuẩn | ||
| Gram-dương/âm | Gram stain: BAL, fluid, urine cultures (aerobic and anaerobic): Blood, BAL, fluids, urine | Vancomycin/teicoplanin/daptomycin (Gm+) Carbapenem, piperacillin–tazobactam (Gm−) |
| Mycobacterium tuberculosis | Induced sputum/BAL/AFB stain | Four-drug therapy |
| Nontuberculosis mycobacteria | Induced sputum/BAL/AFB stain | Variable |
| Nocardia spp. | Sputum/biopsy/modified AFB stain | Trimethoprim-Sulphamethoxazole (TMP-SMX) |
| Legionella | Sputum/BAL culture/urine antigen | Macrolide / respiratory fluoroquinolone |
| Fungi | ||
| Candida | Blood culture/biopsy/Fundoscopy | Echinocandin, amphotericin B, azoles |
| Aspergillus | BAL/TBB/sputum fungal stain, galactomannan, H & P/HRCT chest/PCR | Amphotericin B/voriconazole |
| Pneumocystis jiroveci | Induced sputum/BAL/DFA | TMP-SMX/corticosteroid (pao2 < 70) |
| Cryptococcus | Serum/CSF antigen/blood culture/lateral flow assay | Ampho B/flucytosine |
| Histoplasma | Urine antigen/histology/fungal culture/Galactomannan | Ampho B/itraconazole |
| Parasites | ||
| Toxoplasma | CSF/blood PCR | Pyrimethamine/sulfadiazine |
| Virus | ||
| Cytomegalovirus | Blood CMVPCR/PP65 antigen/ BAL Biopsy—H & P, culture | Ganciclovir/foscarnet |
| Varicella zoster | BAL/CSF PCR, histology | Acyclovir |
| Herpes simplex | CSF/blood PCR | Acyclovir |
| Influenza | Nasopharyngeal swab/BAL DFA/ culture | Oseltamivir/zanamivir |
| Epstein–Barr | CSF PCR | Lymphoma chemo |
| RSV | Nasopharyngeal swab/BAL DFA | Palivizumab |
• Các đặc điểm giống như một đợt cấp của nhiễm trùng tiềm ẩn (ví dụ tràn dịch màng phổi tái phát, tăng kích thước của tổn thương phổi hoặc não) xảy ra có thể bị nhầm lẫn với sự tái phát của nhiễm trùng cơ hội.
• Điều này có thể tránh được bằng cách trì hoãn điều trị HAART sau một vài tuần bắt đầu điều trị nhiễm trùng cơ hội.
• Hiện tượng IRIS đáp ứng tốt với điều trị steroid cần được giảm dần trong một vài tuần.
Bước 8: Coi chừng nhiễm trùng bộc phát
• Dự phòng bằng kháng sinh hoặc kháng nấm được sử dụng thường xuyên ở nhiều bệnh nhân bị suy giảm miễn dịch trước khi bắt đầu hóa trị. Nhiễm trùng bộc phát có thể xảy ra với các sinh vật kháng với thuốc dự phòng đã sử dụng (ví dụ: nhiễm Aspergillus ở bệnh nhân được điều trị dự phòng bằng fluconazole hoặc nhiễm trùng nấm mucor ở bệnh nhân được điều trị dự phòng bằng voriconazole).
Nhiễm trùng huyết liên quan đến catheter TM trung tâm (CRBSI)
”Bệnh nhân nam 45 tuổi đến khoa cấp cứu vì đau bụng và nôn. Khi đánh giá, ông được phát hiện có khối u tụy và sau đó trải qua thủ thuật whipples (cắt bỏ tá tụy). Bệnh nhân ổn định cho đến ngày hậu phẫu thứ năm khi anh ấy xấu đi và được mở ổ bụng lại, phát hiện bị rò rỉ tại ngã ba tuyến tụy đã phẫu thuật. Đường động mạch và đường tĩnh mạch trung tâm ở TM cảnh trong đã được đặt khi phẫu thuật. Vào ngày hậu phẫu thứ bảy sau phẫu thuật thăm dò lại, anh ta bị sốt (fever spikes) 101°F và được điều trị nhiễm trùng bệnh viện. X-quang ngực không cho thấy bất kỳ thâm nhiễm nào, vị trí phẫu thuật sạch sẽ. Sonde tiểu đã được thay đổi. Cấy máu 2 vị trí đã được gửi với một bộ từ máu ngoại vi.”
Đường truyền trung tâm (Catheter TM trung tâm hay CVC) là một thiết bị truy cập nội mạch hoặc catheter có đầu tận ở tại hoặc gần tim hoặc trong các mạch máu lớn như TM cảnh trong, TM dưới đòn, TM chủ trên, TM chủ trên, TM chủ dưới, TM cánh tay đầu, động mạch phổi, TM chậu ngoài, TM chậu chung hoặc TM đùi. Nó có thể là catheter ngắn hạn (<14 ngày) hoặc catheter dài hạn (> 14 ngày).
Nhiễm trùng CVC bao hàm sự cư trú/khuẩn lạc ở đường truyền trung tâm kèm theo các biểu hiện lâm sàng gợi ý nhiễm trùng có thể là cục bộ (viêm tĩnh mạch) hoặc toàn thân (CRBSI) .CRBSI xảy ra trong ICU là phổ biến.
Central Line Associated Blood Stream Infections (CLABSI) Versus Central Line Related Blood Stream Infection (CRBSI)
• CLABSI là một định nghĩa giám sát được sử dụng bởi Trung tâm kiểm soát dịch bệnh, Atlanta, Hoa Kỳ (CDC) và được định nghĩa là sự phục hồi của mầm bệnh từ cấy máu ở bệnh nhân có đường truyền trung tâm tại thời điểm bị nhiễm trùng hoặc trong vòng 48 giờ trước khi xuất hiện nhiễm trùng và không phải là do nhiễm trùng từ một vị trí khác. Đơn giản chỉ cần đặt CLABSI là một nhiễm trùng huyết được xác nhận bằng xét nghiệm , nơi mà một sinh vật BSI thích hợp được xác dịnh, và một đường truyền trung tâm phù hợp với tình trạng nhiễm trùng huyết được xác nhận bởi xét nghiệm (LCBI: lab confirmed blood stream infection) vào ngày xảy ra biến cố (DOE) hoặc một ngày trước đó. Định nghĩa dịch tễ học này đánh giá quá mức tỷ lệ mắc bệnh thực sự của BSI.
CRBSI: Nhiễm trùng huyết liên quan đến Catheter là một định nghĩa chẩn đoán được đưa ra bởi IDSA. Nó bao gồm BSI được xác nhận bởi xét nghiệm ở bệnh nhân được đặt thiết bị truy cập nội mạch và ít nhất là
• 1mẫu nuôi cấy dương tính thu được từ tĩnh mạch ngoại biên, các biểu hiện lâm sàng của nhiễm trùng (sốt, ớn lạnh, hạ huyết áp và không có nguyên nhân rõ ràng của BSI ngoại trừ việc tiếp cận mạch máu) + một trong những điều sau:
• Nuôi cấy bán định lượng dương tính (> 15 CFU / đoạn catheter) với cùng một sinh vật.
• Nuôi cấy định lượng dương tính (> 103 CFU / đoạn catheter) với cùng một sinh vật.
• Nuôi cấy máu định lượng đồng thời với tỷ lệ: 5: 1 CVC vs ngoại vi.
• Thời gian khác biệt của nuôi cấy CVC so với ngoại vi > 2 h. tức là mẫu cấy máu ở CVC dương tính sớm hơn ít nhất hai giờ so với mẫu cấy từ máu ngoại vi.
Tiếp cận CRBSI
Bước 1: Nghi ngờ CRBSI và chẩn đoán
Một hoặc nhiều điều sau đây sẽ làm tăng sự nghi ngờ về CRBSI ở một bệnh nhân có đường truyền trung tâm.
• Sốt.
• Huyết động không ổn định.
• Catheter mất chức năng.
• Catheter được đặt trong tình huống khẩn cấp.
• Catheter đã đặt >7 ngày.
• Catheter ở đùi.
• Đặt catheter khó.
• Các dấu hiệu lâm sàng của nhiễm trùng huyết xảy ra đột ngột sau khi bắt đầu truyền qua đường truyền.
| Bảng 7.1 Các yếu tố quan trọng của CRBSI |
| • Các bệnh mãn tính như ác tính, rối loạn đường tiêu hóa, tăng huyết áp phổi, bệnh nhân chạy thận
• Tình trạng tổn thương miễn dịch khi ghép tủy xương, ESRD, DM • Suy dinh dưỡng • Dinh dưỡng đường ngoài ruột • Trẻ nhỏ/người cao tuổi • LMất sự toàn vẹn của da (bỏng) • PNhập viện kéo dài trước khi lập đường truyền • Loại và vị trí catheter (vị trí ở đùi có nguy cơ cao nhất, sau đó là TM cảnh trong, rồi đến TM dưới đòn) • Đặt đường truyền trong tình huống khẩn cấp vs chọn lọc • Sử dụng các biện pháp phòng ngừa đầy đủ so với hạn chế • Vị trí chăm sóc catheter • Kĩ năng đặt catheter |
• Nhiễm trùng đường truyền trung tâm nói chung là chẩn đoán loại trừ và nên được điều trị ở những bệnh nhân có đường truyền trung tâm không có nguồn nhiễm trùng rõ ràng từ vị trí khác (CAUTI, VAP, SSI).
• Lý do phổ biến nhất là: Vi phạm các biện pháp phòng ngừa vô trùng tiêu chuẩn trong khi đặt CVC, đặt CVC cấp cứu, vi phạm các biện pháp phòng ngừa vô trùng tiêu chuẩn khi đặt đường truyền.
• Xác định bệnh nhân có nguy cơ mắc CRBSI (Bảng 7.1).
Bước 2: Kiểm tra vị trí đặt CVC
Bất cứ khi nào có nghi ngờ lâm sàng, vị trí chèn CVC nên được kiểm tra để xuất viện, ban đỏ và các dấu hiệu nhiễm trùng khác.
Bước 3: Cấy máu
• Cấy máu lý tưởng là trước khi bắt đầu dùng kháng sinh.
• Gửi tối thiểu hai bộ cấy máu được lấy cùng một thời điểm, trong đó một bộ nên lấy từ vị trí ngoại vi. Một mẫu cấy có thể được lấy từ đường catheter trung tâm và cái kia từ tĩnh mạch ngoại vi.
• Nên rút thể tích máu đầy đủ (ít nhất 10 ml) cho mỗi chai nuôi cấy
• Ghi lại thời gian lấy mẫu cấy từ cả hai vị trí, để xác định sự khác biệt về thời gian của thời gian dương tính với nuôi cấy máu từ cả hai vị trí, mặc dù lợi ích của phương pháp này để xác định đường truyền trung tâm là nguồn nghi ngờ nhiễm khuẩn.
• Không nên lấy mẫu cấy từ cổng catheter, vì chúng thường bị nhiễm bẩn bởi khuẩn lạc (colonized), do đó làm tăng khả năng dương tính giả của mẫu cấy.
• Tất cả các biện pháp phòng ngừa vô trùng nên được thực hiện khi rút mẫu để cấy máu.
• Bắt đầu dùng kháng sinh theo kinh nghiệm thích hợp sau khi lấy mẫu.
• Nếu đường truyền trung tâm được loại bỏ ở những bệnh nhân nghi ngờ mắc CRBSI, nên gửi mẫu cấy từ vị trí đầu và phần dưới da để nuôi cấy.
• Không có vai trò của nuôi cấy thường quy ở catheter tại thời điểm loại bỏ catheter ở bệnh nhân không bị nhiễm trùng.
• Sự tăng trưởng của staphylococcus aureus, Staphylococcus cholermidis hoặc Candida là gợi ý của CRBSI, trong trường hợp không có nguồn lây nhiễm khác.
Bước 3: Điều trị ban đầu (Hình 7.1)
• Điều trị bằng kháng sinh thường không được chỉ định trong trường hợp không có dấu hiệu nhiễm trùng lâm sàng trong các trường hợp sau đây:
– Cấy máu dương tính ở vị trí đầu catheter.
– Cấy máu dương tính từ catheter có nuôi cấy âm tính qua tĩnh mạch ngoại vi.
– Viêm tĩnh mạch trong khi không có nhiễm trùng.
• Nói chung, điều trị kháng sinh theo kinh nghiệm phải được bắt đầu trước khi có kết quả nuôi cấy và độ nhạy. Liệu pháp nên được điều chỉnh khi có kết quả vi sinh.
• Bắt đầu sử dụng kháng sinh theo kinh nghiệm đòi hỏi kiến thức về các sinh vật phổ biến trong nhiễm trùng liên quan đến đường truyền, đặc biệt trong bệnh viện của bạn.
• Nếu có chảy mủ từ vị trí đặt đường truyền, gửi gạc để cấy.
• Vancomycin hoặc Teicoplanin thường được khuyên dùng để điều trị theo kinh nghiệm tại các cơ sở y tế có tỷ lệ nhiễm MRSA cao. Nếu giá trị MIC của vancomycin > 2 μg / mL, thì có thể sử dụng daptomycin.
• Linezolid không nên được sử dụng trong điều trị theo kinh nghiệm.
• Kháng sinh theo kinh nghiệm bao phủ GNB nên dựa trên dữ liệu về tính nhạy cảm với kháng sinh tại địa phương và mức độ nghiêm trọng của bệnh. (có thể sử dụng kết hợp cephalosporin thế hệ thứ tư, carbapenem hoặc β-lactam/β- lactamase, có hoặc không có aminoglycoside).
• Trong giảm bạch cầu trung tính, kháng sinh kết hợp theo kinh nghiệm bao phủ trực khuẩn gram âm đa kháng (MDR-GNB), như Pseudomonas aeruginosa được khuyến cáo, vì chúng được biết là có khuẩn lạc với vi khuẩn đó.
• De-escalation of the antibiotic regimen should be done, once the culture and susceptibility data are available.
• Xuống thang kháng sinh nên được thực hiện, sau khi có sẵn dữ liệu nuôi cấy và tính nhạy cảm.
• Điều trị theo kinh nghiệm khi nghi ngờ nhiễm trùng huyết liên quan đến catheter nên được sử dụng cho bệnh nhân nhiễm trùng huyết có bất kỳ yếu tố nguy cơ nào sau đây:
– Sử dụng kháng sinh phổ rộng kéo dài.
– Đặt catheter ở đùi.
– Dinh dưỡng đường ngoài ruột.
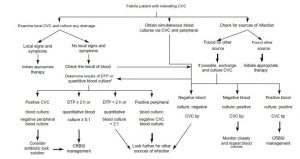
– Bệnh huyết học ác tính.
– Sự cư trú/khuẩn lạc từ các loài Candida ở nhiều vị trí.
– Tiếp nhận ghép tủy xương hoặc ghép tạng rắn
• Echinocandin là thuốc được ưa thích. Fluconazole chỉ nên được sử dụng nếu không tiếp xúc với azole trong 3 tháng trước và nguy cơ nhiễm nấm Candida krusei hoặc Candida glabrata là rất thấp.
Bước 3: Đường trung tâm
• Nếu một đường trung tâm không còn cần thiết, thì nó nên được gỡ bỏ.
• Nếu tiếp tục sử dụng đường truyền trung tâm thì việc duy trì cùng một đường truyền hoặc đặt đường CVC mới tùy thuộc vào sinh vật được phân lập trong nuôi cấy, thời gian của đường truyền trung tâm, các biến chứng.
• Duy trì CVC không phải là một lựa chọn tốt trong các tình huống sau:
– Sốc nhiễm trùng.
– Nhiễm trùng huyết kéo dài > 72 giờ khi đã dùng kháng sinh thích hợp.
– Các biến chứng như viêm nội tâm mạc, viêm tĩnh mạch huyết khối, viêm tủy xương.
– Khi sinh vật được phân lập là Staphylococcus aureus, pseudomonas và candida.
– Không có bằng chứng hỗ trợ việc đổi catheter thường xuyên.
– Loại bỏ catheter không bắt buộc đối với bệnh nhân huyết động ổn định với sốt không rõ nguyên nhân trong trường hợp không xác định được nhiễm trùng máu và không có thiết bị/graft nội mạch.
– Đổi guide wire không nên được thực hiện và tốt nhất là nên chèn một đường trung tâm mới.
Cứu hộ catheter (Catheter Salvage)
• Cứu hộ catheter với khóa kháng sinh (antibiotic lock) và điều trị bằng kháng sinh toàn thân thường không được khuyến cáo cho bệnh nhân nặng.
• Liệu pháp cứu hộ catheter chỉ giới hạn ở những trường hợp không bị sốc nhiễm trùng, phát triển sinh vật khác ngoài Pseudomonas, Saphylococci và Candida, nguy cơ cao của việc đặt lại catheter và đối với catheter dài hạn để chạy thận nhân tạo và catheter Hickman.
Liệu pháp khóa kháng sinh (Antibiotic Lock Therapy) (Bảng 7.2)
• Khóa kháng sinh được sử dụng cho những bệnh nhân bị CRBSI liên quan đến catheter dài hạn kèm không có dấu hiệu nhiễm trùng ở vị trí đi ra hoặc lòng ống của những catheter cần được cứu hộ.
• Đối với CRBSI, không nên sử dụng liệu pháp khóa kháng sinh như đơn trị liệu. Nó nên được kết hợp với liệu pháp kháng khuẩn toàn thân.
• Thời gian dừng (Dwell times) của khóa kháng sinh là 48 giờ trước khi cài đặt lại giải pháp khóa. Việc cài đặt lại phải được thực hiện sau mỗi 12-24 giờ.
| Bảng 7.2 Recommended antibiotics and heparin dose for antibiotic lock therapy | ||
| Kháng sinh | Nồng độ (mg/ml) | Heparin (units/ml) |
| Vancomycin | 5 | 5000 |
| Cefazoline | 5 | 2500 |
| Ceftazidime | 0.5 | 100 |
| Ciprofloxacin | 0.2 | 5000 |
| Gentamicin | 1.0 | 2500 |
| Ampicillin | 10 | 5000 |
• Loại bỏ catheter thường được khuyến cáo cho CRBSI do các loài S. aureus và Candida thay vì điều trị bằng khóa kháng sinh và duy trì ống thông.
• Khi bị CRBSI là do CONS, có thể thử nghiệm duy trì CVC với kháng sinh toàn thân trong 10-14 ngày kết hợp với giải pháp khóa kháng sinh.
• Giải pháp khóa kháng sinh có thể được sử dụng trong CRBSI tái phát, cho catheter chạy thận.
• Giải pháp khóa kháng sinh nên được đổi mới sau mỗi 24 giờ. và trong trường hợp catheter chạy thận nhân tạo, nó được làm mới sau mỗi lần chạy thận.
Bước 4: Liệu pháp cụ thể (Hình 7.2)
Kháng sinh nên được thu hẹp đến các sinh vật cụ thể dựa trên độ nhạy cảm của kết quả nuôi cấy, sau khi đã có kết quả.
• Nếu kết quả nuôi cấy là tụ cầu không có men Coagulase (CONS), thì nên phân lập trong > 1 bộ nuôi cấy để đảm bảo nó không phải là sinh vật nhiễm(contaminant).
• Thời gian sử dụng kháng sinh phụ thuộc vào sinh vật được xác định.
– Staphylococcus aureus: 14 ngày.
– Tụ cầu không có men Coagulase: 7 ngày.
– Enterococci và trực khuẩn gram âm: 10 – 14 ngày.
– Candida: 14 ngày.
– Vi khuẩn gram âm không lên men đường (Gram Negative Nonfermenters) – Acinetobacter hay Pseudomonas – 14 ngày.
Bước 5: Loại trừ các biến chứng
• Nếu sinh vật được phân lập là Staphylococcus aureus hoặc candida, thì siêu âm tim (tốt nhất là qua thực quản) được chỉ định để loại trừ viêm nội tâm mạc. Cũng nên tìm viêm mủ nội nhãn do candida, áp xe di căn ở vị trí xa vì chúng cần điều trị bằng kháng sinh kéo dài.
• Viêm nội tâm mạc phải được loại trừ trong nhiễm khuẩn huyết liên quan đến bất kể vi khuẩn nào sau khi – thay van nhân tạo, cấy máy khử rung tim, máy tạo nhịp tim, nhiễm khuẩn huyết do vi khuẩn/ nấm dai dẳng hoặc sốt > 3 ngày sau khi bắt đầu dùng kháng sinh. Tốt nhất là nên thực hiện 5-7 ngày sau khi khởi phát nhiễm khuẩn huyết, vì âm tính giả cao. TEE có thể được lặp lại sau, bất cứ khi nào có nghi ngờ.
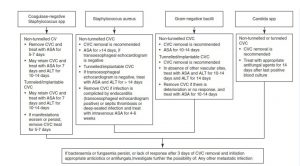
Bước 6: Dự phòng
• Giáo dục, huấn luyện đầy đủ cho các nhân viên để kiểm soát CRBSI.
• Sử dụng biện pháp phòng ngừa vô trùng khi đặt catheters.
• Thực hiện vệ sinh tay.
• Dùng găng tay sạch cho catheters IV và găng vô trùng cho CVC.
• Sử dụng các biện pháp phòng ngừa vô trùng tối đa: mũ, khẩu trang, áo choàng vô trùng, găng tay vô trùng và drap toàn thân vô trùng.
• Tránh đặt đường truyền TM trung tâm ở đùi.
• Sử dụng đường truyền TM dưới đòn để giảm đến mức tối thiểu nguy cơ nhiễm trùng so với đường truyền TM cảnh trong và TM đùi.
• Đặt CVC dưới sự hướng dẫn của siêu âm.
• Dùng CVC có số cổng (port) cần thiết tối thiểu để điều trị bệnh.
• Thay thế những CVC được đặt trong tình huống cấp cứu trong vòng 48h.
• Chuẩn bị da sạch sẽ với chlorhexidine > 0,5% kèm cồn trước khi đặt CVC. Nếu có chống chỉ định với chlorhexidine, cồn iốt, iodophor hoặc cồn 70% có thể được sử dụng để thay thế.
• Không sử dụng thuốc kháng sinh mỡ hoặc kem bôi tại chỗ trên các vị trí đặt catheter, ngoại trừ catheter chạy thận, vì khả năng thúc đẩy nhiễm nấm và kháng kháng sinh của chúng.
• Thay băng gạc được sử dụng trên các CVC ít nhất 7 ngày một lần đối với băng gạc trong suốt (transparent dressing) và hai ngày một lần đối với băng gạc (gauze dressings)
• Khi tỷ lệ CRBSI không giảm ngay cả sau khi thực hiện thành công các biện pháp giảm CRBSI, nên sử dụng CVC chlorhexidine/bạc sulfadiazine hoặc minocycline/rifampin ở những catheter dự kiến duy trì > 5 ngày.
• Sử dụng thiết bị sutureless securement để giảm nguy cơ nhiễm trùng cho catheter nội mạch.
• Không dùng kháng sinh dự phòng toàn thân thường quy trước khi đặt hoặc trong khi sử dụng catheter nội mạch để ngăn chặn khuẩn lạc/sự cư trú ở catheter hoặc CLABSI.
• Sử dụng giải pháp khóa kháng khuẩn dự phòng ở những bệnh nhân đặt catheters dài hạn có tiền sử nhiều lần bị CRBSI mặc dù tuân thủ tối đa kỹ thuật vô trùng.
• Sử dụng 2% chlorhexidine để làm sạch da hàng ngày nhằm giảm CRBSI.
• Thay thế các bộ IV được sử dụng liên tục, bao gồm các bộ thứ cấp và các thiết bị bổ sung (add-on devices), không thường xuyên hơn trong khoảng 96 giờ, nhưng ít nhất 7 ngày một lần ở bệnh nhân không nhận được máu, chế phẩm máu hoặc nhũ tương lipid.
• Thay thế ống được sử dụng để truyền máu, các sản phẩm máu hoặc nhũ tương lipid (những chất kết hợp với axit amin và glucose trong hỗn hợp 3-in-1 hoặc truyền riêng biệt) trong vòng 24 giờ sau khi bắt đầu truyền (IB).
• Nên thay đổi ống truyền propofol sau mỗi 6 giờ hoặc 12 giờ.
Hòn ngọc kháng sinh: Thảo luận các trường hợp lâm sàng
| ”Trường hợp 1: Một người đàn ông 60 tuổi nhập viện vì sốt và đau thắt lưng trái. Huyết động ổn định. XN nước tiểu và cấy máu cóE. Coli phát triển kháng với cephalosporin nhưng nhạy cảm với Piperacillin-tazobactam.” |
Bước 1: Nhận diện vi khuẩn sản xuất beta-lactamase phổ rộng (ESBL: Extended Spectrum Beta Lactamase) bằng kháng sinh đồ
• Đây là những vi khuẩn kháng Cephalosporin nhưng mẫn cảm với Piperacillin / Tazobactam và Carbapenem.
• Chúng thuộc vi khuẩn gram âm nhóm A sản xuất Betalactamase (Phân loại Ambler).
Bước 2: Identify Antibiotic of Choice for ESBL Organisms
• Piperacillin Tazobactam có thể được sử dụng cho các vi khuẩn này nếu bệnh nặng này ít khả năng là nhiễm trùng đường tiết niệu, E.coli là sinh vật thủ phạm và MIC thấp với Pip / Taz.
• Carbapenems là thuốc được lựa chọn cho ESBL đặc biệt ở nhóm bệnh nhân bị bệnh nặng hơn. Trong một nghiên cứu gần đây (MERINO), Meropenem đã cho thấy là vượt trội so với Pip / Taz trong việc giảm tỷ lệ tử vong ở bệnh nhân nhiễm ESBL ngay cả khi mức độ nghiêm trọng của bệnh thấp.
Sự đồng sản xuất các enzyme AmpC thường được nhìn thấy, và trong những trường hợp như vậy, carbapenem sẽ hoạt động tốt hơn BL/BLIs. Nó thuộc về lớp C theo phân loại ambler.
| ”Trường hợp 2 Một người đàn ông 50 tuổi bị nhiễm trùng huyết từ đường mật, cấy máu có Acinetobacter baumannii kháng carbapenem và chỉ nhạy cảm với Colistin.” |
Bước 1: Xác định phác đồ kháng sinh tối ưu cho nhiễm trùng Acinetobacter kháng Carbapenem (CRAB)
• Colistin hoặc Polymyxin B là kháng sinh xương sống trong điều trị CRAB.
Bước 2: Xác định vai trò của liệu pháp đơn trị hoặc kết hợp với Colistin đối với nhiễm trùng CRAB
• Điều trị kết hợp nên được xem xét đối với nhiễm khuẩn huyết do CRAB nếu có thể xác định được hai loại kháng sinh nhạy cảm.
• Đơn trị liệu bằng Colistin / Polymyxin B nên được sử dụng nếu chỉ nhạy với Colistin/Polymyxin B và MIC đối với các loại kháng sinh khác quá cao. Không thêm lợi thế cho liệu pháp kết hợp.
| ”Trường hợp 3: Một BN nữ 50 tuổi nhập viện do nhiễm trùng huyết đường tiết niệu và sốc nhiễm trùng. Nuôi cấy máu có Klebsiella, nhạy cảm với Colistin / Polymyxin B, (CRE) và tigecycline nhưng kháng với carbapenem và aminoglycoside.” |
Bước 1: Xác định phác đồ kháng sinh tối ưu cho Enterobacteriaceae kháng carbapenem (CRE) chỉ nhạy cảm với colistin
• Colistin hoặc Polymyxin B là kháng sinh xương sống đối với nhiễm trùng enterobacteriacae (CRE) nhạy cảm với colistin.
Bước 2: Xác định vai trò của liệu pháp đơn trị hoặc liệu pháp kết hợp với Colistin cho CRE
• Colistin nên được kết hợp với một loại kháng sinh khác nếu vi khuẩn nhạy cảm với nó, đặc biệt ở bệnh nhân nặng.
• Trong trường hợp không nhạy cảm với bất kỳ liệu pháp phối hợp kháng sinh nào khác với thuốc không nhạy cảm thứ hai và/hoặc thứ ba (ví dụ carbapenem). Nên ưu tiên cho một tác nhân không nhạy cảm có MIC thấp nhất so với điểm cắt nhạy cảm tương ứng.
• Không nên sử dụng Tigecycline trong nhiễm trùng đường tiết niệu (UTI) vì nó không được bài tiết qua nước tiểu.
• Polymyxin B không nên được sử dụng trong UTI vì nó không được bài tiết qua nước tiểu.
| ”Trường hợp 4: Một người đàn ông 60 tuổi bị viêm phổi liên quan đến thở máy và suy thận. Ông ta bị hạ huyết áp và cần điều trị thay thế thận với SLED. Cấy đờm và máu có Pseudomonas aeruginosa, chỉ nhạy cảm với Colistin.” |
Bước 1. Xác định liều tối ưu của Colistin cho bệnh nhân này
• Cho liều tải tiêu chuẩn: bắt đầu liều tải 300 mg CBA (~ chín triệu IU) truyền trong 0,5-1 giờ.
• Liều duy trì: Tính cho GFR < 10 ml / phút: 4,40 triệu IU / ngày.
• Liều bổ sung sau lọc máu: 10% liều CMS được thêm vào liều cơ sở/liều hàng ngày với mỗi 1 giờ SLED. ví dụ. Bệnh nhân dùng SLED 8 giờ nên được bổ sung 80% liều duy trì.
| ”Trường hợp 5 Một người đàn ông 60 tuổi bị viêm phổi liên quan đến thở máy và suy thận. Ông bị hạ huyết áp và cần điều trị thay thế thận với SLED. Cấy đam và máu có Pseudomonas, chỉ nhạy cảm với Colistin và Polymyxin B.” |
Bước 1: Chọn giữa Polymyxin B hoặc Colistin làm kháng sinh ưu tiên
• Polymyxin B là thuốc được ưa thích để sử dụng thường quy trong các bệnh nhiễm trùng xâm lấn. Lý do cho khuyến nghị này là polymyxin B có các đặc tính PK vượt trội cũng như giảm khả năng gây độc cho thận.
• Tuy nhiên colistin được ưa thích hơn polymyxin trong điều trị nhiễm trùng đường tiết niệu dưới. Vì nó được đào thải qua thận dưới dạng prodrug CMS và sau đó chuyển thành colistin hoạt động mạnh trong đường tiết niệu.
Bước 2: Xác định liều tối ưu của Polymyxin B
• Liều tải: 2,0-2,5 mg / kg đối với polymyxin B, dựa trên tổng trọng lượng cơ thể (TBW) (tương đương với 20.000-25.000 IU / kg) trong 1 giờ.
• Liều duy trì: 1,25-1,5 mg / kg (tương đương với 12.500-15.000 IU / kg TBW) truyền trong 1 giờ mỗi 12 giờ ở bệnh nhân có chức năng thận bình thường.
• Liều trong suy thận: Không cần điều chỉnh liều trong liều duy trì hàng ngày của Polymyxin B khi bị suy thận hoặc trên bất kỳ hình thức lọc máu nào
| ”Trường hợp 6: Một người đàn ông 50 tuổi bị suy đa cơ quan do sốc nhiễm trùng. Ông được điều trị bằng Colistin và có đáp ứng, sau đó xuất hiện viêm phổi liên quan đến thở máy” |
Bước 1: Chọn kháng sinh theo kinh nghiệm ở những bệnh nhân đã tiếp xúc với Colistin
• Các vi khuẩn về bản chất đã kháng Colistin gồm Burkholderia cepacia, Serratia marcescens, Proteus spp., Providencia và Morganella morganii.
• Những vi khuẩn này có thể nhạy cảm với Carbapenem.
| ”Trường hợp 7 Một người đàn ông 70 tuổi đang được điều trị bằng fosfomycin tiêm tĩnh mạch do nhiễm trùng huyết từ đường tiết niệu do Klebsiella gây ra. Ông đã hết sốt và CRP đang giảm nhưng ông đã trở nên lú lẫn, ngủ gà và rất yếu.” |
Bước 1: Nhận ra bất thường điện giải liên quan đến truyền Fosfomycin
• Tăng natri máu (do tăng tải natri) và hạ kali máu (do đào thải kali ở thận) là hai bất thường điện giải thường gặp khi truyền Fosfomycin.
• Fosfomycin nên được hòa tan trong dung dịch hypotonic rồi truyền để ngăn ngừa sự phát triển của tăng natri máu.
| ”Trường hợp 8: Một người đàn ông 50 tuổi được nhập viện với các triệu chứng gợi ý nhiễm trùng từ đường tiết niệu. Nuôi cấy máu có Pseudomonas kháng Carbapenem. Ông mắc bệnh tiểu đường và có XN chức năng thận ở giới hạn trên.” |
Bước 1: Xác định các chiến lược để dự phòng Colistin trong nhiễm trùng kháng Carbapenem
• Sự đề kháng với carbapenem có thể xảy ra do sản xuất beta lactamase (OXA 48 như enzyme và NDM) hoặc cơ chế đột biến kênh porin hoặc cơ chế Efflux.
• Các vi khuẩn tạo ra OXA 48 hoặc NDM có thể được xác định bằng xét nghiệm Carba card hoặc kỹ thuật PCR.
• Avibactam là một chất ức chế betalactamase mới có thể hoạt động chống lại enzyme betalactamase OXA 48.
• Pseudomonas kháng Carpapenem sản xuất OXA 48 sẽ dễ bị nhạy cảm với ceftazidime-avibactam.
• Vi khuẩn sản xuất NDM nhạy cảm với Aztreoonam và có thể sử dụng kết hợp Ceftazidime-Avibactam và Aztreonam cho chủng này.
| ”Trường hợp 9: Một BN 40 tuổi vào viện vì viêm mô tế bào đùi trái và bị sốc. Nuôi cấy máu cho thấy Staphylococcus aureus nhạy cảm với Methicillin.” |
Bước 1: Phân biệt MSSA với MRSA
• Kháng với Oxacillin hoặc Cefoxitin giúp phân biệt MRSA với MSSA.
• Sự hiện diện của Mec a gene được xác định bằng PCR cũng xác định MRSA.
Bước 2: Quyết định loại kháng sinh tối ưu cho MSSA
• Flucloxacillin là thuốc được lựa chọn cho MSSA.
• Cefazolin là lựa chọn thay thế cho MSSA.
• Liệu pháp kháng MRSA như Vancomycin / Teicoplanin / Linezolid kém hơn Flucloxacillin hoặc Cefazolin cho MSSA.
| ”Trường hợp 10 Một bệnh nhân nam 70 tuổi nhập viện sau cúm H1N1 với viêm phổi nặng. Cấy đờm cho thấy MRSA.” |
Bước 1: Xác định liệu pháp tối ưu cho viêm phổi do MRSA
• Cả Vancomycin, Teicoplanin và Linezolid IV đều có hiệu quả như nhau đối với viêm phổi MRSA, mặc dù bằng chứng gần đây cho thấy Linezolid là lựa chọn ưa thích cho viêm phổi MRSA do thâm nhập phổi tốt hơn.
• Có xu hướng tăng MIC (> 2 mcg) với Vancomycin và cần liều tải cao hơn (25- 30 mg / kg) và nồng độ đáy (trough level) cao hơn 15-20 mcg/l để đạt hiệu quả điều trị.
• Daptomycin IV không hoạt động trong viêm phổi vì nó bị bất hoạt bởi surfactant.
| ”Trường hợp 11 Nam 65 tuổi bị ung thư đường mật được nhập viện do nhiễm trùng huyết. Stent đã đặt trước đó bị tắc. Cấy máu cho thấy K.pneumoneae kháng carbapenem.” |
Bước 1
• Xem xét liệu pháp dựa trên Colistin.
• Thuốc thứ hai sau colistin có thể là tigecycline hoặc meropenem, dựa trên MIC.
• Liệu pháp đơn trị Tigecycline có thể được cân nhắc ở những bệnh nhân ít nặng.
Bước 2
• Cẩn thận đề kháng Colistin.
• Đề kháng colistin sẽ tăng tỉ lệ tử vong.
• Sức đề kháng không thể được kiểm tra bằng phương pháp khuếch tán đĩa, tự động (disc diffusion, automated methods) hoặc E-strip.
• Kỹ thuật pha loãng dung môi (Broth micro-dilution) là kỹ thuật tốt nhất để test, và được khuyến khích, vì đây là một vấn đề đang nổi lên.
Bước 3
Hãy xem xét Ceftazidime Avibactam như một lựa chọn thay thế.
• Ceftazidime-avibactam (với aztreonam) có thể là lựa chọn hữu ích.
• Kháng Carba sẽ xác định sự cần thiết cho aztreonam.
• Cần thêm metronidazole cho vi khuẩn yếm khí.
• Hiệu quả có thể tốt như liệu pháp dựa trên colistin, mặc dù dữ liệu mới đây dường như cho thấy những kết cục tốt hơn.
Bài viết gốc: General Measures of Infection Control